Цистэктомия яичника что это
Содержание
Что такое цистэктомия мочевого пузыря?
Цистэктомия – это сложная полостная операция по полному или частичному удалению мочевого пузыря, а в тяжелых случаях — и расположенных рядом лимфатических узлов и органов половой системы.
Рак мочевого пузыря
Мочевой пузырь служит для накопления мочи. Естественно, его удаление сильно ухудшает качество жизни больного, значительно ограничивает круг его общения.
Поэтому этот метод лечения выбирают когда все остальные уже исчерпали себя.
Цистэктомия показана на конечных стадиях онкологических поражений мочевого пузыря.
Опухоль – это процесс патологического бесконтрольного роста тканей, который может возникнуть в любом органе. Для раковых клеток характерно атипичное строение, нарушение их генного аппарата и механизма размножения.
Причины возникновения онкологического процесса до сих пор неизвестны. Считается, что в организме некоторых людей есть атипичные клетки, которые могут всю жизнь функционировать абсолютно нормально.
Но под влиянием определенных факторов существует риск их патологического преобразования в раковые.
По данным Всемирной организации здравоохранения почти 90% онкологических заболеваний начинаются под воздействием канцерогенных веществ, а в остальных случаях решающую роль играют наследственные факторы.
Онкогенным действием обладают ионизирующее облучение, табачный дым, смола, выхлопные газы автомобилей.
Патологии мочевого пузыря
Новообразования могут развиваться тремя различными способами – экспансивно, аппозиционно и инвазивно.При экспансивном росте опухоль растет, раздвигая соседние органы и ткани. При этом она постепенно окружается защитной капсулой.
Аппозиционный рост происходит за счет перерождения соседних клеток. При инвазивном (инфильтрующем) росте клетки опухоли въедаются в ткань органа, разрушая его.
Первый тип роста характерен для доброкачественных образований. Сопутствующие симптомы связаны с нарушением работы расположенных рядом органов из-за их сдавливания.
Для злокачественных опухолей характерен инвазивный или аппозиционный рост. Они развиваются очень быстро. Кроме того такие новообразования способны давать метастазы.
Метастазирование – это специфическая способность клеток злокачественных опухолей к формированию так называемых эмбол.
Они «отрываются» и током крови или лимфы разносятся по организму и могут прикрепиться в любом органе. Тогда начинается развитие метастазы – вторичного злокачественного новообразования.
Рак мочевого пузыря
Поражение мочевого пузыря составляет 4-5% от общего количества онкологических заболеваний. А в нефроурологической практике рак мочевого пузыря занимает второе место после рака предстательной железы.
Классификация этой болезни основана на распространении опухоли, глубины прорастания, поражении лимфатических узлов и наличия метастаз.
В зависимости от этого выделяют четыре стадии заболевания. Цистэктомия обычно проводится для лечения третьей и четвертой.
Выявление гематурии
К доброкачественным формам рака мочевого пузыря относятся уротелиальная и плоскоклеточная папиллома, виллезная аденома. К злокачественным – уротелиальная карцинома, аденокарцинома, плоскоклеточный и мелкоклеточный рак.Клинические проявления зависят от степени заболевания и наличия сопутствующих патологий – воспалительных процессов или хронической почечной недостаточности.
Основные симптомы – это гематурия (появление крови в моче) и дизурия (нарушение мочеиспускания).
Гематурия – первый симптом рака мочевого пузыря. Кровь в моче может наблюдаться недолгое время или продолжаться несколько дней или недель.
Периодичность гематурии тоже различна. Она может появляться раз в несколько лет или беспокоить гораздо чаще.
Симптомы
Дизурия – второй по распространенности симптом. Нарушение мочеиспускания говорит о новообразовании в районе шейки мочевого пузыря или об опухоли с инфильтративным ростом.
При мочевыделении наблюдаются боль, зуд, жжение. При дальнейшем развитии рака боль внизу живота становится постоянной.
Диагностика онкологических поражений мочевого пузыря осуществляется при помощи УЗИ, магнитно-резонансной и позитронно-эмисионной томографии, рентгенокопии с использованием рентгеноконтрастных препаратов.
Для определения типа рака делают биопсию.
Методы лечения
Выбор метода терапии зависит от типа и расположения опухоли. Она может быть поверхностной или инвазивной. В любом случае проводится лучевая и химиотерапия.
Консервативное лечение
Но на поздних стадиях рака консервативное лечение не приносит желаемого эффекта. Единственным способом борьбы с онкологическим заболеванием остается цистэктомия. Она бывает частичной и радикальной.
Частичная цистэктомия проводится через лапароскопический надрез в брюшной полости и подразумевает удаление только пораженной ткани.
При этом хирург стремится максимально сохранить орган. Частичная цистэктомия проводится при поверхностном раке мочевого пузыря.Во время операции часть ткани опухоли берется для цитологического исследования. По его результатам определяют схему дальнейшего лечения.
Но количество рецидивов такого типа рака составляет до 65%. Причем зачастую повторно возникает инвазивная опухоль.
Оперативное вмешательство
Для ее лечения проводится радикальная цистэктомия. При таком типе операции у мужчин вместе с мочевым пузырем удаляются простата и семенные пузырьки, у женщин – уретра, а в тяжелых случаях – матка с яичниками.
При необходимости во время радикальной цистэктомии также вырезают расположенные рядом лимфатические узлы. Степень цистэктомии зависит от стадии и типа рака, его распространения на соседние ткани и органы.
Раньше после цистэктомии выходные отверстия мочеточников просто через надрезы выводили наружу и подсоединяли резервуары для сбора мочи.
Сейчас чаще всего делают неоцитопластику. Изолируется участок кишечника и из него формируется мочевой пузырь, который по функциональности максимально схож с нормальным.
В таком случае после цистэктомии больной может вернуться к своему прежнему образу жизни.
Прогноз
К сожалению, цистэктомия не является гарантией полного излечения рака. В некоторых случаях болезнь может проявиться снова в виде метастаз в других органах. При радикальной цистэктомии такая вероятность ниже.
После частичной необходимо регулярное наблюдение у врача. Причем обязательна биопсия тканей мочевого пузыря.
Источник: https://promoipochki.ru/mochevoj-puzyr/tsistektomiya.html
Дермоидная киста яичника
Из всех опухолевидных образований яичника обнаруживается у 20-15% женщин разного возраста. Для детского и юношеского возраста одна из наиболее распространенной опухолью. Может выявляться и у новорожденных, у женщин репродуктивного возраста или в пожилом возрасте (в виде случайной находки).
Дермоидная киста яичника — разновидность полостных образований, исходящая из ткани яичника. Является доброкачественной опухолью. Киста образована хорошо развитыми отдельными тканями, образованными из зародышевых клеток в результате нарушений эмбрионального развития самого организма.
Изредка подвержена озлакочествлению (малигнизации). Непосредственно для жизни не опасна, но нуждается в лечении, при обнаружении подлежит удалению хирургическим путем.
Представляет собой мешочек различного размера, окруженный плотной, фиброзной, гладкой капсулой. Наиболее часто имеет одну камеру (иногда находят двухкамерные опухоли).
Содержит в своей полости «дермоидный бугорок» — скопление тканей и зачаточных органов. Наибольшее количество представлено так называемым эктодермальным листком (дающий развитие поверхностным структурам — кожи и её придаткам).
Поэтому киста получила название дермоидной: от латинского derma (дерма) — кожа.
- При вскрытии капсулы содержимого кисты может быть представлено: клубками или прядями волос, жировой тканью, отдельными зубами, густой массой других тканей.
- При исследовании под микроскопом выявляются: невральная ткань (глия, нейроциты, ганглии), элементы костной ткани, хрящей, гладкомышечной, эпителий бронхов и желудочно-кишечного тракта, участки щитовидной, слюнной железы.
Причины
Непосредственные факторы, приводящие к появлению кисты, не известны. Считают, что развивается из зародышевых листков, которые при эмбриональном развитии по каким-то причинам остались в яичниках. Могут оставаться в зачаточном состоянии или подвержены росту в любом возрасте.
https://www.youtube.com/watch?v=EPzQ-L08lmg
Возможную провоцирующую роль имеют: гормональная перестройка (в возрастном периоде полового созревания или климакса), воспалительные процессы или травмы области живота.
Классификация
Отдельная классификация дермоидных кист не нашла применения.
В клинической работе различают:
- по локализации: односторонние (наиболее частые, причем, чаще расположены в правом яичнике) или двухсторонние;
- по осложнению: неосложненная (наиболее частая форма, зачастую обнаруживается при плановом обследовании по поводу беременности), воспаление (встречается часто), малигнизация (отмечается редко, примерно до 1-3 % случаев), происходит перерождение в плоскоклеточный рак.
Симптомы
Основные проявления дермоидной кисты соответствуют проявлениям доброкачественной опухоли.
При неосложненной форме — не определяется гормональная активность, не меняется общее состояние, обычно не сопровождается жалобами, не нарушается менструальная функция.
Иногда проявляются болевыми ощущениями, дизурическими симптомами(задержкой мочи, частыми позывами к мочеиспусканию, чувством неполного опорожнения мочевого пузыря), ощущением тяжести или сдавления внизу живота.
При увеличении размеров кисты от 15 см в диаметре и больше увеличиваются чувство сдавления, тяжести и распирания, усиливаются боли. Живот увеличивается в объеме. Давление на мочевой пузырь и кишечник увеличивает нарушения их функции (проявления дизурии, нарушения стула).
При осложнениях возможно:
- возникновение перекрута, некроза тканей кисты — признаки острой или экстренной хирургической патологии (клиника «острого живота») с резкой постоянной болью;
- формирование воспалительного процесса — повышение температуры (до 38-390С), интоксикация (слабость, головные боли, тошнота, отсутствие аппетита), выраженные боли в животе;
- злокачественный процесс — встречается чрезвычайно редко; сопровождается прогрессированием интоксикации, появлением признаков опухоли в других органов.
Диагностика
Для установление диагноза, кроме клинических данных, используются следующие исследования:
- Гинекологическом осмотре.
Во время гинекологического (двуручного) исследования, проводимого специалистом, определяется опухолевидное округлое образование расположенное в типичном случае спереди от тела матки. В случае удаления киста имеет плотную гладкую капсулу различной толщины, имеет удлиненную ножку. Характеризуется подвижностью, безболезненна, с плотной консистенцией, размер в среднем 5 — 15 см. - Рентгенографическое исследование.
Рентгенография брюшной полости (в том числе и органов малого таза) у женщин проводится по строгим показаниям, поэтому имеет значение у пациенток перименопаузального возраста. Зачастую выявляется при проведении исследования для определения причины различных осложнений или заболеваний (например, при развитии кишечной непроходимости). Возможность обнаружения обусловлена наличием костных элементов в полости кисты. - Ультразвуковое исследование с цветным доплеровским картированием.
Ультразвуковое исследование (эхография) — один из наиболее безопасных и чувствительных методов выявления опухолевидных образований в яичниках. Использование доплерографического метода позволяет оценить кровоток в структурах образования.УЗИ используется и как скрининг, и как диагностическая процедура, способная подтвердить или опровергнуть наличие кисты. Имеет ограничение по достоверности, может требоваться проведение дополнительных методов диагностики.
Разнообразное строение опухоли значительно затрудняет дифференциальную диагностику с другими видами опухолей. Возможность ошибки при проведении УЗИ обусловлена полиморфизмом содержимого кисты.
- В типичном случае, характеризуется гипоэхогенным строением с сопутствующим эхогенным элементом, с четкими контурами, практически всегда не выявляется кровоток. В непосредственной близости от эхогенного включения локализуется акустическая тень.
- При нетипичном строении — внутри полости. Зрелые тератомы могут иметь нетипичное внутреннее строение. Внутри опухоли визуализируются многочисленные небольшие включения гиперэхогенного характера, могут быть кистозно-солидные включения округлой или овальной формы.
- Компьютерная томография.
Как вспомогательный метод в диагностике (после первичного проведения УЗИ) возможно использование компьютерной томографии. Позволяет уточнить расположение и структуру образования. Преимущество — является неинвазивной процедурой, недостаток — лучевая нагрузка при исследовании. Проводят при диагностически сложных или неоднозначных результатах УЗ-исследования. - Эндоскопическое (лапароскопическое) исследование.
Лапароскопия — непосредственное визуальное исследование опухоли с применением эндоскопической техники. Чаще всего прокалывается брюшная стенка и вводятся специальные эндоскопы и манипуляторы. Обнаруживается опухолевое образование, исходящее из ткани яичника желтого или белесоватого цвета, плотной консистенции, расположенное в переднем своде на длинной и тонкой ножки с возможными кровоизлияниями на поверхности капсулы.
Лечение
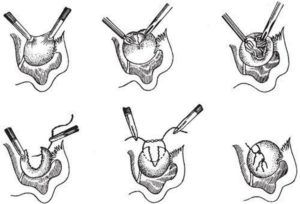
Основные общие методы операций:
- Удаление только опухоли, сохранение яичников (цистэктомия). Позволяет максимально сохранить детородную способность женщине и нормальный гормональный фон. Не имеет смысла если выражена атрофия пораженного яичника или обнаружены признаки злокачественной ткани. Опухоль тщательно удаляется вместе с капсулой, избегая разрыва её поверхности. Соответственно, чем больше размер образования, тем сложнее и обширнее оперативное вмешательство.
- Резекция (удаление) опухоли вместе с участком ткани яичника (клиновидное иссечение ткани). Более обширная по объему, но позволяющая сохранить хотя бы частичную, но функцию яичника.
- Полное удаление опухоли и яичника (цистэктомия и овариоэктомия). Удаление органа показана при полной потери её функций: возрастная инволюция, или инвазивный рост в ткани.
- Удаление всех придатков (маточных труб) и матки. Является обширной тяжелой операцией. Проводится при обнаружении изменений в тканях придатков или матки.
При инфицировании кисты — антибактериальные препараты, дезинтоксикационная терапия. При болевом синдроме — анальгетики, спазмолитики. В случае кровотечения, шока — плазмозамещающие препараты, противошоковая терапия.
В типичном и стабильном течении кисты применяются несколько способов хирургического удаления образования. Методики определяются возрастом пациентки, размером опухоли, возможными осложнениями и состоянием половой системы.
- Так, у молодых женщин и девушек желательно сохранение яичников. Поэтому стараются проводить частичную резекцию в границах здоровой ткани. Иногда используются малоинвазивные методики — эндоскопическое удаление образования. Особое значение имеет параллельное гистологическое исследование: изучение признаков злокачественного роста и перерождения тканей. Лапароскопические процедуры (с использованием специальной аппаратуры) благодаря наименьшей травматичности имеют в настоящее время преимущество по сравнению с другими методами.
- В перименопаузальном, пожилом возрасте показана ампутация матки (надвлагалищная резекция вместе с придатками). В ряде случаев могут сохранить придатки матки со здоровой стороны. Проводят полостную операцию с ревизией окружающих органов. Прогноз для дальнейшей жизни и здоровья благоприятный, рецидивирование для данного вида кисты не характерно.
Применение народных методик (трав или препаратов) для дермоидной кисты не оказывают положительный эффект. В лучшем случае не будет отмечаться роста кисты, но сохранится вероятность развития осложнений в будущем.
Однако, диета может помочь ускорить процесс выздоровления и сократить шансы появления кист в будущем. В диете можно использовать сбалансированную низкокалорийную пищу с высоким содержанием растительной клетчатки, витаминов группы А, В, селена.
Осложнения
Возможны:
- Сдавление окружающих органов (яичника, маточных труб, мочевого пузыря, кишечника);
- Нарушение менструальной функции или бесплодие;
- Некроз, перекрут кисты, кровоизлияние;
- Разрыв кисты, кровотечение;
- Инфицирование опухоли;
- Злокачественное перерождение.
Профилактика
Включает общие принципы для всех кистозных образований:
- Прохождение регулярных профилактических гинекологических осмотров, с ультразвуковым исследованием органов малого таза специалистом.
- В ряде случаев прохождение исследований анализов крови на онкомаркёры, особенно при известном отягощенного по опухолям анамнеза у родственников.
Читайте далее:
Источник: https://eva-health.ru/desease/kista-yaichnika/klassifikatsiya/dermoidnaya/
Цистэктомия — это что такое
Хирургические операции всегда вызывают страх у людей, ведь любое вмешательство имеет риски. Тем не менее без этих манипуляций обойтись невозможно. Одним из оперативных вмешательств является цистэктомия. Это процедура, которая выполняется в различных отраслях хирургии.
Она показана в тех случаях, когда консервативная терапия не оказывает эффекта. Как и любая оперативная процедура, цистэктомия проводится исключительно по строгим показаниям. Она назначается только специалистом после обследования. Операция выполняется в стационарных условиях.
Перед её проведением необходима подготовка организма.
Как известно, каждое оперативное вмешательство относится к тому или иному хирургическому профилю. К примеру, урология, проктология, онкология и т. д. Тем не менее существует ряд таких процедур, которые считаются универсальными. К одной из них относится цистэктомия.
Это операция, под которой подразумевается удаление кисты. Подобное доброкачественное образование может появиться почти в любом внутреннем органе. Киста – это полость округлой или овальной формы, заполненная жидким содержимым. Чаще всего она обнаруживается в яичниках, печени, почках, мочевом пузыре.
Также киста может образоваться в зубных каналах и деснах.
При каких заболеваниях выполняется цистэктомия
Цистэктомия – это радикальный метод лечения, так как он подразумевает полное удаление кисты с её оболочкой. Данную процедуру выполняют хирурги различных профилей. Среди них – специалисты, делающие операции на органах грудной и брюшной полости, урологи, онкологи, стоматологи, гинекологи.
Несмотря на это, владеть техникой удаления кисты должен каждый хирург. И всё же, при каких болезнях делают цистэктомию? Несмотря на то что киста может образоваться практически в любом органе, такая операция не всегда выполняется. Иногда доброкачественное образование лечат с помощью медикаментов.
В некоторых случаях приходится удалять весь орган (к примеру, при большой кисте в почке). Следует иметь в виду, что к проведению цистэктомии существуют противопоказания. Иногда выполнять такую операцию нецелесообразно из-за высокого риска для здоровья.К заболеваниям, при которых проводится цистэктомия, относятся:
- Киста яичника. Имеется в виду большое образование, которое не поддаётся другим видам лечения.
- Киста печени. Чаще всего такие образования содержат не только жидкость, но и паразита (эхинококкоз). В этом случае операция является единственным способом лечения.
- Киста в полости рта. Она может иметь различную локализацию. Данное заболевание лечит хирург-стоматолог.
- Киста поджелудочной железы. Несмотря на то что это доброкачественное новообразование, операции на этом органе опасны. Поэтому выполнять цистэктомию поджелудочной железы должен опытный специалист.
Помимо перечисленных заболеваний, операция может потребоваться при кистах молочной и щитовидной железы, копчика и т. д. В этих случаях тактику лечения определяют в зависимости от размера образования.
Показания к проведению радикальной цистэктомии
Помимо удаления кист из органов, радикальная цистэктомия – операция на мочевом пузыре. Основным показанием к её выполнению является раковая опухоль. Злокачественное образование может как развиться в самом мочевом пузыре, так и прорастать в толщу органа из близлежащих тканей.
Чаще всего к таким опухолям относится рак шейки матки и эндометрия, яичников, предстательной железы и прямой кишки. Цистэктомия мочевого органа (пузыря) – это его полное или частичное удаление.
Учитывая то, что подобная процедура является травматичной и приводит к инвалидизации, её выполняют лишь в тех случаях, когда другие варианты лечения не помогают. Показаниями для цистэктомии считаются следующие патологии:
- Распространённый рак шейки и тела мочевого пузыря, прорастающий в толщу ткани.
- Множественные папилломы, расположенные на внутренней поверхности органа.
- Повторное образование опухоли после предшествующего оперативного лечения (рецидивирующий рак).
- Прорастание злокачественного новообразования в мочевой пузырь из расположенных рядом органов.
При менее агрессивных формах рака хирурги стараются избежать радикальной цистэктомии. В подобных случаях ограничиваются частичным удалением органа в том месте, где расположена опухоль.
Подготовка к цистэктомии мочевого пузыря
Операция цистэктомия – массивное полостное хирургическое вмешательство. Поэтому, перед тем как приступить к процедуре, организм пациента следует подготовить.
Так как операция может привести к развитию инфекционного процесса в малом тазу, необходимо заранее начать приём антибиотиков. Рекомендуются препараты «Эритромицин» и «Неомицин».
Также за 14 дней до хирургического вмешательства следует принимать медикаменты, содержащие бифидо- и лактобактерии. Они необходимы не только из-за терапии антибиотиками, но и для улучшения функционирования кишечника после операции.
Учитывая то, что органы пищеварительной системы граничат с мочевым пузырём, требуется специальная диета. За 3 суток перед цистэктомией следует исключить трудноусвояемые продукты.
Разрешается употребление жидкостей (кипяченая вода, минералка без газа, чай, соки), бульона и желе. Накануне операции выполняется очищение кишечника.
С этой целью применяют специальные слабительные препараты или ряд клизм.
Проведении цистэктомии мочевого пузыря
Цистэктомия выполняется в несколько последовательных этапов. Первым делом проводится общий наркоз. Для удобного доступа к мочевому пузырю, больной должен находиться в специальном положении. Пациента укладывают на спину, таз приподнимают на 45 градусов по сравнению с головным и ножным концом. Разрез выполняется по срединной линии.
Он начинается в области лобкового симфиза и заканчивается на 2-3 см выше пупочного кольца. Первым этапом цистэктомии является отведение мочи и создание условий для её оттока (деривация). После этого производят экстирпацию органа. Объём хирургического вмешательства зависит от распространённости опухоли.
Часто, помимо мочевого пузыря, удаляют близлежащие лимфатические узлы и другие органы. У женщин это передняя стенка влагалища, уретра. При выраженном инфильтративном росте опухоли, производят экстирпацию матки и яичников. У мужчин, помимо мочевого пузыря, часто приходится удалять предстательную железу и семенные пузырьки.
Учитывая то, что во время операции происходит массивная кровопотеря, цистэктомия имеет ряд противопоказаний.
После отведения мочи на переднюю брюшную стенку или в кишечник проводится отделение органа от брюшины, перевязка кровоточащих сосудов и его удаление. Далее выполняется электрокоагуляция, спинномозговая анестезия для уменьшения болевых ощущений в первые часы после манипуляции. Следует отметить, что между 1 и 2 этапом хирургического вмешательства должно пройти от 4 до 6 недель.
Восстановление после операции
После цистэктомии реабилитация может продолжаться долго. Это связано не только с физиологическими изменениями, происходящими в организме, но и с психологическим состоянием пациента.
Ведь, помимо того что нарушается нормальный процесс мочеиспускания, отмечаются и другие функциональные перестройки. Восстановление организма происходит не сразу. В первые сутки после хирургической операции пациент должен находиться в отделении реанимации.
Это необходимо, чтобы производить мониторинг жизненно важных функций, не упустить развитие кровотечения и шока. Когда больного переводят в общую палату, он уже может передвигаться самостоятельно. Рекомендуется как можно больше ходить, чтобы в малом тазу не развился спаечный процесс.
В некоторых случаях пациентам приходится длительно принимать еду с помощью зонда. Тем не менее со временем работа кишечника восстанавливается, и больной начинает питаться самостоятельно. Мочеиспускание тоже постепенно приходит в норму. Однако пациентам приходится все время ходить с катетером.Поэтому некоторым больным производят ещё одну операцию – создание искусственного мочевого пузыря. Такая манипуляция выполняется спустя несколько месяцев при отсутствии противопоказаний.
Цистэктомия зуба: этапы проведения
Удаление кисты зуба тоже называют цистэктомией. Эта операция проводится в условиях стоматологического кабинета. Чтобы её выполнить, общий наркоз не нужен, достаточно лишь местной анестезии. Исключение могут составлять дети. Цистэктомия зуба подразумевает полное удаление содержимого с оболочек кисты. К этапам операции относятся:
- Подготовка слизисто-надкостничного лоскута при помощи разреза. Затем производится его отслоение.
- Получение костной пластинки с целью получения доступа к кисте. Для этого над образованием просверливают несколько отверстий.
- Извлечение кисты и части корня зуба.
- Ревизия образовавшейся полости.
- Ушивание слизисто-надкостничного лоскута.
Чаще всего киста является врожденным пороком развития эпителиальной ткани. Реже она появляется вследствие длительно текущих воспалительных процессов, неадекватно выполненных стоматологических манипуляций.
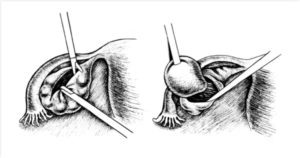
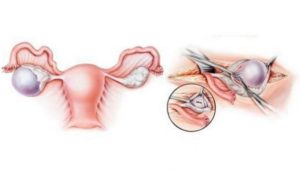
Проведение цистэктомии яичника
Цистэктомия яичника – это операция, которая необходима при кистах большого размера, не поддающихся консервативной терапии. Данное доброкачественное образование опасно тем, что может привести к апоплексии – разрыву органа.
Операцию по удалению кисты проводят как открытым способом, так и при помощи лапароскопии. Содержимое образования отправляется на цитологическое исследование.
Если злокачественных клеток не обнаруживается, выполняется коагуляция и ушивание яичника.
Техника выполнения цистэктомии кист внутренних органов
Цистэктомия кисты других внутренних органов проводится аналогичным способом. К сложным операциям относят удаление образований поджелудочной железы, лёгких, печени. Такие вмешательства выполняются открытым хирургическим методом под общим наркозом.
Противопоказания к проведению цистэктомии
К противопоказаниям к удалению кистозных образований относятся:
- Острая и хроническая недостаточность сердца, почек, органов дыхания, находящаяся в стадии декомпенсации.
- Гнойные воспалительные процессы в малом тазу, брюшной и грудной полости.
- Погружение корня зуба в кисту более чем на треть.
- Неудовлетворительный результат цитологического исследования. В этих случаях требуются другие методы хирургического лечения.
Отзывы врачей о цистэктомии
Большинство докторов различных специальностей считают, что цистэктомия кист считается необходимым оперативным вмешательством, так как она предотвращает развитие тяжёлых осложнений (перитонит, сепсис). Зачастую данная процедура не представляет опасности для здоровья и проводится лапароскопическим путём.
Удаление мочевого пузыря, по мнению врачей, это серьёзная и травматичная операция, сопровождающаяся риском развития осложнений. Тем не менее при злокачественных опухолях она считается необходимой.
Источник: https://autogear.ru/article/288/058/tsistektomiya---eto-chto-takoe/