Диагностика рака яичников
Содержание
Диагностика рака яичников

Важность ранней диагностики рака яичников для женщин
Ранняя диагностика и выявление злокачественной опухоли в области яичников на начальной стадии ее развития имеет важное значение для здоровья и жизни женщины.
Именно при раннем определении патологии увеличиваются шансы на благоприятный исход заболевания и эффективное лечение.
Тем не менее, диагностика рака яичников сильно затруднена, ведь эта патология характеризуется латентным развитием. Именно поэтому раннее выявление раковой опухоли происходит только в 20% больных.
Получите цены Минздрава Израиля
Самые ранние признаки опухоли яичников, которые женщина может распознать самостоятельно
Ранняя стадия рака этой разновидности в большинстве случаев протекает без симптомов. По мере того, как начинается процесс образования метастаз, возможны болезненные ощущения в области живота, пациентка начинает жаловаться на слабость.
Еще один дополнительный признак – общая потеря веса без изменения привычного рациона питания. При этом масса тела уменьшается, а область живота увеличивается.
Стоит также отметить, что ранние признаки опухолевого процесса яичников могут напоминать воспалительный процесс, поэтому в ходе диагностики важно исключить такую патологию, как аднексит. По мере дальнейшего развития опухоли возникают расстройства пищеварительного процесса, проблемы со стулом вплоть до непроходимости кишечника.
Что делать при подозрении на рак яичников и когда обращаться к врачу?
При появлении чувства слабости, резком похудении и боли в нижней части живота, необходимо как можно скорее обратиться к специалисту, который проведет диагностику и назначит комплексное лечение.
Для начала пациентка может обратиться к своему гинекологу для исключения воспалительных процессов и других гинекологических патологий. При необходимости специалист направит женщину к онкологу для дальнейшего обследования.
Обратите внимание: к врачу необходимо обращаться как можно раньше, ведь только в этом случае удастся диагностировать злокачественную опухоль на ранних стадиях и увеличить прогноз выживаемости.
Онкомаркеры, которые нужно сдавать
Перспективный метод диагностики – это анализ на онкомаркеры. Злокачественных онкологических маркеров существует достаточно много, однако наиболее надежным исследованием при таком виде рака является выявление СА 125.
Статистика показывает, что у онкобольных данный маркер сильно увеличен (примерно в 80% случаев). Тем не менее, на первой стадии развития опухоли концентрация этого маркера практически не превышает нормальные значения.
Обследования, которые обязательно нужно пройти
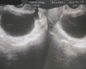
УЗИ:
Ультразвуковое исследование обладает следующими особенностями:
- возможность точного определения размеров опухоли;
- определение локализации патологии;
- выявление уровня распространения новообразования;
- выявление изменений в репродуктивной функции.
Основное достоинство УЗИ заключается в возможности многократного проведения без вреда здоровья пациентки. Тем не менее, определение новообразования по этому методу может быть затруднено при наличии лишнего жира в области живота женщины.
Контрастная компьютерная томография:
Это более прогрессивная методика, с помощью которой можно определить состояние опухоли. В результате этого метода возможно выявить распространение метастаз на соседние ткани.
МРТ:
Это еще одна методика, с помощью которой можно получить трехмерное изображение опухоли. Данная процедура отличается безболезненностью, для более точной диагностики нередко применяется контрастное вещество.
Обратите внимание: если в теле пациентки имеются кардиостимуляторы и другие металлические предметы, эта диагностика не проводится!Лапароскопия:
Диагностика рака яичников осуществляется и лабораторным путем. Так, широко распространена лапароскопия, при которой используется небольшая трубочка (с помощью нее специалист осматривает яичники).
Во время лапароскопического исследования можно определить стадию рака, а также его распространенность.
Также, лапароскопия дает возможность оценить состояние внутренних органов, что очень важно перед оперативным вмешательством.
Биопсия:
Не менее распространенная процедура – биопсия, в ходе которой специалисты получают биологический материал, который в дальнейшем подвергается тщательному исследованию. Как правило, биопсия проводится уже в процессе оперативного удаления опухоли, однако иногда забор подозрительного материала осуществляется в виде пункции.
Другие дополнительные анализы:
В качестве дополнительных анализов может быть назначено общее исследование крови и мочи, которые позволяют выявить воспалительный процесс и сопутствующие патологии, нередко ошибочно принимаемые за рак.
Расшифровка результатов или когда диагноз подтверждается?
Грамотная расшифровка результатов анализов дает возможность подтвердить или опровергнуть опасный диагноз. При этом расшифровка должна проводиться именно в той лаборатории, где и осуществлялся забор биологического материала (это позволит исключить ошибки).
Нормальное значение онкомаркера СА-125 у пациенток женского пола в сыворотке крови составляет 35 МЕ/мл (максимальное значение). В период вынашивания плода его значение может увеличиваться.
Расшифровка результатов ультразвукового исследования также помогает определить наличие и состояние опухоли. Вот некоторые признаки рака:
- Яичники обладают аномальными размерами, при этом ярко заметна асимметрия. Контур этих органов резко увеличен и заметен на мониторе частично.
- Пациентки в пожилом возрасте имеют специфическое образование на поврежденном яичнике, которое по своей конфигурации напоминает кисту.
- Область поражения имеет усиленное кровоснабжение.
- Пространство за маткой имеет большое количество жидкости, вне зависимости от овуляции.
Если хотя бы один из признаков обнаружен, пациентку сразу же направляют на дополнительные обследования (УЗИ щитовидки, молочных желез и так далее) для выявления метастаз в других органах.
Сколько стоит диагностика рака яичников?
Средняя стоимость УЗИ органов малого таза в России составляет 2500 рублей, приблизительная стоимость биопсии составляет 3700 рублей. Анализы крови на онкомаркеры обойдутся в пациентке в 700 рублей (точная стоимость зависит от конкретной лаборатории). Стоимость КТ и МРТ яичников – 3-4 тысячи рублей.
Стоимость лабораторных и инструментальных исследований в Украине не сильно отличается от российских цен. МРТ обойдется примерно в 700 грн., УЗИ органов малого таза – 350 грн. Не забудьте также учитывать стоимость врачебных консультаций и анализов, которая рассчитывается в индивидуальном порядке, в зависимости от политики конкретной клиники.
Таким образом, рак яичников – это опасное и трудно диагностируемое заболевание, которое нередко приводит к смертельному исходу. Диагностика рака яичников должна проводиться на ранней стадии, при этом, в большинстве случаев, специалист назначает одновременно несколько исследований. В этом случае удается определить тяжесть патологии и степень распространения опухоли.
Источник: https://orake.info/diagnostika-raka-yaichnikov/
Ранняя диагностика рака яичников

Многие женщины бывают удивлены, когда узнают о своем заболевании, так как они замечают лишь некоторые неопределенные симптомы, при этом действительно эффективные методы выявления заболевания на ранних стадиях отсутствуют.
Три четверти случаев рака яичников не диагностируются до того момента, когда заболевание уже достигает III и IV стадии.
При стандартных методах диагностики, таких как УЗИ с использованием трансвагинального датчика, КТ и лапароскопия (минимально инвазивное хирургическое вмешательство), также можно пропустить очаг поражения на ранних стадиях при небольшом размере опухоли.
У девяноста пяти женщин, у которых рак диагностируется до того, как опухоль распространяется за пределы яичника, отмечается пятилетняя и более длительная выживаемость, что означает, что раннее выявление представляет собой ключевой аспект ведения пациенток с этим заболеванием.
Хотя врачи и ученые различных медицинских организаций определили цели улучшения программы ведения пациенток, прогресс в борьбе с раком яичника достигается невероятно медленно.
Не только потому, что это заболевание трудно диагностировать, но и потому, что исследования в этой области традиционно недополучают финансирования, из-за чего сокращается число ученых, занимающихся этой проблемой.
К счастью, повышение интереса к этому заболеванию и привлечение новых источников финансирования способствует продвижению разработок в области поиска более эффективных методов терапии и диагностики.
Поиск маркеров рака яичников
Многие женщины слышали, что анализ крови на выявление маркера CA 125 позволяет диагностировать ранние признаки рака яичников. К сожалению, только некоторые виды рака яичника секретируют белок CA 125 на ранней стадии заболевания. Частично проблема состоит в определении размера опухоли.
Крупные по размеру опухоли секретируют большое количество CA 125, а небольшие — малое количество белка. Поскольку основной целью скрининга является выявление опухоли как можно меньших размеров, этот маркер является недостаточно значимым с диагностической точки зрения опухолевым маркером.
Разработанный учеными тест на определение CA 125, тем не менее, является хорошим методом мониторинга ответа опухоли яичника на терапию и определения рецидива заболевания у пациенток, которые ранее проходили терапию по этому поводу.Но у среднестатистической женщины регулярно определять CA 125 не имеет особого смысла, поскольку уровень этого белка может повышаться при многих состояниях, в том числе при эндометриозе (при котором наблюдается разрастание тканей матки за пределами малого таза), фиброзе, менструации и даже при беременности.
Для изучения потенциальных биомаркеров ученые осуществляют забор образцов крови, мочи и/или ткани у женщин, которым выполняется плановое хирургическое вмешательство по поводу возможного рака яичника. (Образцы ткани рака яичника на ранних стадиях получить сложно, поскольку у большинства пациенток опухоль диагностируется на поздних стадиях).
Далее ученый может избрать один из двух подходов. Первый подход предполагает использование методов протеомики с изучением всех белков в клетке при анализе образцов сыворотки с целью выявления уникального набора белков, отличающего раковую клетку от нормальной.
Другой подход — использование методов геномики с изучением ДНК и РНК-изменений в клетке. Одним из инструментов для выявления таких изменений является определение профиля транскрипции, при котором происходит измерение уровней всех молекул, кодирующих белок РНК в клетке.
Существует предположение, что рак яичника на ранней стадии имеет отличный от нормального набор генов или белков — своеобразный «отпечаток пальца».
Симптомы рака яичника
Наиболее распространенными симптомами рака яичника являются:
- вздутие;
- боль в животе или в малом тазу;
- затруднения, возникающие во время приема пищи, или ощущение быстрого переполнения;
- императивные позывы к мочеиспусканию (которые ощущаются как необходимость немедленно сходить в туалет) или частое мочеиспускание.
Поскольку эти симптомы часто появляются и в случае других заболеваний неонкологического характера, у женщин обычно не возникает мысли о возможном развитии рака яичника.
Когда подобные симптомы обусловлены развитием рака яичника, они характеризуются постоянством и значительно отличаются от нормальных ощущений.
Если подобные симптомы возникают ежедневно в течение нескольких недель, или если отмечается нарастание тяжести симптомов, необходимо обратиться к гинекологу.
Источник: https://www.emcmos.ru/articles/rannyaya-diagnostika-raka-yaichnikov
Рак яичников: причины возникновения, симптомы, диагностика, стадии, лечение

27.12.2018
Рак яичника — злокачественная опухоль эпителиального (80-90%) происхождения, которая может возникать либо в одном яичнике, либо синхронно в обоих яичниках.
Рак яичника составляет примерно 5% от всех злокачественных опухолей у женщин и занимает 7 место по частоте среди всех форм рака. Заболеваемость резко возрастает после 40 лет, достигая пика в возрасте 65–69 лет и затем медленно снижается.
У женщин в возрастной группе 50–59 лет заболевание занимает второе место среди причин смерти от злокачественных новообразований, уступая только раку молочной железы.
Яичники — парные органы репродуктивной системы женщин, в которых происходит образование яйцеклеток и выработка женских половых гормонов.
В яичниках возможно возникновение большого количества разнообразных опухолей различного строения и происхождения, доброкачественных и злокачественных. В 80% случаев опухоли яичников имеют эпителиальное происхождение.
Причины возникновения рака яичников
Причины возникновения опухолей яичников остаются на уровне предположений. Данные эпидемиологических исследований указывают на высокую частоту рака яичников в индустриальных странах.
Выделяют ряд предрасполагающих факторов, на фоне которых увеличивается риск возникновения злокачественной опухоли: раннее менархе (ранее 11 лет), поздняя менопауза (после 55 лет), ранняя (ранее 20 лет) и поздняя (после 35 лет) первая беременность.
Врожденные генетические нарушения ответственны приблизительно за 10% случаев рака яичников, и 90% этих генетических нарушений составляют мутации генов BRCA1 или BRCA2.
Риск развития заболевания в семьях, в которых зарегистрирован один случай рака яичников у родственницы 1-й степени родства (у матери, дочери или родной сестры), возрастает в 2-3 раза по сравнению с общей популяцией и равен 4-5%. Если две родственницы 1-й степени родства заболевают раком яичников, каждая вторая женщина рискует заболеть, т.е. риск составляет 50%.Степень риска заболеть раком яичников или раком молочной железы у женщин в семьях, где ближайшие родственники заболевали раком молочной железы в раннем возрасте, также определяется числом заболевших родственников различной степени родства.
У женщин, ранее перенесших рак молочной железы или рак яичников, риск развития второй опухоли в 2-4 раза выше, чем в общей популяции.
Длительное применение эстрогенов и комбинированной гормональной заместительной терапии может быть связано с незначительным повышенным риском развития рака яичников.
Можно считать уже доказанным, что эндометриоз играет существенную роль в канцерогенезе яичников.
Возможно имеют значение доброкачественные опухоли яичников, частые воспалительные заболевания (аднексит, сальпингит).
В противоположность выше сказанному, имеется ряд факторов, снижающих риск заболеть раком яичников. Среди них – прием противозачаточных таблеток и беременность.
Симптомы рака яичников
На ранних стадиях рак яичников практически никак себя не проявляет, и поэтому на момент постановки диагноза он успевает незаметно и безболезненно прорасти в брюшную полость. Болезнь диагностируется, как правило, случайно, во время гинекологического осмотра.
На сегодняшний день надежных скрининговых методов выявления рака яичников на ранних стадиях нет. Бессимптомное начало заболевания, отсутствие специфичных проявлений осложняют диагностику.
Однако регулярные гинекологические осмотры, УЗИ органов малого таза и брюшной полости, определение концентрации СА-125 (Cancer Antigen 125) способствуют определению пациенток с возможным риском возникновения рака яичников и проведению необходимых дополнительных обследований.
Симптомы начинают появляться только тогда, когда опухоль достигла уже больших размеров или распространилась в другие ткани или органы.Сначала они могут быть общими и довольно расплывчатыми: усталость, чувство тяжести в нижней части живота, затруднения мочеиспускания, нарушение работы кишечника, проблемы с пищеварением или потеря аппетита, вздутие живота, боли внизу живота или спины, увеличении объема живота за счет асцита.
Иногда появляются жалобы на расстройство менструального цикла: обильные месячные, ациклические кровотечения.
Диагностика рака яичников
Первоначальным исследованием для диагностики рака яичников является гинекологический осмотр.
Его дополняют УЗИ в сочетании с цветным доплеровским картированием (ЦДК), КТ и МРТ, а также внутреннее обследование брюшной полости (лапароскопия) — при данном исследовании возможно взятие биопсии из подозрительных участков тканей для проведения патоморфологического исследования.
Рентгенография органов грудной полости проводится для определения наличия метастазов в легкие. Важную роль в диагностике, назначении правильного лечения и последующих мер играет анализ крови на онкомаркеры (СА 125 и НЕ4 — Human epididymis protein 4).
На основании результатов клинических и патоморфологических исследований выставляется заключительный диагноз и устанавливается стадия рака яичников.
Стадии рака яичников
Распространенность опухоли обуславливает стадию рака яичников:• Первая (I) стадия – поражены только яичники.• Вторая (II) стадия – рак прорастает в соседние органы (матку, маточные трубы, прямую кишку), но не выходит за пределы малого таза.
• Третья (III) стадия – опухоль распространяется на брюшину, появляются метастазы в печень и другие органы в пределах брюшной полости, метастазы в паховые лимфоузлы.• Четвертая(IV) стадия – обнаруживаются отдаленные метастазы (в печень, легкие и т.д.).
Почти у 70% больных раком яичников к моменту установления диагноза уже III или IV стадии заболевания.
Лечение рака яичников
Лечебная тактика в каждом случае обусловлена общим состоянием пациента, стадией рака (размерами и распространенностью опухоли, наличием метастазов), его клеточным строением и степенью зрелости.
Основные роли в терапии рака яичников принадлежат трем методам лечения: хирургическому, лекарственному (полихимиотерапия) и лучевому.
Стандартной операцией при раннем раке яичников являются: удаление матки, придатков матки, удаление большого сальника. Паллиативная (нерадикальная) операция может быть выполнена пациенткам с целью облегчения состояния и улучшения качества жизни, например, при кишечной непроходимости.
Основные принципы химиотерапии больных раком яичника: комбинированная химиотерапия более эффективна, чем монохимиотерапия; оптимальным считается 4–6 циклов химиотерапии. При метастатической форме рак яичников химиотерапия достоверно увеличивает медиану продолжительности жизни и качество жизни.
Эффективность наружной или внутрибрюшной лучевой терапии при раннем раке яичников не доказана и является предметом исследований. В качестве паллиативного лечения, направленного на облегчение симптомов болезни, лучевая терапия используется в запущенных случаях, при невозможности (противопоказаниях) для других методов.
В последние годы у многих больных появилась дополнительная надежда на выздоровление или продление жизни, связанная с иммунотерапией рака яичников. Ее проводят новейшими препаратами, относящимися к разряду моноклональных антител.
Это искусственно создаваемые антитела против конкретного типа раковых клеток. Введенные в организм пациентки, моноклональные антитела мобилизуют иммунную защиту и направляют ее на подавление опухоли и ее метастазов.Для лечения рака яичников применяют следующие моноклональные антитела: бевацизумаб (Б-Маб), фарлетузумаб, катумаксомаб (последние два в РБ не зарегистрированы).
Профилактика рака яичников
К сожалению, не существует специфических профилактических мероприятий, которые могут предотвратить возникновение рака яичников.
В последние годы активно обсуждается профилактическое удаление яичников и маточных труб лапароскопическим путем у женщин с мутацией генов BRCA1 и BRCA2.
Наиболее известной женщиной, решившейся на подобный шаг, является Анджелина Джоли – вслед за удалением обеих молочных желез, она сделала операцию по удалению яичников и маточных труб. Отношение практикующих онкогинекологов к этой мере неоднозначное, чтобы оценить эффективность подобной профилактики потребуются годы наблюдений.
Для подавляющего же большинства женщин регулярное посещение гинеколога способствует выявлению опухолей яичников, матки и шейки матки на ранней стадии и позволяет своевременно начать лечение.
Источник: https://www.nativita.by/entsiklopediya/rak-yaichnikov-prichiny-vozniknoveniya-simptomy-diagnostika-stadii-lechenie/
Консультация со специалистом
Вам необходимо проконсультироваться с врачом, который специализируется на лечении рака яичников, если результаты влагалищного обследования или других тестов позволяют заподозрить данную опухоль.
Акушер-гинеколог, специализируюзийся на лечении новообразований женской половой системы, называется онкогинеколог. Пациенткам с раком яичников, как доказано, помогает дольше прожить помощь онкогинеколога.
Каждая женщина с подозрением на рак яичников должна получить консультацию данного специалиста перед проведением операции.
Методики визуализации
Такие методики визуализации (получения изображений) как компьютерная томография, ультразвуковое исследование и магнитно-резонансная томография помогают подтвердить наличие образования в малом тазу. Данные методы обследования полезны для обнаружения распространения раковой опухоли в другие ткани и органы, однако злокачественный характер опухоли подтвердить не смогут.
Ультразвуковое исследование
Из небольшого датчика, который помещается на переднюю брюшную стенку или вводится во влагалище, исходят звуковые волны. Волны, при контакте с яичниками и другими органами, создают эхо. Тем же самым датчиком фиксируется отраженное эхо, а полученные сигналы компьютер переводит в изображение.
Данное исследование можно использовать для выявления новообразований и их характера: жидкостного (киста) или плотного (солидного), поскольку ткань здоровых органов и опухоли яичников отражают звуковые волны по-разному.
Компьютерная томография
Рентгенологический метод, который позволяет получить детальное изображение поперечных срезов тканей всего организма, называется компьютерной томографией (КТ).
Компьютерный томограф, вращаясь вокруг тела пациента, создает множество снимков, вместо одного, как при традиционной рентгенографии. Затем с помощью компьютера полученные снимки совмещаются в единое изображение среза тканей.
Аппарат делает снимки множества срезов той области тела, которую необходимо обследовать.
Распространение опухоли в печень или другие органы может выявить данное исследование. КТ полезно для выявления поражения почек, или мочевого пузыря, или увеличенных лимфатических узлов, а также для определения внедрения опухоли в определенные органы и ее размера.
Вас могут попросить выпить жидкость под названием «пероральное контрастное вещество» перед исследованием. Тогда некоторые области кишечника нельзя спутать с опухолью, потому что эта жидкость помогает увидеть его контуры. Кроме этого, иногда внутривенно вводится определенный вид контрастного вещества. Это помогает очертить отдельные структурные образования организма.
Инъекция контраста может вызвать приливы: покраснение кожи и чувство жара, которое длится от нескольких часов до нескольких дней. Контрастное вещество может вызывать у некоторых людей аллергию по типу крапивницы. Более серьезные реакции с падением давления и затруднением дыхания возникают реже. Для лечения и профилактики подобных аллергических реакций применяются лекарственные препараты.
Если у вас когда-либо во время рентгенографии на любое контрастное вещество возникали реакции, обязательно сообщите врачу.Для взятия биопсии из опухоли яичника не всегда используется КТ. Однако для проведения биопсии при подозрении на метастазы она может применяться.
Пациент находится на специальном столе в ходе процедуры, которая носит название пункционная биопсия под контролем КТ. В это время радиолог продвигает пункционную иглу по направлению к опухоли.
Пока врач не убедится в правильном расположении иглы внутри новообразования, до тех пор проводятся снимки. Небольшой фрагмент ткани забирается при тонкоигольной биопсии; небольшой цилиндрический образец ткани (около 1-1,5 см в длину и 0,3 см диаметром) врач получает при толстоигольной биопсии. Эти образцы изучаются под микроскопом.
КТ дольше длится, чем обычная рентгенологическая процедура. Пациент должен неподвижно лежать все это время на столе. Но, КТ-сканер работает очень быстро, как и остальные компьютеризированные устройства. Современные модели позволяют за секунды получить снимок.
Рентгенологическое исследование с барием
Распространение рака яичников на прямую кишку или толстый кишечник позволяет выявить рентгенологическое исследование с барием. Также данное исследование применяется для обнаружения колоректального рака.
Пациент принимает слабительный препарат за день до исследования. Затем в толстую и прямую кишку радиолог вводит взвесь сульфата бария (белую жидкость).
Барий на рентгенограмме органов брюшной полости очерчивает контуры кишечника, поскольку для рентгеновских лучей он непроницаем (то есть не пропускает их через себя).
Данное исследование при раке яичников в настоящее время применяется редко
Магнитно-резонансная томография
С помощью мощного магнита МРТ-сканер создает радиоволны, которые используются вместо рентгеновских лучей. Тканями поглощается энергия радиоволн, а затем в зависимости от вида ткани и заболевания эта энергия высвобождается определенным образом.
Компьютер переводит в очень детальное изображение какого-либо участка организма радиоволны, высвобожденные тканями. При этом можно получить изображение срезов, которые параллельны длине тела, а не только поперечных срезов тканей, как при КТ. При МРТ, как и при КТ, возможно внутривенное введение контрастного материала.
МРТ не очень часто применяется для диагностики рака яичников.
Особенно полезен данный вид сканирования для обследования спинного и головного мозга. Процедура МРТ длится от 30 минут и более, что дольше, чем процедура КТ. Кроме этого, нахождение пациента необходимо в аппарате, замкнутом с одного конца.
Это пугает людей с клаустрофобией (боязнью замкнутых пространств). Некоторых пациентов раздражают глухие стучащие звуки, которые издает аппарат. А поэтому для подавления этих звуков отдельные диагностические отделения предоставляют наушники.Рентгенограмма органов грудной клетки
Для выявления метастазов (распространения) рака яичников в легкие проводится рентгенограмма органов грудной клетки. Метастазирование нередко вызывает скопление жидкости вокруг легких, а также приводит к появлению в легких одного или более опухолевых очагов.
Обнаружить жидкость вокруг лёгких, которая называется плевральный выпот, позволяет рентгенограмма легких.
Позитронно-эмиссионная томография (ПЭТ)
Для обнаружения рака при данном исследовании внутривенно вводится глюкоза, меченная радиоактивным веществом. Радиоактивное вещество будет накапливаться в злокачественных опухолях, поскольку для них характерно повышенное потребление глюкозы (сахара), по сравнению со здоровыми тканями. Сканер обнаруживает данные отложения.
Для выявления крохотных скоплений раковых клеток этот тест очень полезен. ПЭТ можно использовать в некоторых случаях для обнаружения метастазов рака яичников.
При его совмещении с КТ (ПЭТ-КТ) повышается ценность исследования. Особенно хорошо этот тест помогает обнаруживать метастазы рака.
Лапароскопия
При лапароскопии применяется тонкая трубка с лампочкой на конце, через которую врач может осмотреть яичники, другие органы малого таза и ткани вокруг желчных протоков. Через небольшой разрез в нижнем отделе передней брюшной стенки вводится трубка и посылает на монитор изображение органов брюшной полости и малого таза.
Лапароскопия помогает врачам определить стадию рака (то есть распространенность опухоли), а также позволяет осмотреть органы для составления плана операции или другого лечения. Кроме этого, врач может ввести небольшой инструмент для проведения биопсии через разрез для лапароскопии.
Колоноскопия
Толстый кишечник изнутри позволяет осмотреть колоноскопия. Врач, после очистки кишечника с помощью слабительных препаратов, вводит оптоволоконную трубку через прямую кишку проводит ее и через весь толстый кишечник.
На видео-монитор поступает изображение. Это позволяет врачу осмотреть на предмет патологии внутренние стенки кишечника.
Перед проведением колоноскопии пациенту вводится успокоительный препарат, потому что эта процедура довольно неприятная. Чаще всего данное исследование применяется для диагностики колоректального рака.
Биопсия
Забор образца ткани из подозрительного участка с последующим ее изучением под микроскопом является единственным способом подтверждения злокачественного характера новообразования. Данная процедура называется биопсия.
При раке яичников биопсия обычно проводится при хирургическом удалении опухоли.
Также она может быть осуществлена при непосредственном введении иглы в опухоль через переднюю брюшную стенку или в ходе лапароскопии. Вводится игла обычно под контролем КТ-сканера или УЗИ-аппарата. Если при распространенном раке или другом серьезном заболевании пациентка не может быть прооперирована, то в некоторых случаях вместо операции проводится пункционная биопсия.
Также для диагностики рака у пациенток с асцитом (скоплением жидкости в брюшной полости) проводится забор образца жидкости. Прокол передней брюшной стенки проводится при данной процедуре, которая называется парацентез, после местной анестезии. Игла, присоединенная к шприцу, вводится в скопление жидкости в брюшной полости.
С помощью шприца жидкость откачивается и отправляется на анализ.
Полученный образец тканей отсылается в патологоанатомическую лабораторию при всех процедурах. В ней образец изучается врачом — патоморфологом, который специализируется на диагностике и классификации заболеваний с помощью исследования клеток под микроскопом и применения других лабораторных тестов.
Анализы крови
Для подсчета числа лейкоцитов (белых кровяных телец), эритроцитов (красных кровяных телец) и тромбоцитов (клеток, которые обеспечивают остановку кровотечения) врач назначает общий анализ крови.
Кроме этого, проводятся анализы для оценки общего состояния здоровья, функции печени и почек. В заключение врач назначает анализ на маркер CA-125.
Рекомендуется консультация онкогинеколога, если повышен результат теста.
Повышение уровня опухолевых маркеров, таких как альфа-фетопротеина (АФП), человеческого хорионического гонадотропина (ЧХГ) и/или лактатдегидрогеназы (ЛДГ), вызывают некоторые герминогенные опухоли. При подозрении на герминогенную опухоль яичников может быть проведен анализ на данные маркеры.
Уровень вещества в крови под названием ингибин повышается при некоторых стромальных опухолях яичников (например, гранулезоклеточных опухолях). При подозрении на данный тип опухоли яичников определяется его содержание.
Источник: http://www.rusmedserv.com/ovariancancer/diagnostics/
Диагностика рака яичников у женщин

Рак яичников занимает седьмое место среди всех онкозаболеваний и третье место среди злокачественных опухолей в гинекологии.
Он поражает представительниц слабого пола в период предменопаузы и климакса, но встречается и у женщин до 40 лет. Ранняя диагностика рака яичников – ключевая задача предупредительных онкологических осмотров.
Своевременное выявление дает возможность начать лечение на начальных стадиях и увеличивает шансы на эффективность терапии.
Описание заболевания. Происхождение
Карцинома парных половых желез женщины – опухоль, состоящая из малигнизированных (злокачественных) клеток, поражающая яичники. Рак может быть первичным (основной источник его находится в тканях яичника) и метастатическим (первичный очаг располагается в любой другой части тела). К первичным причисляют следующие:
- Карцинома – злокачественная опухоль, формирующаяся из клеток кожи, слизистых.
- Дисгерминома – рак, развивающийся из первичных клеток гонад. Новообразование является одним из самых распространенных и составляет около 20 % от всех злокачественных опухолей яичников.
- Тератома происходит из зародышевого листка.
- Хорионкарцинома – одна из самых страшных форм рака яичников, является видоизменением эпителия хориона.
- Строма яичников – опухоль неэпителиального происхождения.
Метастатический рак парных половых желез – злокачественная опухоль яичника, появившаяся вследствие кроверодного, лимфогенного, имплантационного перемещения малигниризованных клеток из иного органа.
Чаще всего яичник поражается при раке толстой кишки, шейки матки, молочной железы. Метастазы достигают больших размеров – до 20 см — и быстро распространяются по брюшине. Вторичная опухоль яичников встречается у женщин 45-60 лет.
Несмотря на достижения в диагностике рака яичников у женщин, примерно 75 % заболеваний обнаруживаются на поздних этапах. Причина тому — длительное бессимптомное течение патологии.
Классификация
Злокачественные опухоли яичников систематизируют по месту возникновения, стадиям и распространенности.
Выделяют 4 степени разрастания опухоли:
- I (T1) – отличается односторонним поражением яичников. Смертность при данной стадии составляет около 9 %. Но обнаружение рака на этом этапе является большой редкостью.
- II (T2) – характеризуется распространением опухоли на оба яичника и органы малого таза.
- III (T3/N1) – поражение половых желез с метастазированием в лимфоузлы или по брюшине.
- IV (M1) – образование вторичных очагов в других органах. Выживаемость при такой стадии 17 %. Основной причиной летального исхода является скопление жидкости в брюшной полости, истощение метастазированных органов.
При диагностике рака яичников на начальных этапах снижается риск метастазирования опухоли и возникновения серьезных осложнений, ведущих в большинстве случаев к летальному исходу.
Причины развития онкологии
Факторы, влияющие на возникновение овариальных злокачественных опухолей пока не изучены досконально, имеются лишь предположения.
Основная гипотеза заключается в том, что рак яичников формируется при длительной выработке организмом эстрогена. Такое утверждение основано на наблюдениях за женщинами, применявшими гормональную контрацепцию более 5 лет. Основное фармакологическое свойство препаратов – подавление выработки гонадотропных гормонов, которые увеличивают риск перемещения опухоли в эстрогенчувствительные ткани.
Генетические исследования в комплексе с поздней и ранней диагностикой рака яичников у женщин показывают, что на развитие заболевания влияет наследственный фактор. В связи с этим ближайшим родственникам онкобольных настоятельно рекомендовано проходить профилактическое обследование.
Также выделяют и другие причины, влияющие на возникновение злокачественных клеток в яичниках:
- Полипы тела и шейки матки.
- Дисфункция яичников.
- Нарушение работы щитовидной железы и надпочечников.
- Избыточное разрастание эндометрия.
- Частые односторонние и двусторонние оофориты.
- Бесплодие.
- Часто возникающее одновременное воспаление яичников и фаллопиевых труб (аднексит или сальпингоофорит).
- Доброкачественные, гормонально зависимые новообразования из гладкомышечной ткани матки (миомы).
- Опухолевидные образования из соединительной ткани матки (фибромиомы).
- Киста яичников.
- Ранний пубертатный период и начало половой жизни.
- Неоднократные аборты вызывают гормональные нарушения и сбои в работе яичников.
Также на дисфункцию парных половых желез женщины и возникновению в них злокачественных клеток могут повлиять избыточный вес, вредные привычки.
Клинические признаки
Ранняя диагностика рака яичников помогает начать своевременное лечение, исход которого в большинстве случаев благоприятный. Поэтому так важно обращать внимание на малейшие изменения в организме и внутреннем самочувствии. Симптомы рака яичников изменчивы. Они нарастают по мере распространения опухоли:
- Общее недомогание.
- Бессилие.
- Быстрая утомляемость.
- Продолжительное устойчивое повышение температуры.
- Снижение аппетита.
- Метеоризм.
- Запоры.
- Дизурические проявления.
Методы диагностики рака яичников
Распознание опухоли на ранних стадиях позволяет начать своевременную терапию и продлить ремиссию. В зависимости от классификации и клиники рака яичников, диагностика и лечение осуществляются разными способами. Методы и средства оценки болезни применяются комплексные. Они включают осмотр, анамнез, лабораторные, гинекологические исследования при помощи различных приборов и аппаратов.
В зависимости от клиники, диагностика рака яичников будет иметь некоторые отличия. Но для оценки общей картины в профилактических и лечебных целях применяют схожий комплекс исследований:
- Осмотр гинеколога.
- Трансвагинальное ультразвуковое сканирование.
- Аксиальная компьютерная томография.
- Радиологический метод исследования тазовой полости.
- Диагностическая лапароскопия.
- Специфические лабораторные анализы.
Данный комплекс обследований является стандартным набором для выявления опухоли яичников.
Лабораторные исследования
Анализы в онкологии назначаются параллельно клинико-инструментальному обследованию. Они позволяют трактовать данные биопсии и обладают важной прогностической значимостью. Наибольшей ценностью обладают гистологические и цитологические исследования:
- Гистология биоптата половых органов женщины – изучение под микроскопом образцов ткани, забранных из репродуктивных органов с целью определения ее характера. Материалом для анализа является соскоб эндометрия, выстилающего матку. Тестирование бывает плановым и срочным. Экстренная гистология делается в течение получаса и обычно проводится в ходе операции.
- Цитология соскоба шейки матки, или мазок по Папаниколау, делается для обнаружения раковых состояний органа, из которого брался мазок. Материалом для исследования служит биоптат с экто- и эндоцервикса. Анализ позволяет оценить размеры, внешние границы, число и характер клеток.
- Анализ аспиратов из полости матки проводят с целью выявления заболеваний тела матки. Материал для исследования – отпечатки с внутриматочной спирали или аспирация содержимого органа катетером.
Также диагностика рака яичников осуществляется путем исследования онкомаркеров крови или мочи. Опухолево-ассоциированные маркеры – это белки, рибоцимы, продукты распада опухоли, вырабатываемые здоровыми тканями на проникновение онкологических клеток:
- СА-125 – тест, определяющий количественное содержание маркеров рака яичников.
- Раково-эмбриональный антиген – выявление количества тканевого маркера рака в крови.
- Антиген плоскоклеточного рака (SCC) – определение белка плоскоклеточной карциномы.
- Онкобелок Е7 – маркер устанавливает вероятность формирований рака шейки матки у женщин с папилломавирусом типа 16 и 18.
- Онкомаркер СА 72-4 – тест на определение содержания гликопротеина, вырабатываемого малигниризованными клетками железистой ткани.
- НЕ4 – протеин, выделяемый клетками репродуктивной системы.
Клинические и биохимические анализы менее специфичны, но без них не будет полной картины болезни.
Инструментальные способы
Диагностика рака яичников у женщин проводится с помощью различной аппаратуры. Одно из первых обследований – ультразвуковое. Оно позволяет оценить объемы, формы, структуру, степень распространения новообразований.
Чаще всего используют диагностику рака яичников по УЗИ. Ультразвуковое сканирование может проводиться трансвагинально или трансабдоминально. Последний метод предполагает расположение трансдюсера на поверхности живота.
Такая манипуляция, как правило, предшествует трансвагинальной. При таком способе трансдюсер вводится во влагалище, что позволяет более детально изучить половые органы женщины.
УЗИ можно проводить в любом возрасте, а при гинекологических заболеваниях в любой фазе менструального цикла.
МРТ органов малого таза – неинвазивный способ исследования посредством фиксирования радиоволн, излучаемых атомами водорода под влиянием магнитного поля.КТ органов малого таза – исследование органов тазовой полости при помощи томографа. Метод диагностики может осуществляться с применением рентген-контрастных препаратов или без них. Способ позволяет выявить опухоль при бессимптомном течении рака.
Лапароскопия яичников – малоинвазивный метод, позволяющий дать зрительную оценку органов малого таза и при необходимости сделать забор биоматериала для гистологических и цитологических исследований.
Дифференциальная диагностика – в чем суть?
В настоящее время не существует многоцелевого высокоинформативного неинвазивного способа ранней диф. диагностики рака яичников. Клиницисты используют совокупный подход, вмещающий целый комплекс исследовательских процедур.
Одним из ключевых факторов запущенности опухолевого поражения яичников является его позднее обнаружение из-за сложности диагностики на начальных стадиях.
При первичном обращении врач часто ставит другие диагнозы: кистома яичников, воспаление придатков, фибромиома матки. До хирургического вмешательства отличить кистому от злокачественной опухоли сложно, особенно если она подвижная и односторонняя.
Но есть ряд признаков, при наличии которых изначально поставленный диагноз подвергается сомнению:
- Интенсивный рост новообразования.
- Бугристость консистенции.
- Опухоль практически неподвижна.
- Сниженные показатели СОЭ при явном воспалительном процессе.
- Пробы на Манту и Коха отрицательные.
- Наличие гипопротеинемии.
- Снижение уровня альбуминов.
- Гиперпродукция эстрагенов.
- Повышенное содержание в крови кетостероидов, серотонина.
Если отличить злокачественную опухоль от иного новообразования не удается, прибегают к чревосечению.
Дифференциальная диагностика рака яичника позволяет отличить заболевание от какого-либо другого на ранних стадиях. Выявление опухоли на начальных этапах способствует своевременному принятию правильных мер по борьбе с ней.
Диагностирование рака на ранних стадиях
Исходя из статистических данных первая и вторая стадия рака яичников выявляется лишь у 37,3 % больных. Несмотря на определенные достижения, смертность от онкологии парных половых желез составляет около 40 %.
Диагностика рака яичников на ранней стадии практически не осуществляется из-за отсутствия признаков, точно описывающих патологию, специфичности методов исследования, а также биологических свойств опухоли. Для выявления бессимптомной онкологии применяют скрининговые тесты и обследования:
- Гинекологический осмотр с визуальной оценкой репродуктивных органов женщины.
- Определение ономаркера СА-125
- Мазок по Папаниколау.
- Анализ на ВПЧ.
- Трансвагинальное УЗИ.
Не всегда скрининг помогает распознать рак. В ряде случаев тесты на онкомаркеры дают ложноположительный результат. Назначают дополнительное обследование. Методы диагностики не входит в перечень бесплатных по ОМС и обычно довольно дорогостоящее.
На ранних стадиях заболевания также высока вероятность ложноотрицательных результатов. Между тем опухоль никуда не исчезает, а наоборот, метастазирует на другие органы. Начинает проявляться симптоматика, которая часто указывает на тяжелую стадию патологии.
Особенности диагностики онкологии в постменопаузе
По статистике, 80 % злокачественных опухолей формируется у женщин старше 50 лет. В большинстве случаев карциномы имеют кистозное строение.
В отличие от диагностики рака яичников, для обследования кисты достаточно доплерометрического исследования при условии, что показатели в крови СА-125 в пределах нормы.
При длительном наблюдении пациенток в последней фазе климактерического периода выяснилось, что в 53 % случаев образовавшаяся киста рассасывается самопроизвольно.
Существует ряд клинических признаков, которые помогают выявить опухоль на ранних стадиях, но в большинстве своем они остаются без внимания. И все же первичная диагностика рака яичников у женщин в постменопаузе основывается на наличии именно таких симптомов.
Одним из проявлений являются кровянистые выделения. Возникновение менструации обусловлено функцией яичников, репродуктивные свойства которых в менопаузу угасает. В постклимактерический период кровотечение из влагалища – серьезный повод обращения к гинекологу. Также ненормальными считаются кровянистые выделения между регулами в период начального этапа угасания воспроизводительной функции.
Во время климакса яичники прекращают выделение эстрогенных гормонов. Увеличенные показатели стероидных женских гормонов после последней самостоятельной менструации могут свидетельствовать о наличие в организме малигнизированных клеток.
В менопаузу назначается в обязательном порядке ежегодная маммография. Статистика показывает, что метастазирование яичников довольно часто имеет основной очаг в молочных железах. У женщин старше 50 лет при обследовании груди необходимо акцентировать внимание на возникшие новообразования в ней, так как они могут быть ранней стадией рака.Источник: http://fb.ru/article/410067/diagnostika-raka-yaichnikov-u-jenschin