Инволютивные изменения яичников
Содержание
Синдром преждевременного истощения яичников: причины, симптомы, лечение, возможность беременности

Яичники – это парный орган женской репродуктивной системы, в которых происходит созревание яйцеклеток и синтез половых гормонов.
От их работы во многом зависит самочувствие женщины, ее внешний вид и состояние здоровья.
Выработка небольшого количества гормонов происходит в яичниках на протяжении всей жизни, а пик их активности приходится на детородный возраст, который в среднем длится 35-37 лет.
После наступает климакс – естественное угасание женской репродуктивной функции. Подобные изменения происходят с женщиной не случайно. С возрастом стареет не только тело, но и генетический материал, передаваемый с яйцеклеткой потомству.
Возрастные изменения половых клеток приводят к многочисленным ошибкам в ДНК, что нередко заканчивается тяжелыми заболеваниями ребенка. Так, частота рождения малыша с синдромом Дауна растет после 40-ка лет в геометрической прогрессии.
Синдром истощения яичников – это патологическое состояние, при котором климакс у женщины наступает гораздо раньше процессов старения. Обычно он возникает в возрасте младше 40-ка лет на фоне нормально репродуктивной функции.
Встречается синдром редко – по статистике, его распространенность в популяции не превышает 3%.Наблюдается наследственная передача синдрома истощения яичников: в большинстве случаев есть указания на подобные проблемы у матери или ближайших кровных родственников.
Причины патологии
На сегодняшний день нет единого мнения, по какой причине возникает синдром преждевременного истощения яичников. Известно лишь следствие – резкое прекращение созревания фолликулов, соответственно, и синтеза половых гормонов.
Во время внутриутробного развития девочки в ее гонадах закладывается строго определенное количество примордиальных фолликулов и в среднем оно составляет 400 тысяч.
После рождения и до периода полового созревания они находятся в неактивном состоянии, так как для их созревания нужен сигнал извне – гормоны гипоталамуса и гипофиза.
Перечисленные структуры расположены в головном мозге и отвечают за работу эндокринных желез организма подобно дирижеру. В момент полового созревания возрастает количество гонадолиберина, который, в свою очередь, стимулирует синтез и выброс в кровь фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов.
Под их влиянием начинается рост примордиальных фолликулов внутри одного из яичников. Одновременно развиваются от 5 до 15 пузырьков, но только один из них достигнет окончательной зрелости и выпустит яйцеклетку во время овуляции.
По мере развития в нем формируются структуры, синтезирующие женские половые гормоны – эстрогены.
Во время овуляции фолликул лопается, яйцеклетка выходит в маточную трубу, а оставшаяся от пузырька оболочка трансформируется в желтое тело. Последнее синтезирует прогестерон – гормон беременности. Под его влиянием женский организм подготавливается к зачатию и вынашиванию ребенка.
Описанные процессы также управляются гормонами гипофиза и гипоталамуса по типу отрицательной обратной связи.Это означает, что при высоком содержании в крови эстрогена или прогестерона подавляется выработка ФСЛ и ЛГ, яичники снижают активность синтеза собственных гормонов и восстанавливается эндокринный баланс в организме.
Как уже говорилось, запас примордиальных фолликулов закладывается во время внутриутробного развития и не пополняется на протяжении жизни.
Поэтому после каждого менструального цикла он уменьшается и как только достигает определенного минимума, у женщины наступает климакс. В среднем резерва яичников хватает до 45-55 лет жизни.
Синдром раннего истощения яичников имеет ту же морфологическую основу – количество фолликулов недостаточно для дальнейшего поддержания репродуктивной функции, однако, наступает гораздо раньше указанного возраста.
Среди провоцирующих факторов синдрома отмечают:
- генетические дефекты – у женщин, чьи матери страдают данной патологией, она развивается значительно чаще, чем в среднем;
- негативные факторы, влияющие на внутриутробное развитие девочки – болезни матери, сильные психоэмоциональные стрессы во время беременности, отравления, травмы нарушают процесс закладки примордиальных фолликулов у плода женского пола, в связи с чем их количество может быть резко снижено по сравнению с нормой;
- резекция яичника во время операции удаления опухоли или кисты гонады – резкое снижение количества овариальной ткани иногда приводит к преждевременному истощению яичников и климаксу;
- влияние неблагоприятных факторов внешней среды (ядов, токсинов, вирусных инфекций, лекарственных препаратов) – поражая ткань яичника, они приводят к воспалительному процессу, в результате которого функциональные клетки замещаются соединительной тканью.
Проявления
Симптомы синдрома истощения яичников идентичны проявлениям климакса. В первую очередь женщина обращает внимание на нерегулярность менструального цикла. Менструации наступают не каждый месяц, становятся скудными и постепенно исчезают вовсе. На этом же фоне появляются:
- Приливы жара и потливость – они возникают внезапно, обычно в ночное время, после стресса, обильной пищи, смены температуры окружающей среды. Женщину резко бросает в жар, она обильно потеет, кожа лица и верхней половины груди краснеет. Возможно ощущение сердцебиения, боли за грудиной, потемнение в глазах и кратковременная потеря сознания.
- Изменения психоэмоционального статуса – женщина становится раздражительной, плаксивой, склонна к депрессивным мыслям. Обостряются любые имеющиеся отклонения в психике, будь то маниакально-депрессивный психоз, психопатии, депрессии. Нарушается ночной сон, появляется тревожность, снижается либидо.
- Нарушения в урогенитальном тракте – недостаток эстрогена при истощенных яичниках влечет за собой атрофию слизистой оболочки влагалища и вульвы, ощущение сухости, зуда в половых органах и мочеиспускательном канале, хронические воспалительные процессы (кольпит, вульвит, уретрит). Половая жизнь становится неприятна из-за сухости и жжения во время сношения.
- Старение кожи – при наличии синдрома истощения яичников она теряется свою упругость, истончается, появляются многочисленные морщины на лице, руках. Волосы становятся тусклыми, ломкими, сухими, густота их снижается из-за обильного выпадения. Меняются ногти: ногтевая пластина слоится, на ней появляются бороздки, неровности, белые пятна.
- Нарушение обмена веществ – изменяется концентрация других гормонов в крови. Возможна недостаточность щитовидной железы или ее избыточная активность, ведущая к тиреотоксикозу. Последний проявляется дрожанием рук, беспокойством, вспышками гнева, сердцебиением, повышением артериального давления и температуры тела. В некоторых случаях развивается сахарный диабет 2 типа, метаболический синдром, гиперадрогения – частичное изменение тела женщины по мужскому типу из-за преобладания тестостерона.
Без соответствующего лечения симптомы синдрома истощения яичников прогрессируют, чем осложняют жизнь женщины и нарушают ее активность.
Необходимые исследования
Диагностика синдрома находится в компетенции врача-гинеколога, гинеколога-эндокринолога. Доктор собирает анамнез, уделяя особое внимание наследственности и факторам вредности.
Он изучает жалобы, время их появления и осматривает пациентку. Внешне женщина выглядит старше своих лет, видны возрастные изменения кожи, волос.
При осмотре на кресле врач выявляет уменьшение размеров матки и ее придатков, сухость слизистой оболочки влагалища.
Для уточнения диагноза проводятся гормональные исследования крови, которые выявляют:
- повышенный уровень ФСГ и ЛГ;
- недостаточную концентрацию эстрогена и прогестерона;
- низкий уровень простагландина Е2.
Так как страдает лишь функция яичников, гипоталамо-гипофизарная система адекватно реагирует на снижение половых гормонов усилением своей активности. Пробное введение эстроген-гестагенных препаратов снижает уровень ФСГ и ЛГ вплоть до нормы, вызывает появление менструальноподобной реакции.
Среди методов визуализации используют УЗИ матки и ее придатков, в ходе которого выявляется:
- уменьшение размера матки;
- истончение эндометрия до 0,5 см и менее;
- уменьшение размера яичников, отсутствие в них крупных созревающих фолликулов.
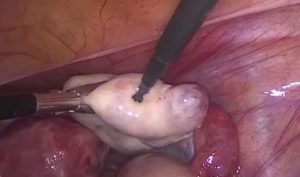
Один из достоверных способов диагностики синдрома раннего истощения яичников – лапароскопическое вмешательство. Хирург наблюдает в полости малого таза сморщенные яичники небольшого размера, без признаков овуляции.
В ходе осмотра врач берет небольшой участок ткани гонад для цитологического исследования – биопсии.
Полученный материал изучают в лаборатории, выявляется замещение овариальной ткани соединительной, отсутствие созревающих фолликулов.
Терапия
Единственное возможное лечение синдрома истощения яичников на сегодняшний день – это заместительная гормональная терапия. Суть ее заключается в том, чтобы введением женских половых стероидов извне поддерживать нормальный гормональный фон. В редких случаях подобные меры приводят к спонтанному восстановлению репродуктивной функции.
Задача врача гинеколога – подобрать оптимальный препарат, который будет достоверно воспроизводить цикличные колебания концентрации гормонов в организме женщины.
Для этого используют оральные контрацептивы, содержащие эстроген и прогестерон, например Фемоден, Марвелон, Регулон, Новинет. Принимать их следует под наблюдением врача-гинеколога с лабораторным контролем биохимического анализа крови.Назначают их на срок до наступления физиологического климакса, то есть до 45-50 лет.
Возможность беременности
Главный вопрос, беспокоящий бездетных женщин: возможна ли беременность при синдроме истощения яичников? Забеременеть естественным путем невозможно, так как отсутствуют зрелые яйцеклетки, необходимые для зачатия и не образуется желтое тело в яичнике.
Единственный способ стать матерью при синдроме истощения яичников – это ЭКО. Для процедуры используется донорская яйцеклетка и сперма партнера.
Женщину готовят к вынашиванию повышенными дозами прогестерона: под его влиянием эндометрий достигает достаточной толщины для имплантации зародыша.
Всю беременность пациентка принимает гормональные препараты, имитирующие нормальную работу яичников. При невозможности подготовить ее организм к вынашиванию прибегают к суррогатному материнству.
Источник: https://ginekolog-i-ya.ru/sindrom-istoshheniya-yaichnikov.html
Инволютивные изменения молочных желез
Причины
Симптомы
Осложнения
Классификация инволютивных изменений
Диагностика
Лечение
Профилактика
Инволютивные изменения молочной железы начинают проявляться с наступлением климакса, когда запускается естественная атрофия железистой ткани, заложенная в генах.
Эволюцией «запрограммировано», что женщина к 35 годам должна успеть родить ребенка, в связи с этим в дальнейшем необходимость в материнском молоке отпадает.
Поэтому клетки, участвующие в лактации, начинают заменяться жировой и фиброзной паренхимой, что сказывается на строении груди и её физиологии.
Причины
Инволютивные изменения в женской груди начинают появляться из-за недостатка эстрогенов. Это запускает сложные патогенетические механизмы, при которых железистая ткань перерождается в жировую. Сначала она заменяет отдельные дольки, затем её количество увеличивается. К 50 годам образуются фиброзные тяжи, занимающие большую часть железы.
Иногда возрастные изменения появляются преждевременно – причиной могут быть некоторые провоцирующие факторы:
- Индивидуальная изменчивость. Большое влияние на продолжительность жизни оказывает генетика. При преждевременном старении снижается активность яичников, что приводит к ослаблению гормонального фона.
- Частый прием солнечных ванн. Ультрафиолетовое излучение негативно влияет на уровень эстрогенов. При постоянном посещении солярия или пляжа могут начаться ранние инволютивные изменения в груди.
- Постоянные стрессы. Если женщина часто нервничает, это отражается на общей работе организма и состоянии репродуктивной системы.
- Болезни эндокринной системы. Наиболее опасны заболевания щитовидки и надпочечников, способствующие нарушению метаболизма и трофики тканей.
- Патологии яичников. При заболевании этих органов уменьшается концентрация эстрогенов, что запускает перерождение железистых клеток.
- Лишний вес. Сопровождается множественными системными нарушениями, избыток жиров в крови негативно влияет на ткань молочной железы.
- Бесконтрольный приём гормональных лекарств. Это уменьшает концентрацию эстрогенов и пролактина, что приводит к атрофии железистой ткани.
- Вредные привычки. Никотин и алкоголь ускоряют старение и перегружают жизненно важные органы. При частом курении и постоянном употреблении спиртного инволюция может начаться раньше естественных сроков.
В большинстве случаев перечисленные причины запускают главный механизм заболевания – влияют на гормональный фон, снижая уровень эстрогенов в крови. Перерождение железистой ткани начинается постепенно, но не подвергается обратному развитию.
Симптомы
Для инволюции характерно латентное течение. Обычно женщина сама замечает изменение формы молочной железы и её размеров. Это и является поводом для обращения к врачу. В дальнейшем могут появиться дополнительные симптомы, а в тяжёлых случаях – и осложнения.
Главные признаки инволюции молочных желёз:
- Рост размера груди. Это начальные проявления изменений в железистой ткани. Увеличение объёма происходит за счёт скопления и разрастания жировой субстанции.
- Снижение упругости. У молодых женщин преобладает плотная железистая ткань, придающая груди форму. При инволюции разрастаются рыхлые жировые компоненты, заменяя собой основную паренхиму.
- Провисание груди. Появляется позднее, спустя несколько лет от начала первых изменений. С возрастом количество железистых ячеек уменьшается, их пространство заполняет мягкая жировая ткань.
- Наличие дискомфорта. Этот симптом появляется не всегда. Женщины могут жаловаться на боли жгучего или ноющего характера, усиливающиеся при пальпации. Если в клинике появилась болезненность, необходимо срочно посетить маммолога.
- Появление уплотнений. Ещё один вариант патологического отклонения, при котором формируется фиброз. В железе образуются новообразования в виде кист и узелков, болезненные при пальпации, не сращенные с мягкими тканями.
Это основные признаки инволютивных изменений. Первые три наблюдаются в большинстве случаев, последние два могут быть следствием патологии. Нередко на фоне перечисленных симптомов у женщин возникают психологические расстройства в виде перепада настроения и временной депрессии.
Осложнения
Если в период инволютивных изменений присоединяется патология, могут развиться следующие осложнения:
- онкология – появление опухолей, возникающее при образовании уплотнений и кист, ухудшающих местное кровообращение и клеточное питание;
- абсцесс – образование хронического очага инфекции, сопровождающееся нагноением, болью, повышением температуры и симптомами интоксикации;
- мастит – проникновение микробов, развитие воспаления железистой ткани и её протоках.
Перечисленных осложнений можно избежать, если сразу же обратиться к врачу при появлении боли и уплотнений в груди.
Классификация инволютивных изменений
В большинстве случаев инволюция – естественная возрастная перестройка в организме женщины. Для того чтобы определить, когда требуется обследование и лечение, врачи разработали специальную классификацию.
В зависимости от времени появления различают два вида инволюции молочной железы:
- Физиологическая. Возникает в возрасте 35-40 лет. Замещение железистой ткани жировой происходит постепенно, без боли и дискомфорта.
- Преждевременная. Появляется в более ранние периоды, обычно на фоне провоцирующих факторов. Часто сопровождается сопутствующей симптоматикой и развитием осложнений.
По структуре изменений различают следующие виды инволюции:
- Фиброзно-жировая. В паренхиме железы присутствует жировая и соединительная ткани, которые равномерно разрастаются по всей её поверхности.
- Фиброзно-кистозная. Неблагоприятный вариант течения инволюции. В железе присутствуют кисты, склонные к разрастанию и перерождению в опухоли.
Физиологический вариант инволюции не нуждается в лечении и завершается естественным образом. В остальных случаях необходимо обследование и соответствующая терапия.
Диагностика
Чтобы поставить диагноз, необходимо выявить причины преждевременной инволюции и характер изменений. На первой консультации доктор опрашивает пациентку, осматривает молочные железы, выписывает предварительное заключение.
Для подтверждения или опровержения патологии могут быть назначены:
- маммография;
- УЗИ молочной железы;
- исследование крови на гормоны;
- МРТ;
- биопсия (по показаниям).
Первые два метода назначаются при любом обследовании молочных желёз. Для описания результатов современные врачи используют специальную шкалу Bi-Rads, которая учитывает все признаки возможных патологий. Нулевая ступень, а также Bi-Rads 1 и Bi-Rads 2 говорят об отсутствии опасных изменений. Остальные (3-6) – описывают стадии болезней. Чем выше показание, тем тяжелее заболевание.
Лечение
Если в ходе диагностики была установлена преждевременная или фиброзная инволюция, требуется проведение соответствующей терапии. Лечение можно разделить на симптоматическое, гормональное и хирургическое.
Симптоматическое лечение
Такая терапия направлена на купирование симптомов и назначается для облегчения страданий больного. Но в таком подходе есть и очень важный момент: устранение большинства клинических признаков замедляет прогрессирование патологии.
В программу симптоматической терапии входит:
- Приём анальгетиков («Найз», «Ибупрофен»). Они назначаются только в таблетках. Наносить мази на грудь категорически запрещено! Эти препараты уменьшают боль, снимают отёк и купируют воспаление. Во избежание осложнений со стороны желудка принимать лекарства необходимо только после еды и запивать стаканом тёплой воды.
- Диуретики («Верошпирон», «Спиронолактон»). Лечащий врач выписывает их при выраженных отёках. Принимаются курсами, после снижения припухлости приём препаратов прекращают.
- Витаминотерапия. Курсовой приём обеспечивает укрепление иммунитета и повышает сопротивляемость организма. В составе многих средств содержатся антиоксиданты, которые снижают концентрацию жиров в крови.
- Дренирование кистозных полостей. Проводится в специализированном кабинете под контролем врача. Поверхностные полости прокалываются тончайшей иглой, которая откачивает скопившуюся жидкость.
Программа может быть дополнена диетой, массажем груди и лечебной гимнастикой. Решение о таком лечении принимает врач в зависимости от общего состояния пациентки и эффективности основной терапии.
Гормональная терапия
Доктор назначает препараты на основе эстрогенов и пролактина, стабилизирующие уровень гормонов. Такое лечение проводится под строгим контролем врача. Женщина ежемесячно сдаёт анализы крови. При наличии преждевременной или фиброзно-кистозной инволюции на начальных стадиях отмечается высокая эффективность от данной терапевтической программы.
Операция
Хирургическое лечение требуется в самых крайних случаях, когда присутствуют кисты, увеличивающиеся в размерах, отмечается болезненность, не поддающаяся обезболиванию. При отсутствии патологии часто проводятся пластические операции по подтяжке или увеличению груди.
Профилактика
Соблюдение профилактики позволяет предупредить преждевременную инволюцию молочных желёз, исключить наличие осложнений.
Основные правила следующие:
- подберите диету, исключающую жирную, копчёную и солёную пищу;
- при отёках ограничьте потребление жидкости;
- носите бюстгальтеры только из натуральных тканей;
- старайтесь избегать стрессов;
- исключите вредные привычки;
- после 40 лет 1-2 раза в год посещайте маммолога.
Важно постоянно проводить профилактические мероприятия. Благодаря им все физиологические перестройки в организме женщины будут протекать естественным образом.
Источник: https://Mamoclam.ru/involyutivnye-izmeneniya-molochnyh-zhelez/