Поликистоз яичников код по мкб 10
Содержание
Синдром поликистозных яичников код по мкб 10
Многие годы пытаетесь вылечить ПРОСТАТИТ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…
Читать далее »
Комплексные нарушения в функционировании половых желез человека, или первичный гипогонадизм, внешне проявляется неспособностью организма к формированию вторичных признаков пола.
Проявления гипогонадизма выражаются в задержке формирования вторичных проявлений пола как у мужчин, так и у женщин, патологического изменения процессов обмена веществ, что вызывает неправильное развитие скелета, деформации костей, излишнего или недостаточного веса тела, появлению нарушений в сердечно-сосудистой системе.
- Код заболевания по МКБ 10: E23
Причины патологии
За сложнейший механизм выработки гормонов, определяющих пол, в организме человека отвечают специальные мозговые структуры. Они работают комплексно – гипоталамус посредством специальных гормонов провоцирует процесс производства гипофизом специфических соединений, которые, в свою очередь, запускают формирование и развитие половых желез у человека. В женском организме это:
- Развитие и рост фолликулярных пузырьков для возможности вызревания яйцеклетки;
- Выделение женских гормонов эстрогенов, овуляция, возможность к зачатию.
В организме мужчин такое взаимодействие центров мозг управляет производством мужских гормонов и созреванием сперматозоидов. Нормальное функционирование половых желез позволяет организму сформировать определяющие внешние признаки, характерные для каждого из полов. При гипогонадизме такой процесс нарушается.
Такая форма заболевания называется первичной. Заболевание может вызываться нарушением развития или деятельности желез:
- По причине развития инфекционных заболеваний;
- Врожденные нарушения;
- Вследствие полученной травмы;
- Как последствие операционного вмешательства;
- Вследствие действия радиации.
Различают вторичную форму гипогонадизма, которая вызывается патологиями в функционировании ответственных за продуцирование регулирующих гормонов структур мозга, вследствие чего угнетается работа нормально развитых желез. Патология может сформироваться на этапе эмбрионального развития человека, и он уже рождается с патологией – это связывают с генетическими (наследственными) изменениями.
Первичный и вторичный диагностируемый гипогонадизм имеют различную природу возникновения:
- Первичный гипогонадизм характеризуется физиологической невозможностью половых органов мужчин, семенников, отвечать на гонадотропные гормоны, продуцируемые гипофизом (фолликулостимулирующий и лютеинизирующий гормоны). В результате не производится тестостерон, количество гонадотропных гормонов в организме нарастает. Чрезмерное производство гонадотропных гормонов при первичной форме болезни определяет гипергонадотропный гипогонадизм у мужчин. Заболевание в первичной форме может возникнуть в процессе жизни у человека с нормально сформированными семенниками как следствие неблагоприятного воздействия на организм (быть приобретенным).
- Вторичная форма характерна низким производством таких гормонов. Низкая функциональность мозговых центров не позволяет сформировать достаточное количество гонадотропных гормонов. При этой форме заболевания отмечается малое или нормальное их количество с низким уровнем тестостерона.
Разграничение форм заболевания важно для назначения правильного, соответствующего лечения.
Первичная форма заболевания у мужчин
Нарушения, которые проявляются как синдром мужского гипогонадизма, проявляются патологиями формирования вторичных половых признаков, внутренних органов, патологическим протеканием обменных процессов. Отмечается не соответствующее мужскому типу формирование скелета, патологии развития костей, ожирения или патологического недостатка мышечной ткани.
Для лечения нарушений обращаются к эндокринологу и урологу (андрологу), терапия включает в себя введение в организм препаратов тестостерона и протезирование внешних половых органов
Причины первичной формы
Первичный гипогонадизм, определяемый у мужчин вызван патологией деятельности ткани яичек вследствие дефекта семенников – это выражается в ненормальном развитии тканей органа. Как следствие, отсутствие или малое количество выработки тестостерона, что недостаточно для формирования нормальных признаков пола, провоцирует изменения в формировании личности.
Появление заболевания соотносят с возрастными периодами развития мужчины, во время которых возникли явные симптомы нарушения. Определяют гипогонадизм:
- Внутриутробный;
- Проявившийся до возраста полового созревания;
- Сформировавшийся после пубертата.
Изучение причин, вызывающих синдром первичного гипогонадизма, позволило выделить следующие факторы возникновения патологии, возникающие на эмбриональной и допубертатной стадиях:
- Нарушения в формировании мужских репродуктивных органов, вызываемые генетическим мутациями, причиной которых может быть негативным воздействием на организм матери при вынашивании ребенка (синдром Кляйнфельтера);
- Неправильное опущение яичек в мошонку;
- Воспаления семенников, возникшие как следствие инфицирования – орхит, везикулит.
На после пубертатных стадиях нарушение может возникать под влиянием:
- Повреждения семенников вследствие травм, операционного вмешательства;
- Воздействия на организм больших доз гормональных препаратов при лечении некоторых заболеваний, алкоголизм, воздействия отравляющих веществ из окружающей среды;
- Облучения при злокачественных новообразованиях;
- Системных инфекционных заболеваний.
Есть описания идиопатических случаев болезни, причину появления которой на современном уровне объяснить нельзя. Диагностируются заболевания, комбинирующие и первичную, и вторичную причину.
Нарушение развития, полученные в первые 12 недель течения беременности проявляются некорректным определением пола:
- Если тестостерон отсутствует полностью, то внешне формируются полноценные женские репродуктивные органы;
- Частичная нехватка тестостерона приводит к недоразвитию половых органов (гипогенитализм) или к патологии выхода уретры (гипоспадии) возможно формирование репродуктивных органов как мужских, так и женских;
- После 12 недели беременности болезненное снижение выработки тестостерона приводит к развитию очень маленького полового члена и неспособностью семенников опуститься в мошонку.
Если внешние репродуктивные органы мальчика относительно нормально сформированы, то нарушение может не проявлять себя до начала полового созревания.
Симптомами первичного гипогонадизма, характерными для детей до такого возраста, являются:
- Нарушения роста (слишком высокий или маленький), что указывает на нарушения работы гипофиза;
- Патологическое формирование пропорций фигуры со слишком длинными руками и ногами, коротким туловищем;
- Плохо развитая мускулатура;
- Формирование пропорций тела по женскому типу с жиром на бедрах и увеличением желез на груди;
- Бледная кожа без волос на лобке и под мышками;
- Непривычно для мужчины высокий тембр голоса;
- Маленькие, до 5 см, размеры члена и гладкая, без присутствия складок, светлая кожа мошонки.
- Полное отсутствие влечения к противоположному полу.
Недостаточно продуцируемый тестостерон у подростков, после периода полового созревания, способен вызывать снижение интеллектуальных данных, постоянное подавленное состояние или вспышки ярости. Формирование симптомов гипогонадизма в постпубертатном периоде могут развиваться на протяжении длительного времени.
Для такой формы заболевания типичны следующие симптомы:
- Отсутствие интереса к противоположному полу;
- Ослабление и исчезновение способности к соитию;
- Нарушения эякуляции – от ослабления чувств от оргазма до полного ее отсутствия;
- Уменьшение количества волос на теле, голове, на лице;
- Бледная кожа;
- Невозможность завершить сексуальный акт;
- Крошечный половой член длиной до 5 см;
- Средне выраженные складки и окрашивание мошонки.
Развитие болезни после формирования вторичных половых признаков вызывает ослабленные симптомы, отдаленным осложнением является развитие бесплодия.
Лечение мужчин
Лечение гипогонадизма у мужчин предполагает системный характер. Главное направление лечения – поиск и купирование причины, которая спровоцировала болезнь. Больного ведут совместно уролог и эндокринолог.
Построение схемы терапии зависит от:
- Возраста;
- Формы болезни;
- Степени сформировавшихся аномалий внешних репродуктивных органов;
- Наличия прочих диагностируемых патологий.
При диагностировании генной и ранней (допубертатной) формы болезни, больной останется бесплодным, так как проявляются нарушения в продуцировании спермы.
Если нарушение развилось уже на фоне сформированных вторичных признаков (часто это приобретенная форма болезни), то врачом прописывается лекарства, стимулирующие выработку собственного тестостерона семенниками. Дети получают негормональные препараты, мужчины – гормональные.
Если невозможна выработка собственного тестостерона семенниками, то мужчина будет вынужден принимать замещающие гормон лекарства до конца жизни.
Сохраняется возможность хирургического вмешательства по показаниям:
- Пластика полового члена при недоразвитости органа;
- Оперативное опущение семенника;
- Трансплантация органа;
- Пластика мошонки с внедрением протеза семенника.
Вмешательство проводится опытными хирургами с использованием микрохирургического оборудования и методик, после тщательного изучения гормонального статуса, защитных возможностей организма.
Женский гипогонадизм
Гипогонадизм у женщин, проявляется как недостаточность функции половых желез по причине травмы или патологии развития в первые дни жизни.
Недостаточное количество гормонов пола у женщин (эстрогена и прогестерона) заставляет структурные центры мозга вырабатывать гонадотропины в большем, чем нужно, количестве, для усиления работы яичников.
Как и в случае с мужским первичным гипогонадизмом в крови определяется повышенный уровень фолликулостимулирующего и лютеинизирующего гормонов, пониженное количество специфических женских гормонов.Первичный гипогонадизм у женщин, в допубертатном возрасте приводит к недоразвитым внешним признакам пола (не сформированные наружные половые губы, отсутствие развитых молочных желез, бедра узкие, чрезмерный рост). При развитии патологии в постпубертатном возрасте или во время раннего климакса при нормальном формировании вторичных характеристик пола проявляются:
- Патологии или отсутствие месячных циклов;
- Изменение ткани в яичниках;
- Болезненные нарушения сердечно-сосудистой деятельности в сопровождении ВСД;
Гипогонадизм, диагностируемый у женщин, вызывается следующими причинами:
- Генетическими нарушениями на эмбриональном уровне развития;
- Патологиями половых желез (аутоиммунный софорит);
- Утрате яичников по различным причинам;
- Нарушениями, вызванными воздействиями излучения;
- Тяжелыми инфекционными заболеваниями;
- Множественным кистозом яичников.
Терапия заболевания
В раннем возрасте применяют терапию эстрогенами. После реакции организма (начинаются выделения, подобные на месячные) прописываются гормональные препараты с содержанием эстрогена.
В более старшем возрасте женщинам прописывается гормональная терапия препаратами с содержанием эстрогенов. Гипогонадизм – достаточно редкая форма патологии, определяемая только у 1% мужчин.
Современные методы диагностики и лечения заболевания позволяют своевременно определять и купировать симптомы, возвращая человека к полноценной жизни.
Источник: http://secret-force.ru/narodnye-sredstva/sindrom-polikistoznyh-yaichnikov-kod-po-mkb-10/
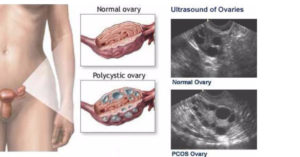
Поликистоз яичников
Поликистозные яичники (код МКБ-10: Е28,2) — одна из основных причин женского бесплодия. Это распространенное заболевание способствует образованию нарушений в организме женщины: овуляция не происходит, шансы зачать ребенка понижаются практически до нуля. При поликистозе яичники увеличены, в них образуются небольшие наросты (кисты), которые наполнены жидкостью.
Часто заболевание обнаруживают у женщин с избытком мужских половых гормонов. Яйцеклетка не вызревает, овуляция отсутствует. Фолликул не разрывается, а наполняется жидкостью и становится кистой. По этой причине яичники увеличиваются.
Симптомы
Определить болезнь по симптомам можно только у 10% процентов женщин репродуктивного возраста. Довольно часто такое заболевание обнаруживают во время полового созревания.
Самый достоверный симптом — нерегулярный месячный цикл, его отсутствие, длительные задержки, до нескольких месяцев, бесплодие (женское бесплодие по МКБ-10). Часто заболевание сопровождает сахарный диабет, кандидоз. Сочетается с нарушениями щитовидной железы, надпочечников.
Для синдрома поликистоза яичников характерно резкое увеличение веса (10 и более кг). Согласно исследованиям, жировые отложения в центре туловища указывают на повышенный уровень андрогенов, липидов и сахара. Лишний вес — частая проблема женщин с этой болезнью.
При поликистозе многие женщины долго не могут зачать. Но не все пациентки отмечают наличие подобных симптомов.
Причины
Существует несколько теорий о причинах заболевания.
Согласно одной теории, болезнь появляется из-за неспособности организма перерабатывать инсулин. Повышенный уровень инсулина, вырабатываемого поджелудочной системой, способствует выработке андрогенов. Гормональный дисбаланс препятствует процессу овуляции.
По другой теории к интенсивному образованию андрогенов приводит утолщение белковой оболочки яичника.
Также врачи не исключают значение наследственности и генетического фактора.
Еще одной причиной поликистоза яичников может быть беременность, протекающая с сильным токсикозом, угрозой выкидыша и другими патологиями.
Болезнь может проявиться и после применения гормональных средств в период беременности.
Поликистоз яичников возможен при инфекционном заболевании или регулярных простудах в детском возрасте. Частые тонзиллиты (МКБ-10:J35,0) влияют на образование болезни: яичники и миндалины связаны между собой.
Стрессы и чрезмерные физические нагрузки вполне могут способствовать развитию поликистоза.
Диагностика
При наличии характерных симптомов врачи сразу могут поставить диагноз, который подтверждается после обследования. При осмотре специалист обращает внимание на состояние кожи, наличие лишнего веса, характер оволосения и общее состояние организма.
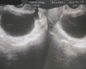
Клинико-лабораторное обследование назначают для определения состояния половых органов. УЗИ малого таза позволяет выявить изменения в тканях яичников, насколько они увеличены в размерах. Отмечается разрастание соединительной ткани. Ультразвуковое обследование также может показать наличие мелких кист в одном яичнике или двух сразу и уменьшение матки в размерах.
Image by jk1991 at FreeDigitalPhotos.net
Биохимический анализ крови выявляет нарушения обменных процессов. Такое заболевание обычно характеризуется повышенным уровнем холестерина или глюкозы. Также исследуют кровь на уровень липидов и инсулина.
Анализ крови для определения гормонов помогает установить, насколько повышен показатель содержания мужских половых гормонов. При поликистозе обычно уровень тестостерона и инсулина повышен, уровень прогестерона понижен.Иногда врачи прибегают к биопсии. Производится выскабливание эндометрия, который затем исследуется под микроскопом. Процедуру часто назначают пациенткам с дисфункциональным кровотечением.
Показания базальной температуры тоже способны указать на паталогию. Если женщина здорова, температура будет увеличиваться во второй половине цикла. При заболевании остается неизменной.
Также необходимо выявить вероятность влияния генетического фактора, исследовать флору мазков из влагалища, с помощью томографии исключить возможность наличия опухоли.
Лапароскопический метод применяют для постановки диагноза и для лечения. Он выявляет подкапсульные кисты, размер яичников, утолщение капсулы.
Лечение
Вместе с избавлением от поликистоза лечение поможет снизить проявление и других симптомов: гирсутизм, угри, боли и прочие. Поликистоз яичников лечится консервативными и хирургическими методами.
Image by nenetus at FreeDigitalPhotos.net
Часто назначаются гормональные препараты. Их действие направлено на нормализацию работы гормонов. Также пациентка может избавиться от акне, алопеции, оволосения и прочих нежелательных симптомов. Обычно назначаются оральные контрацептивы. Они помогут отрегулировать цикл и нормализовать овуляцию. Еще они стимулируют рост фолликулов в яичниках и вызывают овуляцию.
Если главной целью женщины является беременность, но оральные контрацептивы не помогли, ей следует убедиться, что не существует иных причин бесплодия. Для этого следует провериться на непроходимость маточных труб, мужу нужно сдать сперму для анализа. Если результаты хорошие, врач назначит стимуляцию овуляции.
Эффективен может быть и эндовагинальный вибромассаж. Воздействие низкочастотной вибрации способствует расширению сосудов половых органов, стимуляции овуляции. Улучшится доступ лекарственных средств к яичникам, ускорятся обменные процессы. Вибромассаж противопоказан при беременности, менструации, опухолях, воспалениях органов малого таза, тромбофлебите.
К хирургическому способу лечения проблемы поликистоза яичников обращаются в случаях:
- если медикаментозный метод не принес положительных результатов;
- заболевание протекает с длительным нарушением цикла;
- возраст женщины превышает тридцать лет.
Во время хирургического вмешательства прибегают к разрушению той части яичников, которая синтезирует андрогены. Но яичник способен быстро восстанавливаться, поэтому эффект кратковременный. Если пациентка стремится забеременеть, она должна постараться зачать за несколько месяцев после операции.
Очень многие операции при синдроме поликистоза яичников проводятся лапороскопическим методом. Все анализы перед лапароскопией должны быть в норме. Наличие нарушений приведет к осложнениям после операции.
Лапароскопию можно проводить в любой день цикла, кроме дней менструации: существует риск большой кровопотери. Обычно врачи используют следующие способы лапароскопии: клиновидная резекция и электрокоагуляция.
Клиновидная резекция
Такой метод операции способствует снижению уровня тестостерона и андростендиона. Если поликистоз яичников является главным препятствием для зачатия, после резекции беременеет большинство женщин.
После пациентка должна пропить курс гормональных препаратов, чтобы восстановилась менструация. Часто овуляция появляется через две недели после резекции. Пациентка может вернуться домой на третий день, если не последуют осложнения.
После такого способа операции высока вероятность наступления беременности в первый месяц и первые полгода.
Постепенно кисты могут появиться снова. У некоторых пациенток наблюдается прекращение стабильных менструаций через 3 года после резекции. Поэтому следует тщательно наблюдать за циклами и наблюдаться у врача.
Возможные негативные последствия клиновидной резекции:
- спайки;
- внематочная беременность;
- бесплодие.
Основным противопоказанием к операции является онкология яичников.
Лапароскопическая электрокоагуляция
При лапароскопической электрокоагуляции на яичнике электродом производятся насечки, делается прижигание кровеносных сосудов, чтобы избежать кровотечения. Это более щадящий способ. При такой процедуре шанс на формирование яйцеклетки увеличивается. Обычно лапароскопия длится 15 минут. Пациентке прописывают стационар на несколько дней.
Пациенткам рекомендуется больше двигаться уже через несколько часов после лапароскопии. Женщины редко нуждаются в обезболивающем, потому что ткани практически не травмируются. Перед клиновидной резекцией у электрокоагуляции существует ряд преимуществ:
- минимальный риск образования спаек;
- небольшая кровопотеря;
- нет швов на животе.
Период реабилитации предусматривает ограничения: половой покой до одного месяца, занятия спортом противопоказаны. Гормональные препараты помогут избежать рецидива. Лапароскопия способна урегулировать месячный цикл и работу яичников.
Диета
При наличии избыточного веса женщина должна будет похудеть. Ей следует отслеживать количество углеводов и калорий в рационе, регулярно делать физические упражнения.
Одна только потеря веса способна понизить уровень андрогенов и инсулина и восстановить овуляцию.
При потере даже 10% исходного веса возможно восстановление нормального менструального цикла и уменьшение опасных последствий в будущем. Но слишком строгие диеты и голодания противопоказаны.
Из рациона следует исключить газировку и фруктовые пакетированные соки. В них содержится слишком много сахара. Предпочтение следует отдавать свежевыжатым грейпфрутовым сокам, разбавленным водой. Стоит исключить конфеты, шоколад, сладкую выпечку. Лучше заменить их сухофруктами, орехами, ягодами. Также вредны сахарозаменители.В них почти полностью отсутствуют калорий, но есть легкоусваиваемые углеводы. Приготовленное на пару мясо намного полезнее, чем жареное.Еду из белой муки следует заменить цельнозерновыми продуктами. Цельное зерно является источником клетчатки, минералов, витаминов. Улучшается работа кишечника, восстанавливается структура кожи.
К цельнозерновым продуктам относят не дробленую гречку, грубую овсянку, пшеничные и ячменные хлопья без обработки, коричневый и дикий рис.
Следует отказаться от молочных продуктов повышенной жирности. Нужно употреблять около килограмма молочных продуктов в неделю. Также следует уменьшить потребление продуктов с кофеином.
Народные средства
Некоторые народные средства способны наладить работу гормональной системы. Но применять средства без разрешения врача не следует.
При поликистозе рекомендуется принимать настой боровой матки. 2 ложки травки залить двумя стаканами кипятка, накрыть, оставить настаиваться 2 часа. При кипячении растение теряет свои полезные свойства. После жидкость необходимо процедить и принимать по ложке в сутки.Корень солодки обладает антивирусным и антибактериальным действием.
Настой способен понизить давление, уровень холестерина. Может понизить выработку тестостерона. Не следует употреблять непрерывно дольше 6 недель. Залить одну столовую ложку корня стаканом кипятка, дать настояться час и пить раз в день.
Народные средства бесполезны вне комплекса медикаментозного лечения, а их бессистемное или чрезмерное применение может нанести вред здоровью.
Последствия
Чем опасен поликистоз яичников? Зачастую он перерастает в серьезные и опасные заболевания. Женщины с таким диагнозом имеют предрасположенность к сахарному диабету, инсультам, другим заболеваниям сердца и онкологии.
Основным осложнением поликистоза является онкологические заболевания эндометрия (рак эндометрия по МКБ-10). При нерегулярном цикле, отсутствии овуляции на матку влияет только эстроген. Поэтому не происходит ежемесячного отторжения слоя матки, и он растет.
Без прогестерона эндометрий становится толстым, что может привести к изменению клеток и к раку.
Поликистоз яичников не всегда удается вылечить раз и навсегда, и его следует постоянно контролировать. Женщины с этим заболеванием должны сразу обращаться к гинекологу-эндокринологу.
Поликистоз яичников способствует развитию очень серьезных недугов: сахарного диабета, онкологии и бесплодия. Женщины с симптомами заболевания должны пройти обследование.
При подтверждении диагноза необходимо начать гормональную терапию или обратиться к другим способам лечения под контролем специалиста.
Источник: http://besplodie911.ru/prichiny_besplodiya_zhenshchin/polikistoz-yaichnikov.html
Синдром поликистозных яичников
Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Май, 2019
Код по МКБ-10: Е28.2
Синонимы: синдром поликистозных яичников, СПКЯ, гиперандрогенная ановуляция, синдром Штейна-Левенталя
Синдром поликистозных яичников – заболевание, при котором на яичниках у женщины начинают активно образовываться доброкачественные образования кистозной формы, приводящие к различным сбоям в работе этих органов.
СПКЯ может быть обусловлен различными факторами, но в большинстве случаев – это следствие нарушений в работе нейроэнокринной системы.Проявляется СПКЯ нарушениями менструального цикла, набором веса, бесплодием, кожными проблемами, активным ростом волос по мужскому типу.
Лечение основано на применении гормональных препаратов, а также оперативном вмешательстве в случае неэффективности консервативной терапии.
Что это за болезнь
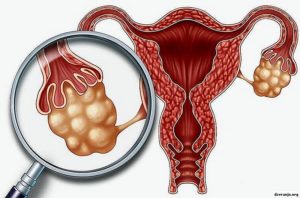
СПКЯ – заболевание, знаменитое разнообразной клинической картиной, трудностями в диагностике и лечении. Однако при любой форме болезни основной ее особенностью является то, что в яичниках начинают активно образовываться кисты – доброкачественные, часто полые образования различного размера. Наличие кист неминуемо приводит к тому, что происходят сбои в работе яичников.
В репродуктивную фазу от СПКЯ страдает в среднем от 5 до 10% женщин. Причем заболевание может в течение длительного промежутка времени ничем о себе не напоминать.
Поликистоз яичников, как заболевание, больше всего опасен с точки зрения бесплодия. Женщины, не способные зачать или выносить ребенка в 25% случаев страдают от данной болезни. И пока СПКЯ не удастся скомпенсировать, вероятность зачатия очень мала.
Причины и факторы риска СПКЯ
Основа, лежащая в развитии СПКЯ – это различные эндокринные нарушения. Причем различные отклонения наблюдаются не в одном, а сразу в нескольких органах. Чаще всего отмечается:
- неправильная регуляция работы надпочечников и яичников еще на уровне гипофиза или гипоталамуса;
- неверная работа коркового слоя надпочечников, из-за чего они продуцируют очень большое количество андрогенов, негативно влияющих на работу яичников;
- сбои в работе непосредственно самих яичников (неправильная секреция эстрогенов и, как следствие, появление нарушений в строении органа);
- неправильная работа поджелудочной железы, при которой она секретирует очень много инсулина, а ткани организма теряют к нему чувствительность.
Среди факторов риска, увеличивающих вероятность развития СПКЯ, значатся:
- ожирение;
- избыток инсулина;
- черепно-мозговые травмы;
- заболевания гипофиза и гипоталамуса;
- заболевания надпочечников;
- постоянные негативные психоэмоциональные воздействия;
- болезни органов половой системы.
Поскольку яичники, являясь органом эндокринной системы, сами вынуждены подчиняться другим гормонам, вырабатываемым более высоко стоящими органами, получается, что СПКЯ развивается в основном, как мультифакторное заболевание. При этим неверная гормональная регуляция со временем ведет к тому, что капсула яичника становится более плотной, фолликулы перестают правильно развиваться, а это, в свою очередь, приводит к формированию кист.
Причиной эндокринных нарушений, потянувших за собой развитее СПКЯ, могут быть любые негативные воздействия на организм. Стрессы, кардинальная смена климата, остро или хронически протекающие инфекционные заболевания способны привести к тому, что органы эндокринной системы перестанут работать в соответствии с запросами организма.
сравнение здорового яичника и яичника при СПКЯ
Классификация
Синдром поликистоза яичников – заболевание, у которого есть небольшая классификация. Основана она на том, откуда произошла патология. Выделяют:
Первичное заболевание
В эту группу относят, в первую очередь, врожденную форму поликистоза. Она встречается из-за различных нарушений, появляющихся еще на этапе развития плода в утробе. Дополнительно сюда же относят заболевание, при котором структурные нарушения в органе первичны, а вот эндокринные расстройства уже имеют вторичное происхождение. Такая ситуация – редкость.
Вторичное заболевание
Вторичным называют поликистоз, если он развился на фоне уже существующих эндокринных нарушений. В клинической практике вторичная форма поликистоза яичников встречается чаще, чем первичная (95% случаев).
Симптомы, указывающие на синдром поликистоза яичников
СПКЯ – заболевание, которое может протекать бессимптомно. Хотя если признаки болезни все же появляются, игнорировать их женщине довольно сложно. Обращают на себя внимание:
Различные нарушения в менструальном цикле
Большинство женщин относят сюда только нерегулярность менструального цикла. Однако на практике в эту группу нарушений входят также полное отсутствие менструаций или их чрезмерное количество. Бывают ситуации, когда месячных нет в течение длительного промежутка времени, а затем развивается полноценное маточное кровотечение, которое может нести угрозу жизни.
Кожные проблемы
Из-за дисбаланса гормонов женщины часто жалуются на появление угрей, акне, прыщей. Также может отмечаться чрезмерная сухость кожного покрова.
Неадекватная работа сальных и потовых желез
Чрезмерная сальность волосяного покрова, избыточное потоотделение также могут быть следствием СПКЯ.Набор веса
Ожирение в той или иной форме наблюдается минимум у 40% женщин, страдающих от поликистоза яичников. Причем ожирение – это не только довольно характерный симптом, но и один из факторов риска. Это значит, что женщины и девушки, имеющие лишний вес, имеют больше шансов заболеть СПКЯ.
Гирсуртизм
Под этим термином понимают слишком активный рост волос т.е. появление оволосения по мужскому типу. При этом волосы разрастаются на груди, ногах, могут появляться на лице в виде редких усиков или бородки.
одно из проявлений гирсутизма у женщин
Проблемы с фертильностью
Как и в случае с нарушением менструального цикла, проблемы с фертильностью могут быть очень разнообразны. Некоторые женщины просто не способны забеременеть на фоне наличия у них СПКЯ, а некоторые забеременеть способны, но выносить плод до сроков, с которых он становится жизнеспособным, не способны.
Омужествление
В этот синдром также входит множество симптомов. Чаще всего это, в первую очередь, изменение фигуры с женского типа на мужской. Также это может быть андрогенная форма алопеции, то есть постепенная потеря волосяного покрова на голове. Залысины в основном определяются на макушке, а также в районе лба, по боковым его сторонам.
Появление стрий
Стрии – полосы, где кожа чрезмерно растянута. Они появляются из-за резкого набора массы тела, а локализуются в основном на животе, бедрах, груди. Способствует образованию стрий гормональный дисбаланс, на фоне которого кожный покров теряет свою эластичность.
Все симптомы могут также дополняться выраженным предменструальным синдромом, депрессией, сонливостью, повышенной нервозностью, снижением работоспособности, затуманенностью мышления.
Важные критерии для постановки диагноза
Для того чтобы поставить женщине диагноз СПКЯ, врач должен понять, соответствует ли клиническая картина ряду показателей. Критериями для выставления конкретного диагноза являются:
- наступление первых менструаций (менархе) своевременно;
- появление сбоев в менструальном цикле по типу олигоменореи еще с периода менархе;
- наличие лишнего веса и оволосения по мужскому типу еще с менархе (наблюдается в половине случаев);
- бесплодие первичного типа — все попытки забеременеть были неудачными;
- отсутствие овуляции;
- увеличение размера яичников по данным УЗИ-исследования, проводимого трансвагинально;
- большое количество ЛГ в крови, увеличение соотношения ЛГ\ФСГ более, чем в 2,5 раза.
Обследования
Диагностика СПКЯ начинается в первую очередь с оценки жалоб пациентки. Дополнительно данные включают картину, полученную при инструментальной и лабораторной диагностике. Проводят:
- осмотр на гинекологическом кресле, благодаря которому можно определить увеличение и уплотнение яичников;
- УЗИ малого таза, на котором могут быть заметны фолликулярные кисты на периферии яичников, увеличение их в диаметре или длине, уплотнение капсулы органа;
- допплерометрия, задача которой показать, что в яичниках усилен кровоток;
- МРТ, необходимое, чтобы исключить злокачественные образования в яичниках, способные давать сходную клиническую картину;
- диагностическое лапароскопическое исследование, которое покажет, есть ли изменения в структуре яичников.
Какие анализы необходимо сдавать
Оценка гормонального профиля с помощью с помощью анализа крови:
- тестостерон,
- ЛГ,
- ФСГ,
- эстрадиол,
- пролактин.
Оценка липидного профиля в составе биохимического анализа крови, призванная показать, есть ли нарушения в липидном обмене.
Принципы лечения
Терапией СПКЯ занимается гинеколог-эндокринолог или гинеколог с эндокринологом в тандеме.
Лечение СПКЯ может сильно варьироваться в зависимости от того, есть ли у женщины ожирение. При его наличии первоначально усилия направляют на то, чтобы ликвидировать лишний вес, как один из факторов риска, а только потом назначают основную терапию. Если лишнего веса у пациентки нет, возможен переход к лечению заболевания сразу.
В лечении поликистоза яичников используют две методики:
- консервативную;
- оперативную.
На ранних стадиях развития болезни рекомендуется консервативная методика. Она основана на подборе гормональных препаратов, таких как комбинированные оральные контрацептивы (Дюфастон, Ярина, Джес и др.), антиэстрогены (Кломифен), гонадотропины. Также рекомендуется нормализовать рацион питания, чтобы сбросить вес или предотвратить его дальнейший набор, увеличить физическую активность.
Длительность терапии с помощью противозачаточных средств варьируется от 3 до 6 месяцев, чтобы понять, есть ли эффект от консервативного лечения.
Лапароскопия при СПКЯ
Если консервативные методики не дают эффекта (сохраняются симптомы заболевания, не восстанавливается репродуктивная функция, не нормализуется вес), прибегают к оперативному вмешательству. Сегодня в лечении СПКЯ используют малотравматичную лапароскопию, в отличие от более ранних годов, когда использовалась лапаротомия.
Лапараскопия — операция, при которой вместо полноценного разреза выполняется несколько проколов диаметром до 1 см, через которые вводятся инструменты. Этим она и отличается от лапаротомии, когда делается полноценный разрез. Вмешательство происходит под контролем небольшой видеокамеры. Восстановление после операции занимает от 4 до 6 недель и требует соблюдения ряда рекомендаций. среди них:
- ограничение по физическим нагрузкам;
- ограничение на половые контакты на 30 дней;
- отказ от употребления соленых, жирных, жареных, острых блюд, специй;
- отказ от алкоголя.
Во время лапароскопии предпочтительным вариантом операции является клиновидная резекция яичника с прижиганием. При этом пациентке удаляют часть яичника в форме клина, наиболее сильно пораженную кистами, выполняют прижигание.
Как итог, нормализуется частично количество гормонов, удается добиться нормальной овуляции и наступления беременности более, чем в 65% случаев.
Однако операция – не панацея, так как решает проблемы только на 1-3 года, а потом из оставшейся ткани яичников снова разрастаются кисты.
При сохранении желания завести ребенка, обратиться к врачу с целью получить подготовительные рекомендации стоит в первые полгода. При этом женщине выписывают таблетки, оказывающие стимулирующее воздействие на созревание яйцеклетки, а также рекомендуется начать половую жизнь без предохранения.При необходимости операцию можно сделать повторно, но эффект от нее будет выражен уже не так сильно.
вверху — шов после лапаротомии, внизу — после лапароскопии — свежий и после заживления
Осложнения заболевания
Поликистоз яичников – опасное заболевание, которое при неверном лечении может привести к осложнениям. Среди них:
- бесплодие;
- выраженное ожирение;
- дислипидемия т.е. нарушение жирового обмена;
- развитие сахарного диабета II типа из-за резистентности тканей к инсулину, вырабатываемому поджелудочной железой;
- онкологические изменения в эндометрии матки;
- раковое поражение молочных желез;
- патологические изменения в системе свертывания крови вплоть до склонности к повышенному тромбообразованию;
- атеросклеротические поражения сосудов;
- патологии сердечнососудистой системы.
Из-за большого количества осложнений, которые может вызывать СПКЯ, его лечение самостоятельно, без контроля специалиста, категорически не рекомендуется. Также не рекомендуется использование народных средств в терапии заболевания.
Рекомендации по профилактике и прогноз
СПКЯ – заболевание, в основе профилактики которого лежат регулярные плановые посещения гинеколога. Поликистоз, если его выявить на ранней стадии развития, легче поддается коррекции, что позволяет избежать большинства осложнений, включая бесплодие.
Стоит уделять внимание профилактике абортов, правильному использованию контрацептивов, предотвращению воспалительных заболеваний половых органов.
Косвенной профилактикой при наличии факторов риска являются избегание стрессовых воздействий, ведение здорового образа жизни.
Поликистоз яичников – заболевание, которое на сегодняшний день полному излечению не поддается. Болезнь можно взять под контроль, снизить выраженность ее проявлений, чтобы улучшить качество жизни пациентки. Также можно пройти курс коррекции, направленный на то, чтобы женщина смогла забеременеть. Однако поскольку СПКЯ прогрессирует с возрастом, стоит планировать беременность как можно раньше.
Источник: https://www.diagnos.ru/diseases/ginec/endocrinologiya_v_ginekologii/spkya
Причины поликистоза яичников
Точные причины поликистоза яичников до сих пор остаются неизвестными, однако ясно, что при данном заболевании в женском организме происходит выработка лишнего количества андрогенов (мужских гормонов).
Это объясняется высоким уровнем инсулина в крови, на который организм реагирует избыточной продукцией андрогенов. Данный факт приводит к нарушению баланса женских и мужских гормонов, чем и обусловлена редкая овуляция или ее отсутствие вообще.
Среди самых распространенных причин поликистоза яичников можно назвать следующие:
- Наследственность;
- Нервные стрессы и эмоциональные перенапряжения;
- Простудные заболевания (в частности, ангина);
- Смена климата.
Чаще всего причинами поликистоза яичников выступают нарушения функций следующих органов:
- Яичников;
- Щитовидной железы;
- Гипоталамуса;
- Гипофиза;
- Надпочечников.
Своевременное выявление причины поликистоза яичников и ее лечение помогает избежать различных осложнений, которые характерны для данного заболевания. Следует отметить, что в их число входят некоторые сердечно-сосудистые болезни, а также сахарный диабет.
Симптомы поликистоза яичников
Клинически поликистоз яичников проявляется по-разному в зависимости от причины возникновения. Однако существуют конкретные признаки данного заболевания, по которым можно судить о его наличии у женщины:
- Отсутствие или нерегулярная менструация (иногда задержки до 35 дней);
- Усиленный рост волос чаще всего на лице, в районе груди и живота, реже – на спине, в области паха, на руках и ногах;
- Маточные кровотечения;
- Прыщи и угревая сыпь;
- Тонкие волосы или облысение;
- Ожирение в области бедер и талии и общее увеличение массы тела;
- Повышенное артериальное давление;
- Увеличение яичников и образование в них кист;
- Невынашивание беременности или бесплодие.
В отдельных случаях симптомом поликистоза яичников может выступать также потемнение кожи на затылке, в подмышечных впадинах, на внутренней стороне бедер, в паховой области, под молочными железами. Такое явление в медицине называют акантокератодермией.
Кроме того, некоторые симптомы поликистоза яичников схожи с такими признаками сахарного диабета, как повышенное мочеотделение, увеличение массы тела, хронические кожные инфекции и кандидоз или вагинальная молочница.
Вместе с этим можно утверждать, что самыми верными симптомами поликистоза яичников являются нарушения менструального цикла или отсутствие менструации вообще, а также увеличение яичников, которое чаще всего выявляется с помощью УЗ-обследования.
Обычно данное заболевание развивается в период полового созревания или конкретно с началом менструации. Промежуток между менструациями, который составляет более 35 дней, или количество менструаций менее 8 раз в год уже говорят о наличии серьезных нарушений в женском организме. Если наблюдаются подобные отклонения, вероятность развития поликистоза яичников возрастает.
Лечение поликистоза яичников
На сегодняшний день лечение поликистоза яичников осуществляется двумя способами: консервативный и оперативный. Первый способ предполагает применение различных гормональных препаратов, стимулирующих рост и развитие одного или нескольких зрелых фолликулов в яичниках, тем самым вызывая овуляцию. Эффективность консервативного метода составляет около 50%.
Второй способ лечения поликистоза яичников практикуется еще с начала века и представляет собой хирургическое вмешательство на яичники, которое позволяет добиться овуляции (эффективность составляет около 90%) и восстановления детородной функции (происходит в 70% случаев).
Консервативный способ направлен на устранение у женщины клинических проявлений заболевания. В отдельных случаях при лечении поликистоза яичников назначается применение оральных контрацептивов в течение 2-3 месяцев, которые обладают антиандрогенными свойствами.
В этот период работа яичников приводится в норму, а овуляция восстанавливается. Таким образом, вопрос, можно ли забеременеть при поликистозе яичников, может иметь положительный ответ.Такой способ используется и для женщин, которые не планируют беременность, поскольку он устраняет гормональные нарушения в целом.
Если же данный метод оказывается неэффективным, тогда проводится общепринятая методика, направленная на стимуляцию овуляции. Данный курс длится от 4 месяцев до полугода.
Он предполагает применение конкретных гормонов в первую фазу цикла, затем стимулятор овуляции при развитии фолликула, а потом различные препараты, призванные поддерживать его функции.
При лечении поликистоза яичников нередко используются лекарственные средства для снижения веса. В некоторых случаях именно снижение массы тела помогает восстановить овуляцию.
Оперативный метод лечения заболевания основан на разрушении или удалении части яичника, которая синтезирует андрогены. Следует сказать, что эффект у данного способа довольно кратковременный, поскольку яичник быстро восстанавливается. Поэтому, если была проведена подобная операция, при поликистозе яичников можно забеременеть в течение 4-5 месяцев, пока восстановления не произошло.
Данный метод осуществляется с помощью клиновидной резекции или лапароскопической электрокоагуляции яичников. В первом случае удаляется небольшая часть яичников с обеих сторон, овуляция восстанавливается в 85% случаев. Второй метод считается более щадящим, так как при нем на яичниках просто делаются насечки в нескольких местах. Это значительно снижает риск возникновения спаек в малом тазу.
При лечении Поликистоз яичников применяют лекарственные препараты:
Источник: http://mkb-10.ru/catalog/polikistoz-jaichnikov.html