Сколько фолликулов должно быть в яичнике при эко
Содержание
Обычное ЭКО
При обычном ЭКО с помощью медикаментозной подготовки достигается получение относительно большого числа яйцеклеток.
Для этого обычно ежедневно делают подкожную инъекцию ФСГ (Гонадал Ф или Пурегон) в количестве 150 – 225 МЕ (международных единиц) или одну инъекцию смеси ФСГ/ЛГ (Меногон).
В зависимости от
Стимуляцию инъекциями проводят в течение десяти дней, ее можно выполнять самостоятельно.
Когда созрело достаточное количество фолликулов, делается так называемая „Овуляционная инъекция“ (Бревактид, Прегнезин, Овитрель) для того, чтобы завершить фазу созревания яйцеклетки. Теперь должны быть получены яйцеклетки.
2. Забор яйцеклеток
Пункцию фолликулов с доступом через влагалище под ультразвуковым контролем производят обычно под непродолжительным наркозом спустя 32-36 часов после инъекции ХГЧ.
При этом пункционную иглу в направляющей на ультразвуковой насадке вводят во влагалище. Яичник находится всего в нескольких миллиметрах. Через стенку влагалища иглу вводят непосредственно в отдельный фолликул. Жидкость отсасывают и передают непосредственно биологу, чтобы сразу выяснить, есть ли в ней яйцеклетка.
3. Оплодотворение
В лаборатории яйцеклетки помещают в питательный раствор и наносят на них 50.-100.00 подвижных сперматозоидов. Затем чашки на ночь „инкубируют“ (культивируют) в инкубаторе.
После того как через 19-21 час будет установлено, сколько яйцеклеток достигло так называемой предъядерной стадии (стадии пронуклеуса, ПН), нужно выбрать (по крайней мере в Германии), какие клетки в стадии ПН (максимум три) завершат процесс оплодотворения. Пронуклеусы содержат соответственно хромосомы яйцеклетки и сперматозоида.
Так называемая 2 ПН-клетка (пронуклеус — клеточное ядро)
На 2-й или 3-й день после внесения сперматозоидов, если развился один или несколько эмбрионов, его или их переносят в полость матки. Также возможен и целесообразен перенос на 5-й день, после того как образовалась одна или несколько бластоцист.
Эмбрион на стадии двух клеток, образование которого ожидается на второй день
На третий день ожидается как минимум четырехклеточный эмбрион
Восьмиклеточный эмбрион на третий день позволяет сделать вывод о том, что это «эмбрион высшего качества»Дальнейшая информация Перенос бластоцист
4. Перенос эмбрионов
На 2-й, 3-й или 5-й день после внесения сперматозоидов производится перенос эмбрионов. При этом абсолютно безболезненно в полость матки вставляется катетер, при необходимости – под ультразвуковым контролем. Затем туда осторожно помещают эмбрион или эмбрионы.
Для подготовки к этому переносу женщина может принимать медикаменты, расслабляющие мускулатуру матки. В течение последующих 14 дней добавлением прогестерона (гормона желтого тела): (Кринон-гель, Утрогест) должно быть получено оптимальное для имплантации эмбриона состояние слизистой оболочки.
Для переноса эмбриона (ПЭ) под стереолупой делают забор эмбриона в ПЭ-катетер п
Схематическое изображение переноса эмбриона
В период после переноса эмбриона необходимо не волноваться и поменьше двигаться, а также исключить нагрузку на органы кровообращения, например, при занятии спортом и сильном повышении температур, как при посещении сауны и принятии горячих ванн. Каких-либо других особых рекомендаций больше нет. Секс оказывает скорее положительное влияние.
Спустя 12-14 дней после оплодотворения с помощью теста мочи на беременность или анализа крови определяется, беременна ли женщина.
Преимущество этого метода заключается в том, что при этом обычно остается достаточное количество (частично) оплодотворенных яйцеклеток, которые могут быть использованы в последующих „Крио-циклы„.
Однако, новейшие исследования указывают на то, что при выращивании меньшего количества фолликулов процентная доля „хороших“ яйцеклеток оказывается выше.
Это означает, что из замороженных клеток, полученных с помощью обычного ЭКО, к развитию способно меньшее количество, чем ожидалось.
Ниже приводятся риски, связанные с ЭКО:
- СГСЯ
- Повреждение органов
- Многоплодная беременность
- Внематочная беременность
СГСЯ не случается при проведении ЭКО в естественном цикле и Мини-ЭКО.
Сгся (синдром –гипер-стимуляции-яичников) – чрезмерная стимуляция яичников
При каждой гормональной стимуляции яичников, которая проводится во время премедикации в рамках ЭКО и интрацитоплазматической инъекции сперматозоидов, существует опасность чрезмерной стимуляции яичников. Чем выше выбранная доза стимуляции, тем выше риск чрезмерной стимуляции. Риск особенно велик при стимуляции у женщин с синдромом поликистоза яичников (СПЯ).
Для того, чтобы с достаточной вероятностью получить достаточное количество эмбрионов для трансплантации, при стимуляции яичников для проведения ЭКО необходимо добиться созревания нескольких яйцеклеток. При используемой обычно дозе в 150-225 МЕ ФСГ в день созревают желаемые 10-15 фолликулов.
Однако, особенно при первом цикле стимуляции, еще не известно, как конкретно женщина будет реагировать на эту дозу гормонов. Если реакция слишком сильная, следствием может стать СГСЯ. При СГСЯ часто созревают 20-50 фолликулов, которые уже только благодаря своим размерам вызывают соответствующие жалобы на давление.
Нужно только представить себе, что зрелый фолликул имеет диаметр 2 см. Дополнительная проблема возникает из-за выработки фолликулами эстрогенов. Чем выше их уровень в крови, тем сильнее изменяются стенки сосудов, это приводит к усилению выхода жидкости (из кровяного русла в брюшную полость), вследствие чего жалобы на давление продолжают расти.Это скопление жидкости (асцит) может быть настолько сильным, что наблюдается ярко выраженное болезненное самочувствие и риск тромбоза из-за относительного дефицита жидкой части крови. При сильно выраженном скоплении жидкости для быстрого облегчения симптомов можно откачать ее трансвагинально (через влагалище как при проколе фолликула) или перкутанно (через кожу).
К сожалению, в большинстве случаев данную процедуру приходится проводить многократно в течение нескольких дней, поскольку высокая проницаемость стенок сосудов сохраняется.
https://www.youtube.com/watch?v=N_DXBw5VAb4
В крайнем случае может потребоваться интенсивная терапия.
Пункция фолликулов – Забор яйцеклеток
Пункция фолликулов проводится под чрезвлагалищным сонографическим контролем с наркозом или без него. Возможно также применение местной анестезии, но она потребует затрат.
При пункции с помощью направляющей шины, прикрепленной к ультразвуковому зонду, проводится длинная игла, затем под визуальным контролем через стенку влагалища (2-3 мм) производится прямая пункция фолликула, в жидкости которого находится яйцеклетка. При неблагоприятном положении яичника или наличии других технических проблем возможно повреждение кишечника, кровеносных сосудов и мочевого пузыря.
Поскольку процедура производится через влагалище, существует принципиальный риск инфекции, даже если проводится местная дезинфекция.
Схематическое изображение чрезвлагалищной пункции
Риск многоплодной беременности
Для того, чтобы достичь в Германии процента беременности 30-35%, необходим перенос в среднем как минимум двух эмбрионов. Процент одновременного рождения нескольких детей составляет в Германии около 20-25%, рождение тройни – до 4%. Проблема заключается в повышенной опасности осложнений беременности, преждевременных родов и в вытекающих из этого затруднениях.
Уже много лет -нежелательная- многоплодная беременность рассматривается как ошибка репродуктивной медицины. Существуют различные возможности по уменьшению данного риска, однако многие из них запрещены в Германии. В странах с более либеральным законодательством сопоставимый процент беременности достигается уже при переносе только одного эмбриона „высшего качества“.
При либеральном законодательстве и соответствующих профессиональных навыках лаборатории ЭКО перенос одного эмбриона (SET) представляет собой оптимальную стратегию по предотвращению многоплодной беременности.
Вб (внематочная беременность) трубная беременность
Даже при ЭКО возможна внематочная беременность, поскольку эмбрионы еще в течение нескольких дней движутся в полости матки (это обусловлено мышечным сокращением).
Вероятность того, что эмбрионы попадут в маточные трубы и там приведут к чреватой осложнениями внематочной беременности (ВБ), составляет 4%.
В зависимости от момента постановки диагноза внематочная беременность прерывается либо медикаментозным, либо хирургическим способом. Только ранняя постановка диагноза может защитить от опасных для жизни осложнений.
— Схематические изображения: © Профессор Херреро, Барселона
Источник: https://www.kinderwunschteam.berlin/ru/kinderwunsch-sterilitat/therapie/ivf-in-vitro-fertilisation/konventionelle-ivf/
Фолликулы
Еще во время внутриутробного развития в организме девочек происходит зачаточное формирование более 500 000 фолликулов. По достижению половозрелого возраста в репродуктивной системе остается около 40 000 таких структур. В течение жизни полностью созревает не более 500 яйцеклеток, а оставшаяся часть микроскопических зачатков ооцитов подвергается атрезии.
Что значит фолликул?
Фолликул – структурный элемент женских половых желез, который состоит из ооцита, круженного слоем соединительной и эпителиальной ткани. В нем находится только одна яйцеклетка 1-го порядка, внутри которой располагается небольшое ядро – «зародышевый пузырь».
Ооцит (яйцеклетка) заключен в плотную гликопротеиновую капсулу, окруженную гранулезными клетками. Их поверхность покрыта тонким бесклеточным слоем матрикса, вокруг которого располагается тека-клетка.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Стадии развития фолликула
Фолликулогенез – беспрерывное созревание фолликулов, которое начинается в антенатальном, а заканчивается в климактерическом периоде. По причине апоптоза большинство недозревших женских половых клеток погибает. Только незначительная их часть проходит весь цикл созревания и принимает участие в овуляции.
Типов структурных элементов яичников определяется стадией их развития:
- примордиальные (зародышевые);
- преантральные (первичные);
- антральные (вторичные);
- преовуляторные (граафовы пузырьки).
За 24 часа до овуляции усиливается продукция эстрогена, стимулирующего поступление в кровь лютеинизирующего гормона. Именно пептидные гормоны инициируют образование выпячивания в фолликулярном мешке, из которого впоследствии выходит ооцит (овуляция).
Цикл фолликула
На протяжении всего менструального цикла в репродуктивной системе женщины происходят изменения, предшествующие овуляции. Размеры и местонахождение фолликулярных мешков определяется фазами этого цикла:
- менструальная (продолжительность 3-6 дней) – кровотечение из матки, вызванное отторжением эндометрия;
- фолликулярная (продолжительность 14 дней) – процесс развития новых структурных элементов яичников, который начинается с продукции лютеинизирующих и фолликулостимулирующих гормонов, ускоряющих их рост;
- овуляторная (продолжительность 3 дня) – разрыв доминантного фолликула с последующим выходом ооцита, готового к оплодотворению;
- лютеиновая (продолжительность 16 дней) – интенсивная продукция прогестерона и эстрогена, подготавливающих женский организм к беременности.
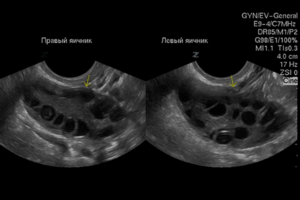
Созревшие ооциты видны невооруженным глазом на экране УЗИ-сканера. В норме за один менструальный цикл созревает от 1 до 3 доминантных фолликулов.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Стимуляция фолликулов при эко
При гормональном бесплодии извлечь созревшую яйцеклетку из яичника невозможно ввиду отсутствия овуляции и предшествующих ей биохимических процессов. Увеличить шансы на успешное зачатие с помощью ЭКО можно в случае отбора сразу нескольких созревших яйцеклеток.
Для стимуляции роста половых клеток применяются гормональные препараты, благодаря которым в яичниках образуется от 8 до 15 фолликулов. Во время пункции специалистами отбираются только самые крупные из них, диаметр которых составляет 15-20 мкм.
Рост фолликулов при эко
В процессе стимуляции суперовуляции врачами контролируется скорость роста половых клеток, которая осуществляется с помощью трансвагинального УЗИ. Обследование начинают через пять дней после начала гормональной терапии. При недостаточном развитии органических структур яичников увеличивается доза принимаемых лекарств.
Скорость роста женских половых клеток составляет не более 2 мм в сутки. Когда диаметр фолликулов достигает 16 мм, пациентку подготавливают к пункции для забора ооцита. К моменту начала процедуры оценивается состояние эндометрия, толщина которого должна находиться в пределах от 7 до 9 мм.
Источник: https://klinika.k31.ru/napravleniya/eko/follikuly/
Пункция фолликулов при ЭКО
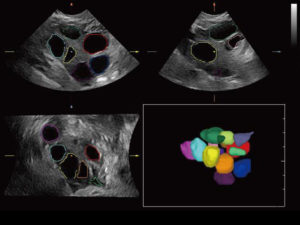
Экстракорпоральное оплодотворение – это программа вспомогательной репродуктивной технологии, которая проводится вне организма женщины, но затем беременность развивается в ее организме под строгим контролем репродуктологов, что позволяет семейной паре приобрести настоящее семейное счастье. Еще несколько десятков лет назад, никто даже и не мог предположить, что оплодотворение возможно вне женского организма. Сейчас, это достаточно широко используемая процедура, которая позволяет почувствовать многим мужчинам и женщинам смысл настоящего счастья.
Вся процедура эко проходит в несколько этапов: стимуляция суперовуляции, трансвагинальная суперовуляция, эмбриоперенос и поддержание лютеиновой фазы. Женщину часто интересует как проходит пункция фолликулов, чем она опасна и какие ее последствия?
Забор фолликулов при эко
Немного разберемся, а как же происходит забор фолликулов при эко, так как успешная пункция влияет на положительный исход и увеличивает шансы на оплодотворение и вынашивание беременности.
Для этого женщина должна обратится в клинику экстракорпорального оплодотворения в определенное время, так как эта процедура проводится при созревании фолликула до определенного размера после предварительных подготовительных материалов.
После опорожнения мочевого пузыря и после подготовки кишечника женщину подают в операционную, где под наркозом проводится пункция фолликулов под контролем узи трансвагинально с использованием определенного насоса для получения фолликулярной жидкости.Также можно больше узнать как влияет гиперстимуляция яичников при ЭКО и беременность на организм женщины.
Какое количество фолликулов при эко берут во время пункции Согласно стандартным программам эко необходимо брать около 10-20 фолликулов, так как эмбрионы, полученные при пункции, могут остановиться в своем развитии. Поэтому для получения такого количества фолликулов первым этапом в проведении оплодотворения врач назначает стимуляцию суперовуляции.
Затем, в строго индивидуальном порядке репродуктолог определяет день цикла для проведения пункции фолликулярного аппарата женщины со строгим контролем за циклом.
Для этого он рассчитывает точное время от первой инъекции хорионического гонадотропина человека до времени пункции, которое не должно превышать 1.5 суток, что увеличивает вероятность овуляция и тогда яйцеклетки достать из брюшной полости будет невозможно.
Поэтому опаздывать на процедуру не стоить и строго прибыть в клинику в назначенное время с мужем для сдачи спермы.
Во многих случаях женщина интересуется, а как же подготовиться к пункции? Для этого за 5 дней до пункции необходимо полностью отказаться от интимных отношений, отказаться от спиртного, соленого и острого, а также от посещения бани, сауны и принятия горячей ванны.
Накануне пункции ужин должен быть легкий и не пить жидкости за 12 часов до процедуры.
В день манипуляции не пить, не есть и не чистить зубы, макияж и лак для ногтей не использовать, а также соблюдать строгий прием препаратов для стимуляции овуляции и своевременно явиться в клинику на процедуру.
После пункции в первый день показан отдых, так как нагрузка уменьшает шансы на благоприятный исход оплодотворения, легкий рацион питания, а также строгий прием всех препаратов по программе оплодотворения, необходимо отказаться от управления автомобилем и техникой, требующей строго внимания, избегать лишних эмоциональных нагрузок, половых контактов, посещения бани и сауны.Размер фолликулов для пункции при эко должен быть 18-22 мм, но бывают случаи, когда фолликул. Даже если они не доросли 10 — 22 мм дают положительные результаты и в них есть яйцеклетка. Поэтому размер фолликула не всегда указывает на наличие в нем яйцеклетки. Иногда большой размер фолликулов для эко может не содержать яйцеклетку, а вот в мелких фолликулах она есть.
Пустые фолликулы при эко
Пустые фолликулы при эко или синдром пустых фолликулов – это когда в фолликуле без какой-либо причине отсутствует зрелая яйцеклетка. Встречается он довольно часто до 7% случаев.
Очень часто это бывает при нарушении техники получения фолликулярной жидкости, неправильном ведении протокола эко, при хромосомных аномалиях, СПКЯ, ожирении, эндометриозе, преждевременном старении яичников, спаечном процессе и сильном стрессе. Пустые фолликулы бывают ложные и истинные.
При истинных пустых фолликулах в день пункции уровень В-ХГЧ крови достаточный, а при ложных его уровень низкий, что связано с введением ХГЧ или с его недостаточной биодоступностью и диагностируется очень редко.
Диагностика пустых фолликулов проводится через 36 часов после первого введения гонадотропина определением уровня В-ХГЧ крови и если его уровень ниже 10единиц в мл – это указывает на пустые фолликулы. Но сразу не стоит расстраиваться, необходимо ввести гонадотропин с другой партии.
Эко фолликулы пустые не указывают на то, что беременность невозможна.
Прежде всего необходимо заменить дозу и препараты в протоколе, увеличить время между пункциями для активизации овуляции, а также провести промывание яичников.
Часто программа эко для созревания яйцеклеток применяет агонисты ГнРГ. Почти у половины женщин, у которых выявлены пустые фолликулы, СПФ связан с поздним введением гонадотропина.
Если созревает только один фолликул в яичнике при эко, то это существенно снижает шансы к оплодотворению, что свидетельствует о слабом ответе на гиперстимуляцию овуляции. Но здесь имеет значение качество яйцеклеток, так как иногда при одной яйцеклетки наступает беременность.
Поэтому перед началом программы эко женщине необходимо оценить овариальный резерв, когда оценивают количество фолликулов 10мм на 2й день и в зависимости от их количества судят о нем.Если их пять, то это свидетельствует о слабой реакции на гиперстимуляци, до семи штук указывает на то, что необходимо сменить дозу препарата, от 8 до 12 фолликулов свидетельствуют об удовлетворительном результате, наличие13-20 фолликулов повышают риск развития синдрома гиперстимуляции.
Почему плохо растут фолликулы при стимуляции эко?
Все врачи-репродуктологи знают норму увеличения фолликулов при стимуляции и отклонения от нее указывает на медленный рост, который определяется методом фолликулометрии. Если у женщины слабая реакция на стимуляцию, то это может быть причиной генетических аномалий ведущих к истощению яичников, хронической ановуляции, эндометриоза или оперативных вмешательств на органах малого таза ранее.
Фолликулярная киста и эко. Почему она возникает и как влияет на эко? Известно, что если овуляция не произошла и фолликул не лопнул, то он начинает персистировать и перерости в кисту.
В большинстве случаев такие кисты самостоятельно рассасываются в течении нескольких циклов, но в некоторых случаев киста не рассасывается и продолжает рости, что увеличивает риск ее разрыва или перекрута ее ножки, что требует ургентного оперативного лечения.
При фолликулярной кисте вопрос об эко решается индивидуально, так как в некоторых случаях гормональный фон способствует рассасыванию кисты, а в некоторых случаях стимуляция овуляции ведет к ее увеличению или появлению новых кист, ее перерождению в злокачественную или разрыва капсулы, что увеличивает вероятность развития осложнений. Поэтому, решение вопроса об проведении протокола эко зависит от овариального резерва и если он низкий, то тогда проводят стимуляцию под строгим ультразвуковым контролем.
Мультифолликулярные яичники и эко
Мультифолликулярные яичники – это не диагноз, это заключение врачей узи, а среди гинекологов его называют синдром поликистозных яичников, СПКЯ или синдромом Штейна-Левенталя. Для классического синдрома характерно: поликистозные яичники, гиперандрогения и бесплодия, которое является основной причиной, с которой женщины обращаются к врачу.
При УЗИ врач ставит диагноз МФЯ, если обьем яичника превышает 10см3 с наличием фолликулов более 12 штук обьемом до 10мм, при этом отсутствуют фолликулы больше 10мм, что свидетельствует об отсутствии овуляции, не увеличиваются в другие дни цикла.
Наступление беременность при мфя невозможна лишь при отсутствии овуляции, что связано с изменением гормонального фона организма и ведет к образованию большого количества неполноценных фолликулов. Если такие яичники сопровождаются ановуляторными циклами, то беременность полностью исключена.
Эко при мультифолликулярных яичниках показано женщинам, которые планируют забеременеть, путем стимуляции яичников и фолликулометрии для точного времени наступления овуляции.
Стимуляция овуляции при мфя является достаточно сложным и кропотливым занятием, так как эта патология не всегда корректируется подбором препарата, поэтому иногда приходится несколько раз проводить стимуляцию овуляции путем подбора дозы и схемы стимуляции.
Это все увеличивает риск развития синдрома гиперстимуляции яичников или к их истощению. Поэтому, стимуляция овуляции при поликистозе проводится только при нормализации веса у женщины с ожирением и стабилизации всех метаболических процессов в организме.
Для проведения ЭКО при МФЯ, согласно рекомендациям здравоохранения, необходимо проверять проходимость маточных труб путем лапароскопии, что позволяет провести вмешательства на яичнике рассекая плотную белочную оболочку, проводить дриллинг — уничтожение андроген-продуцирующей стромы, а также биопсия яичника и исключить другую патологию гениталий.
Эта процедура увеличивает шансы на восстановление овуляции и улучшает прогноз адекватного ответа на применение индукторов овуляции. Если женщина от такой процедуры отказывается или присутствуют технические причины ее проведения, то проходимость труб проверяют методом гистеросальпингографии или ультразвуковой гистеросальпингоскопии.Если проходимость маточных труб нарушена, то тогда решается вопрос о лапароскопии или проведения ЭКО. Согласно приказу здравоохранения экстракорпоральное оплодотворение проводится, если беременность не наступает в течении года регулярной половой жизни без применения методов контрацепции после лапароскопической операции или после неэффективных методов стимуляции овуляции.
Но если возраст женщины больше 35 лет, то тогда этот период сокращают до полу года.
Всем парам имеющим такую патологию, как бесплодие, следует не терять время на проведение ЭКО.
Программа ЭКО по ОМС полису предусматривает бесплатное оказание помощи всем гражданам России с установленным и подтвержденным бесплодием, которые имеют полис ОМС до 39 лет и не имея противопоказаний к проведению процедуры ЭКО в любой из клиник, участвующих в этой программе. Регистрируйтесь, подавайте заявку и шансы на вероятность иметь ребенка у Вас гораздо поднимутся.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/punkcziya-follikulov-pri-eko.html
Стимуляция фолликулов и яйцеклетки: рост по дням, при эко, причины и узи мониторинг, народные и медикаментозные методы
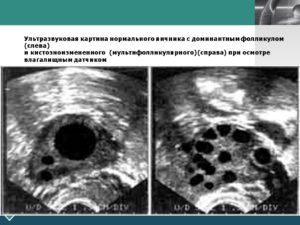
Овуляция у здоровой женщины представляет собой процесс выхода из фолликула созревшей и готовой к оплодотворению яйцеклетки.
Нарушение овуляции – одна из наиболее распространенных причин бесплодия, но современная медицина умеет бороться с подобными патологиями посредством специальных лекарственных препаратов.
Данный метод называется стимуляцией овуляции (фолликулов, яичников), и широко применяется для оплодотворения женщин, которые не могут забеременеть естественным путем.
Что это такое?
В детородном возрасте (от начала первой менструации до климакса) в женских яичниках созревает одна, реже две яйцеклетки, заключенныев фолликулы.
Процесс их вызревания и выхода в маточные трубы регулируются гормонами, но при некоторых нарушениях в организме полноценная яйцеклетка не формируется, или вызревает нерегулярно.
Данная патология называется ановуляцией, и встречается у большинства бесплодных пар в случаях, когда причина отсутствия зачатия кроется в женщине.
Стимуляция яичников подразумевает направленное воздействие на яичники лекарственными средствами, активизирующими выработку гормонов, которые необходимы для нормальной овуляции.
Важно! Перед применением метода стимуляции фолликулов полную диагностику репродуктивной функции должны пройти оба партнера, так как случаи мужского бесплодия встречаются в медицине довольно часто.
Стимуляция яичников – серьезная медицинская процедура, которая назначается врачом и проводится под строгим медицинским контролем.
В число показаний к ее проведению входят:
- гормональные нарушения, которые невозможно устранить другим способом;
- синдром поликистозных яичников;
- ожирение или недостаток веса у женщины;
- подготовка к протоколу ЭКО (искусственного оплодотворения);
- бесплодие невыясненной этиологии.
Диагноз «бесплодие» ставится супружеской паре в том случае, если после года регулярных незащищенных половых контактов зачатие не наступает. Для партнеров старше 35 лет срок, отведенный на естественное оплодотворение, сокращается до 6 месяцев.
При ЭКО
При искусственном, или экстракорпоральном оплодотворении стимуляция является одним из наиболее важных этапов процедуры. Ее цель заключается в получении максимального количества (от 8 до 15 фолликулов), которые способны дать качественные яйцеклетки и повысить успех получения пригодных к имплантации эмбрионов.
Для справки! Количество фолликулов, которые необходимы для успешной процедуры ЭКО, зависят от их размеров, возраста женщины, предыдущих стимуляций и клиники, в которой проводится лечение. В среднем врачи стараются получить не менее 5 зрелых фолликулов.
Стимуляция может осуществляться разными средствами – медикаментозными препаратами (таблетки, уколы), народными средствами или витаминами, причем каждая из методик имеет свои особенности, преимущества и недостатки.
Медикаментозная
Для медикаментозной используются гормональные препараты или лекарства прямого воздействия, которые активизируют выработку гормонов в соответствующих отделах головного мозга.
Существует несколько терапевтических схем, которые подразумевают использование таких средств, как Клостилбегит, Хорионический гонадотропин, Прегнил, Дюфастон, Утрожестан и т.д.
Выбор конкретного препарата осуществляется лечащим врачом с учетом возраста, общего состояния организма и других особенностей организма женщины, а также способ оплодотворения.
Медикаментозные средства, которые применяются для стимуляции яичников, имеют ряд серьезных противопоказаний:
- наследственные заболевания, хромосомные или генные патологии;
- синдром гиперстимуляции яичников;
- воспалительные и инфекционные процессы в яичниках, матке или трубах;
- заболевания, передающиеся половым путем;
- тяжелые дисфункции почек, печени, сердечно-сосудистые патологии.
Внимание! Самостоятельно применять медикаментозные препараты для стимуляции яичников категорически не рекомендуется, так как это может привести к неприятным последствиям для женского здоровья.
Стимуляция народными средствами менее эффективна, чем медикаментозная, и требует больше времени для достижения положительного результата. Чаще всего при женском бесплодии используются лекарственные травы, но возможна стимуляция другими средствами. Обязательно надо проконсультироваться со своим лечащим врачом, т.к. это может нанести серьезный вред вашему здоровью.
Боровая матка
Красная щетка и шалфей относятся к так называемым фитоэстрогенам – растениям, содержащим аналоги женских половых гормонов. Из них готовят отвары и принимают по определенной схеме – шалфей в первой половине цикла, боровую матку во второй.
Лепестки роз
В лепестках содержится большое количество витамина Е, который необходим для зачатия обоим партнерам. Женщинам рекомендуется принимать средства с добавлением лепестков белых и розовых роз, мужчинам – из красных и темно-розовых цветков.
Семена подорожника
В семенах также содержатся фитогормоны – для стимуляции яичников необходимо приготовить настой и принимать его, начиная с любого дня менструального цикла.
Принимать народные средства для лечения бесплодия необходимо на протяжении длительного времени – курс составляет от одного до трех месяцев.
Витаминотерапия
Витамины принимают непосредственное участие в синтезе гормонов, необходимы для успешного созревания яйцеклетки, ее оплодотворения и развития эмбриона.
Необходимо принимать витамины А, E, B6, B9, D и йодид калия. Они продаются в аптеках как отдельно, так и в составе специальных комплексов для женщин, планирующих зачатие. Вместе с приемом подобных средств необходимо правильно питаться и вести здоровый образ жизни.
Важно! Перед приемом витаминов необходимо проконсультироваться с врачом, так как подобные препараты имеют ряд противопоказаний к применению.
Прежде чем приступать женщине необходимо пройти полное обследование у гинеколога, сдать анализы на инфекционные заболевания и мазки из половых путей, пройти ультразвуковое обследование органов малого таза, молочных желез и щитовидной железы. Если диагноз «ановуляция» будет подтвержден, врач выбирает способ и схему проведения процедуры.
Как происходит?
Женщина должна принимать выбранные препараты внутрь или делать инъекции. Как правило, процедуру начинают в определенный день цикла, причем необходимо точно соблюдать график приема и дозировку лекарственных средств.
Принимать таблетки или делать уколы необходимо в одно и то же время, без пропусков. Вместе с тем женщине следует четко соблюдать рекомендации врача, отказаться от вредных привычек и снизить количество стрессов.
Рост по дням
Чтобы оценить эффективность, женщине проводится процедура измерения размеров фолликулов с помощью ультразвука (фолликулометрия) в определенные дни менструального цикла.
В среднем размеры фолликулов должны быть следующими:
- 5-7 день цикла – размер фолликула 2-6 мм, причем в яичниках их определяется около 10-12, иногда больше;
- 8-10 день – среди третичных фолликулов появляется доминантный, его размер составляет около 12-15 мм;
- 11-14 день – доминантный фолликул увеличивается примерно на 2-3 мм за сутки, пока не достигнет размера 18-25 мм.
После достижения максимальных размеров доминантный фолликул лопается, и из него выходит зрелая яйцеклетка – данный период (24-48 часов) является наиболее благоприятным для зачатия.
Для справки! При проведении процедуры ЭКО примерно на 12-14-й день цикла зрелые яйцеклетки извлекают с помощью пункции, после чего их оплодотворяют партнерской или донорской спермой.
В норме у женщин детородного возраста растет несколько фолликулов, но только один (реже два) из них содержат зрелую яйцеклетку, способную к оплодотворению.
При стимуляции яичников возможно созревание нескольких фолликулов, что повышает шансы на успешное зачатие.
Узи мониторинг
При процедуре Узи мониторинг обязателен, так как он позволяет контролировать эффективность лечения и при необходимости вносить корректировки в терапевтическую схему. Как правило, женщина должна пройти 3 процедуры ультразвукового исследования:
- при первом УЗИ выявляются третичные фолликулы;
- во время второй процедуры оценивается рост третичных фолликулов – один из них должен стать доминантным и расти в соответствии с графиком;
- третье исследование позволяет определить размер доминантного фолликула и точное время овуляции.
В некоторых случаях период формирования и рост фолликулов увеличивается, и женщине требуется больше процедур УЗИ.
Через 2-3 дня после предполагаемой овуляции проводится контрольное исследование – если доминантный фолликул отсутствует, а вместо него выявлено желтое тело и жидкость за маткой, значит, овуляция прошла успешно.
Последствия и осложнения
Если стимуляция осуществляется строго по показаниям под врачебным контролем, риск осложнений снижается до минимума.
При неправильном проведении процедуры возможен синдром гиперстимуляции яичников – состояние, когда они вырабатывают чрезмерное количество гормонов.
Гиперстимуляция представляет собой опасное состояние, которое требует немедленной консультации с врачом, а в тяжелой степени – лечения в условиях стационара.
Кроме того, чтобы предотвратить нарушение естественной функции яичников, процедуру стимуляции не рекомендуется проходить более 6 циклов подряд.
Источник: https://mirmamy.net/planirovanie/folliculus/kak-uskorit-rost.html
Стимуляция яичников в протоколах ЭКО
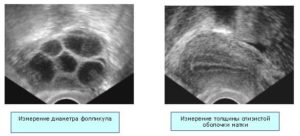
Для того, чтобы повысить процент успеха при ЭКО необходимо достаточное количество яйцеклеток хорошего качества. Как правило, требуется получить около 8-15 ооцитов за один забор. Успех ЭКО прямо пропорционален количеству собранных ооцитов.
Есть несколько способов стимуляции яичников в рамках протоколов ЭКО, для производства достаточного количества фолликулов и ооцитов. Без стимулирующих препаратов, яичники будут производить только один фолликул и зрелый ооцит на каждый менструальный цикл (месяц).
Все обычные схемы ЭКО включают инъекции препаратов содержащих фолликулостимулирующий гормон — ФСГ. Инъекционные версии ФСГ, также называют «гонадотропины». Прием ФСГ длиться 8 — 12 дней до достижения фолликулами требуемых размеров и зрелости.
Каковы цели овариальной стимуляции при ЭКО ?
При стимуляции яичников для экстракорпорального оплодотворения, целью является производство примерно от 8 до 15 фолликулов, которые дадут качественные яйцеклетки во время процедуры забора.Мы не хотим перегрузить яичники гормонами , это может привести к значительному дискомфорту для женщины и в редких случаях привести к синдрому гиперстимуляции яичников, СГЯ.
Мы также не хотим, чтобы стимуляция была слабой так как это может привести к производству недостаточного количества ооцитов и т.д.ЭКО может быть успешным и с очень низким количеством яиц, но успех существенно выше при наличии нескольких извлеченных ооцтиов.
При овариальной стимуляции, работа специалиста по бесплодию заключается в следующем:
Контроль качества на протяжении всего процесса очень важен при экстракорпоральном оплодотворении. Один из способов улучшения контроля качества в нашей программе это использование новейшего узкоспециализированного ультразвукового оборудования для обследований.
Как проходит наблюдение пациентки при стимуляции яичников?
Мы стараемся получить не менее 4ех фолликулов с размерами 14-20мм в диаметре. В идеале необходимо как минимум 8 фолликулов размером 13-20 мм для ЭКО.
Цель состоит в том, чтобы получить 8-15 яйцеклеток хорошего качества.Уровень гормонов в крови и рост фолликулов тщательно контролируются.
Для измерения размеров фолликулов используется ультразвуковое оборудование (см. выше на этой странице).
Уровень гормона эстрогена в крови также очень важен. Эстроген (конкретней — эстрадиол), как правило, изначально равен 60 пг / мл и этот показатель значительно повышается по мере развития и созревания фолликулов.Пик уровня эстрадиола при ЭКО протоколе во время ХГЧ иньекций становиться равным 1000 — 4000 пг / мл.Процесс стимуляции обычно занимает около 8-10 дней.
Иньекции ХГЧ начинают, когда уровень эстрогена и размеры фолликула наиболее оптимальны. ХГЧ завершает стадию созревания яйцеклеток.Забор яйцеклеток происходит спустя 34-35 часов после инъекции ХГЧ — незадолго до того как в организме женщины произойдет овуляция.
Сколько фолликулов необходимо, чтобы забеременнеть с помощью ЭКО?
Как правило, заставить фолликулы развиваться не сложно. Впрочем, иногда реакция яичников не удовлетворительная и они формируют недостаточное количество фолликулов. Можно довольно точно предсказать эффективность ответа яичников на стимуляцию посредством подсчета антральных фолликулов и обследованием УЗИ.
Минимальное количество фолликулов, необходимых для ЭКО зависит от нескольких факторов, таких как размер фолликула, возраст женщины, результаты предыдущих стимуляций и готовность пары (и врача) приступить к процедуре забора яйцеклеток, при небольшом количестве готовых ооцитов.
Наш опыт показывает что шансы очень малы при наличии менее 3 зрелых фолликулов. Некоторые ЭКО врачи скажут, что необходимо не менее 5 фолликулов 14 мм в диаметре и более, а другие могут произвести забор, имея только один зрелый фолликул.
Женщины, у которых бывает плохой ответ на стимуляцию яичников обычно имеют малое количество антральных фолликулов, они старше 37 лет либо у них повышенный уровень ФСГ, либо другие факторы и признаки снижения овариального резерва яичников.
Источник: https://www.ivf-embryo.gr/ru/stimulyaciya-yaichnikov-v-protokolah-eko