Смещение яичника
Содержание
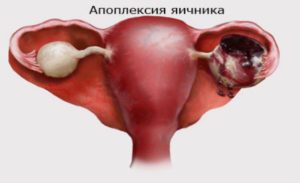
Апоплексия яичника: причины, симптомы, лечение, реабилитация
Говоря о причинах апоплексии яичника, необходимо отметить что большинство специалистов придерживаются теории критических моментов, провоцирующих повреждение паренхимы яичника.
В подавляющем большинстве случаев заболевание проявляется в середине или во 2 фазе месячного цикла, что обусловлено существенным повышением проницаемости и ломкости сосудов в указанные периоды, а также их интенсивным кровенаполнением.
Причинами апоплексии могут стать патологические изменения сосудов яичника:
- варикозное расширение;
- истончение сосудистых стенок;
- склеротические изменения.
Данные явления бывают следствием воспалительных процессов как в самих яичниках (оофорита, склероза стромы и др.), так и в органах, расположенных в малом тазу.
Иногда кровотечение из яичника провоцируется изменением состава крови, которое может произойти в результате патологий системы кроветворения или употребления антикоагулянтов, влияющих на уровень свертываемости крови.
Перечисленные состояния создают благоприятный фон, который при наличии эндогенных или экзогенных факторов приводит к развитию апоплексии.
Среди причин экзогенного характера следует отметить:
- различные травмы области живота;
- чрезмерное физическое напряжение;
- поднятие тяжестей;
- спринцевание;
- верховая езда или езда на велосипеде;
- гинекологическое исследование;
- некоторые гинекологические манипуляции;
- бурный половой акт.
Среди эндогенных факторов необходимо отметить:
- механическое сдавливание сосудов, приводящее к нарушению местного кровообращения или кровообращения в яичнике;
- наличие опухоли, оказывающей давление на яичник;
- спайки в малом тазу, чаще всего обусловленные воспалительными процессами в половых органах.
Виды заболевания
Наиболее часто патология развивается в правом яичнике, что обусловлено более интенсивным процессом кровообращения в нем, поскольку правая артерия ответвляется от аорты, в то время как левая выходит из почечной артерии.
В соответствии с особенностями симптоматики выделяют три типа апоплексии:
1. Болевой, или псевдо аппендикулярный, основным признаком которого является интенсивный болевой синдром, иногда сопровождаемый тошнотой, без признаков кровотечения в брюшной области. Второе название данной разновидности обусловлено сходством клинической картины с приступом аппендицита.
2. Анемический, или геморрагический, при котором развивается ярко выраженная симптоматика внутрибрюшного кровотечения с характерными приступами слабости, головокружения, бледностью кожных покровов, обмороками (при тяжелом течении).
3. Смешанный представляет собой сочетание признаков двух предшествующих типов.Данная классификация является в большей мере условной и достаточно поверхностной, поскольку в любом своем проявлении это патологическое состояние сопровождается кровотечением.
Специалисты предпочитают другое разделение – на основе интенсивности кровопотери. В соответствии с ним выделяют три степени болезни:
Первая (легкая)– внутрибрюшное кровоизлияние приводит к потере крови в объеме до 150 мл.
Вторая (средняя)— объем теряемой крови колеблется в пределах от 150 до 500 мл.
Третья (тяжелая) – количество кровопотерь превышает 500 мл.
Симптомы
Одним из основных признаков болезни является внезапный болевой приступ с локализацией в нижней части живота. Ее причина – раздражение рецепторов ткани яичника, патологическое воздействие выделяющейся крови на брюшину и спазм яичниковой артерии.
Потеря крови приводит к слабости, головокружению, тошноте, нередко сопровождающейся рвотой.
При болевой разновидности апоплексии кровоизлияние локализуется в области желтого тела или фолликула. Кровь не попадает в брюшную полость. Боли концентрируются в нижней части живота, иногда проявляются приступы тошноты и рвоты.
При легкой геморрагической форме болезни сохраняется нормальный цвет кожных покровов, слизистых оболочек. Давление и пульс также остаются в пределах нормы. На языке не наблюдается налета. Живот мягкий, в отдельных случаях возможно незначительное напряжение мышц нижней части брюшной стенки. Пальпация выявляет болезненность (часто с локализацией на правой стороне).
Клиника средней и тяжелой форм геморрагической апоплексии в основном определяется развитием внутрибрюшного типа кровотечения. Ее выраженность непосредственно связана с объемом выделяющейся крови.
Для данного типа болезни характерно острое начало. Болевой синдром возникает в нижней части живота и в большинстве случаев иррадиирует в область заднего прохода, крестца, наружных половых органов, иногда – в ногу. Больные жалуются на головокружение и слабость, порой сопровождающиеся тошнотой, обмороками.
При внешнем осмотре заметно значительное побледнение кожных покровов, кожа нередко покрыта липким холодным потом. Фиксируется тахикардия, низкое артериальное давление, мышцы пресса напряжены, иногда наблюдается небольшое вздутие. Пальпация выявляет выраженную болезненность с локализацией вдоль гипогастрия или в подвздошной части. Возможны межменструальные кровянистые выделения.
Диагностика
Диагностика данного заболевания представляет определенную трудность вследствие сходства симптомов с клиникой острого живота.
Проводится дифференцирование с внематочной беременностью, острым аппендицитом и воспалением придатков.
Основными методами, используемыми при диагностике, являются:
- анализ крови – выявляет низкий уровень гемоглобина при второй и третьей формах патологии;
- пункция заднего свода для обнаружения внутрибрюшного кровотечения;
- УЗИ, позволяющее выявить желтое тело с симптомами кровоизлияния и наличие свободной жидкости в животе;
- диагностическая лапароскопия.
Лечение
Консервативное лечение основано на применении спазмолитиков и обезболивающих препаратов. Оно целесообразно только при незначительном кровотечении и в случае, когда женщина не планирует зачатия ребенка, поскольку практика показывает, что консервативная терапия часто провоцирует образование спаек и последующее бесплодие.
При выраженном кровотечении и планировании в будущем беременности предпочтение отдается лапароскопии. Хирургическое лечение может быть назначено при любой форме и степени тяжести заболевания.
Исключением является состояние геморрагического шока, наступающего в результате значительной потери крови. Если есть возможность, операция проводится щадящим способом, с сохранением пораженного яичника.
Удаляется капсула кисты, проводится коагуляция, в некоторых случаях – ушивание яичника.Значительное кровоизлияние может потребовать удаления яичника. В течение операции брюшная полость тщательно промывается, кровь и ее сгустки удаляются, что значительно сокращает вероятность образования спаек.
Реабилитация
Целью реабилитационных мероприятий после проведенного хирургического лечения является восстановление и поддержание репродуктивной функции. В комплекс мер входят:
- профилактика развития спаечных процессов;
- регулирование гормонального фона;
- контрацепция;
Для предотвращения образования спаек применяют методы физиотерапии:
- воздействие ультразвуком низкой частоты;
- низкочастотное импульсное переменное магнитное поле;
- лазерная терапия низкой интенсивности;
- ультратонотерапия (использование токов надтональной частоты);
- метод электростимуляции маточных труб;
- применение ультразвуковых волн в импульсном режиме;
- электрофорез с цинком и лидазой.
Во время проведения лечебного курса и в течение определенного срока после него (примерно 30 дней) рекомендована контрацепция. Ее длительность определяется в зависимости от возраста и специфики репродуктивной системы больной.
В индивидуальном порядке определяется и продолжительность гормонотерапии, но минимальный срок составляет 6 месяцев.
После завершения курса реабилитации в обязательном порядке назначается диагностическая лапароскопия для определения состояния маточных труб, других расположенных в малом тазу органов. Если здоровье пациентки в норме, ей разрешают планировать беременность.
Увидели ошибку? Выделите и нажмите Ctrl+Enter. Хочу сообщить об ошибке!
Источник: https://zazdorovye.ru/apopleksiya-yaichnika/
Смещение матки — влево, вправо
Чаще смещение матки это одна из индивидуальных вариаций нормального расположения и не вызывает проблем. При отсутствии гинекологических заболеваний это смещение не отражается на здоровье женщины.
Врач: Шишкина Ольга ✓ Статья проверена доктором
Найди ответ
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Нормальное расположение матки
Матка расположена между мочевым пузырем и прямой кишкой, в центре малого таза.Нормальное положение матки — наклон вперед, к лобковому сочленению.
Между шейкой и телом матки образуется открытый угол от 70 до 100 градусов.
Матка находится в таком положении за счёт мышц, стенок влагалища, связок, которые крепят её со всех сторон к тазу.При наполнении кишечника, мочевого пузыря матка может свободно сместится в сторону наименьшего сопротивления. Это позволяет избежать дискомфорта, чувства распирания при переполнении этих органов.
Связки и мышцы могут ослабеть, в результате матка может смещаться в любую сторону — к правому или левому яичнику. Эластичность опорных конструкций малого таза обеспечивает подвижность внутренних половых органов женщины.
Смещению могут подвергнуться:
- Матка,
- Яичники,
- Маточные трубы,
- Мочевой пузырь.
Только 2 положения смещенной матки имеют выраженные последствия, перемещение назад, или регресс, и перемещение вниз, или выпадение.
https://feedmed.ru/bolezni/reproduktivnoy-sistemi/smeshchenie-matki.html[/notphone]
С возрастом ткани внутренних половых органов, связочного аппарата подвергаются атрофическим изменениям. У пожилых женщин внутренние половые органы — матка вместе с придатками, располагаются более низко, т.е. Глубоко посажены в дно малого таза. Угол между шейкой и телом матки увеличивается, она как бы отклоняется назад.
Различают 4 варианта смещения:
- Влево,
- Вправо,
- Вперед,
- Назад.
Особо проблематичной патологией является перекрут органа вокруг вертикальной оси и выпадение, т.е. Чрезмерное смещение вниз.
Варианты смещения встречаются при резкой потере массы тела или после травматических повреждений связочного аппарата малого таза.
С возрастом изменения анатомического положения органа происходят вследствие особенностей, в результате разных заболеваний или травм. Причины — это воспалительные процессы придатков.
Факторы, провоцирующие ее смещение:
- Сильные ушибы в крестце или копчике;
- Малоподвижный образ жизни;
- Спаечный процесс малого таза,
- Операции;
- Воспалительные заболевания тазовых органов;
- Ослабевание тазовых связок после беременности и родов;
- Подъём, перенос тяжёлых предметов до или во время менструации, в слишком короткий период после родов;
- Слабые мышцы малого таза;
- Хронический спазм мышц нижней части спины, крестца.
В группе риска находятся женщины с недостатком массы тела и наоборот, имеющие лишний вес.
У первой категории наблюдают слабость мышц промежности, связочного аппарата. У полных женщин смещение происходит из-за повышенного давления в брюшной полости, малом тазу.
Симптомы изменения положения органа
Симптомы смещения зависят от того, в какую сторону, на сколько градусов отклоняется матка. Различают общие признаки изменения положения матки и индивидуальные, присущие каждому варианту.
Общие признаки:
- Боль в пояснице перед, во время менструации, когда матка увеличивается в объеме;
- Болезненные или нерегулярные менструации;
- Тёмно-коричневый цвет выделений в начале и в конце менструаций;
- Периодические вагинальные инфекции;
- Болезненные половые акты.
При смещении в сторону прямой кишки происходит постоянные давление на этот орган.
При выраженном отклонении матки назад наблюдают:
- Периодические боли в спине,
- Хронический запор,
- Варикозное расширение вен на ногах,
- Усталость и онемение в ногах.
Если матка смещается вперед, наблюдается постоянное давление на мочевой пузырь.
Женщин беспокоит:
- Недержание мочи;
- Частое мочеиспускание;
- Мочевые инфекции.
При смещении органа вправо или влево к общим симптомам прибавляются периодические тянущие боли на стороне отклонения.
Это связано с напряжением связочного аппарата, раздражением нервных окончаний. Отклонение от нормального расположения органа провоцирует хронический венозный и лимфатический застой. Это неблагоприятно сказывается на питании тканей, может нарушать нормальное функционирование органа.
Возможные осложнения патологии
Давление смещенной матки на соседние органы (мочевой пузырь, прямую кишку) постепенно вызывает расстройства функций этих органов.
Смещение органа вправо или влево провоцируется воспалительными процессами в яичниках или трубах. Она притягивается к той стороне, где возникает воспаление.
Так как основные причины смещения вправо или влево — воспалительные изменения в придатках, то изменение положения в их сторону вызывает образование спаек, соединительно-тканных тяжей, которые фиксируют орган друг к другу.
Процесс спайки органов чреват некоторой потерей в подвижности, тогда при естественном движении во время дефекации или мочеиспускания пациентка может испытывать дискомфорт или боль на стороне поражения.
Если матка сместилась вниз или выпала, происходит нарушения функций мочевого пузыря, кишечника. Ослабленные связки не способны удержать органы в фиксированном положении. Постепенное провисание связок провоцирует недержание мочи или кала. Варианты смещения подлежат хирургическому лечению.
Упражнения и хирургическое лечение
Выбор метода лечения зависит от того, насколько смещенное положение органов вызывает расстройство их функции. Так как изменение положения матки вызвано различными патологиями, проводят их медикаментозное и физиотерапевтическое лечение.
В начальной стадии, когда пациентку еще не начали беспокоить сильные боли или недержание мочи, ограничиваются местными процедурами, гимнастикой:
- Спринцевания с отваром коры дуба;
- Упражнениями по Кегелю;
- Упражнениями по Юнусову.
При небольших степенях отклонения от нормы эти методы помогают вернуть матку в исходное положение.
При выраженном смещении вниз или выпадении, когда вслед за маткой смещаются другие органы малого таза, показано хирургическое лечение.
Проводят пластические операции, направленные на восстановление связочного аппарата.
В случае полного выпадения органов проводят удаление матки с последующей пластикой тазового дна.
Методы диагностики патологии
Для диагностирования такой патологии используется несколько способов:
- Осмотр у гинеколога. Это самый первый этап, который позволяет заметить, что матка смещена. Пациент ложится на гинекологическое кресло, а гинеколог, с помощью пальпации живота, внутри влагалища, может определить смещение органа. Если пальцы упираются в заднем своде влагалища в тело, то это значит, что матка сместилась назад. Когда пальпация проводится над лоном, то можно заметить смещение органа вперед. Метод диагностики эффективен и при других расположениях матки.
- Гистеросальпингография. Такое исследование направлено на то, чтобы определить проходимость маточных труб, их состояние, положение матки, наличие проблемных зон в области малого таза. При помощи контрастного вещества, что вводят внутрь, которое продвигается по маточным трубам, можно определить с помощью рентгена или ультразвука, заметить любые отклонения.
- Кольпоскопия. Такое исследование может показать сдвиг матки вниз. Для проведения такой процедуры не используется обезболивающее, все проводится с помощью специального прибора — кольпоскопа. Кроме смещения, он может показывать и другие заболевания матки, например, новообразования или дисплазию.
Наличие такой патологии выявляют с помощью методов традиционной диагностики:
- Ультразвук малого таза и влагалища;
- Анализ крови, что помогает выявить любые воспалительные процессы;
- Взятие мазка, определение наличия любых инфекций или вирусов;
- Рентген, с помощью которого можно увидеть смещение органа.
Чтобы поставить точный диагноз, требуется помощь гинеколога, других специалистов: проктолога, уролога. Это необходимо чтобы заметить любые изменения, которые сопутствуют смещению.
Помощь народных средств
Народные методы помогают при смещении матки, только перед проведением процедур следует проконсультироваться со специалистом, чтобы не усугубить состояние болезни.
Эффективны при такой патологии спринцевания с лекарственными настоями:
- Для приготовления смешать в равных количествах донник, листья алтея и ромашку лекарственную. Одну ложку полученной смеси залить стаканом кипятка, оставить под крышкой на протяжении получаса. Процедить, спринцевать дважды в день по четверти стакана.
- Спринцевание настоем из зверобоя, лапчатки эффективно помогает при смещении. Для приготовления следует залить 2 литра воды в емкость, поставить на огонь, когда закипит, высыпать 4 ложки измельченного зверобоя, варить на протяжении получаса. После добавить ложку лапчатки и прокипятить еще 5 минут. Процедить, использовать дважды в день.
- Залить в емкость стакан воды, добавить ложку измельченной коры дуба. На маленьком огне прокипятить 5-10 минут. После процедить, немного разбавить с холодной водой. Использовать по половине стакана каждый день на протяжении 2 недель.
- Смешать 2 порции зверобоя, по одной полевого хвоща и ромашки лекарственной. ложку смеси залить стаканом воды, поставить на медленный огонь. После 15-20 минут кипячения, выключить, дать настоятся полчаса. Процедить, принимать трижды в день по четверти стакана.
- Чайную ложку танина развести в 200 мл теплой кипяченой воды и принимать дважды в день по половине стакана.
Часто смещение матки связано с воспалительными процессами.
Чтобы избавится от неприятных симптомов можно использовать такие рецепты:
- Смешать по одной ложке ромашку, мяту перечную, корень валерианы. Одну ложку полученной смеси залить 200 мл кипятка, дать настоятся на протяжении 1-2 часов. Пить перед едой трижды в день.
- 4 ложки ромашки лекарственной залить стаканом кипятка, дать настоятся полчаса, процедить, пить дважды в день по половине стакана. Можно подмываться таким настоем, дает хороший результат.
- Сделать настой из листьев подорожника, он поможет убрать воспаление и боль. ложку измельченной, высушенной травы залить двумя стаканами кипятка, настоять 20-30 минут, процедить, пить по чайной ложке трижды в день.
- Если возникают спазмы в области малого таза, то поможет настой из цветов сливы колючей. 2 ложки залить стаканом кипяченой холодной воды, настаивать всю ночь. После, процедить, принимать по половине стакана трижды в день.
- Эффективно убирает боль отвар из цветов акации. ложку цветов залить кипятком, настоять на протяжении 30 минут и пить перед едой.
С помощью таких травяных сборов можно делать спринцевание или принимать ванну. Они эффективно борются с воспалением, помогают снять боли.
Особенности диетического питания
При такой патологии не нужно придерживаться особых диет.
Необходимо правильное и сбалансированное питание, которое поможет организму восстановить работоспособность, повысить уровень иммунной системы, чтобы не допустить попадание внутрь опасных вирусов, которые могут усугубить состояние.
Нужно есть как можно больше фруктов, овощей, лучше свежих, или приготовленных на пару. Пить много жидкостей, свежевыжатых соков.
Не рекомендуется употреблять в больших количествах:
- Жирную и жареную пищу;
- Острые блюда;
- Алкоголь.
Чтобы предотвратить смещение, употребляйте как можно больше витаминов, микроэлементов. Огромное количество которых есть в морской рыбе, морской капусте, злаковых культурах.
Не стоит пренебрегать молочными продуктами. Они насыщают организм нужными веществами, которые повышают иммунитет. Полезно и важно употреблять много орехов, сухофруктов, особенно чернослив. Он очищает организм от токсинов, предотвращает частые запоры.
Профилактика смещения органа
Чтобы предотвратить смещение необходимо принимать профилактические меры. Наиболее эффективно начать заниматься этим еще с раннего детства, чтобы не дать ни единого шанса такой патологии.
Самые популярные и эффективные методы профилактики такой патологии:
- Не поднимать, не переносить тяжести выше 10 килограммов.
- Во время беременности следует тщательно следить за правильным ее течением.
- Защита половых органов от микробов, бактерий или повреждений.
- Недопущение частых запоров и передерживание диеты, направленной на их профилактику.
- Регулярное выполнение физических упражнений для поддержания здоровья организма. Регулярные занятия спортом помогают укрепить все мышцы, предотвратить смещение матки.
- Принятие гормональной терапии, которая помогает восстановить кровообращение и укрепить связочный аппарат органов в области таза. Только принимать препараты следует только после консультации у специалиста.
- Чаще гулять на свежем воздухе.
- Избегать затяжных простудных заболеваний.
ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМ
Это поможет:
Источник: https://FeedMed.ru/bolezni/reproduktivnoy-sistemi/smeshchenie-matki.html
Смещение матки
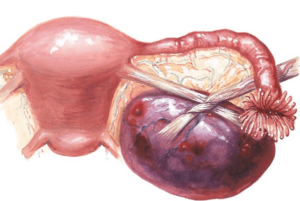
Смещение матки – это нестандартное расположение у женщины внутренних детородных органов относительно друг друга.
Обычно тело матки занимает центральное положение в пространстве малого таза при помощи плотных тяжей соединительной ткани (связок), и образует по отношению к влагалищному отделу шейки тупой угол от 70-100 градусов, открытый вперед. Когда этот угол острее 70 градусов и его створ направлен в другом направлении, можно заподозрить наличие патологий.
Примерно у четверти женщин при глубоком гинекологическом обследовании наблюдается отклонение матки в различных плоскостях: смещение матки назад (к прямой кишке), либо вперед (к мочевому пузырю) или в стороны (к правому или левому яичнику). К особо проблематичным позиционным аномалиям относятся выпадение и перекрут матки вдоль вертикальной оси.
В большей мере неправильное положение матки преследует хрупких женщин – астеническое телосложение имеет склонность к наличию недоразвития (инфантилизма) как половых органов, так и мышечно-связочного аппарата.
Причины смещения матки
- Врожденная анатомическая особенность. Является индивидуальной нормой женщины и, как правило, не требует лечения.
- Приобретенные гинекологические заболевания: эндометриоз, аднексит, воспаление придатков.
- Спаечные процессы.
- Опухоли яичников, матки.
- Слабый тонус тазовых мышц и связочного аппарата, поддерживающего матку.
- Заболевания кишечника.
- Тяжелые роды, повлекшие разрыв фасций и мышц тазового дна.
- Физические перегрузки.
Смещение матки влево (вправо), причины
advert_dir
Патологическое отклонение тела матки вправо или влево называется латероверзией. Она чаще возникает в результате протекающих в яичниках и трубах воспалений, провоцирующих появление спаек. Матка, вовлеченная в спаечный процесс, оказывается подтянутой в сторону очага болезни.
Другой причиной смещения могут являться различные односторонние опухоли (миомы, лейомиомы, фибромиомы), а также кисты яичника, рост которых оказывает давление на матку, смещая ее в сторону.
Также латерофлексия присутствует при наличии у женщины кососмещенного таза, когда связки, поддерживающие матку, испытывают разную нагрузку.
Смещение матки, последствия
Врожденные особенности размещения матки, при отсутствии сопутствующих заболеваний, никак не сказываются на здоровье женщины и ее репродуктивных возможностях.
Другое дело – смещение матки, возникающее в результате патологических явлений, протекающих в области малого таза. Часто такие процессы протекают без каких-либо симптомов, и смещение матки – единственный тревожный сигнал, свидетельствующий о наличие проблем в малом тазу.
Приобретенное смещение матки не является по бытующему мнению первопричиной болей при половых контактах, бесплодия и обильных менструаций – это лишь один из симптомов, наличие которого объясняется различными патологиями спаечного или воспалительного характера.
Смещение матки, лечение
Лечение патологического смещения матки заключается в устранении причины, которая привела к изменению нормальной позиции этого органа. Сегодня, когда УЗИ стало доступной и обычной процедурой, с определением диагноза обычно не возникает проблем.
К основным методам лечения относятся:
- Противовоспалительная терапия. Заключается в назначении противовоспалительных препаратов и антибиотиков.
- Физиотерапия и бальнеопроцедуры позволяют повысить тонус мышечных тканей и связок, поддерживающих матку.
- Лечебная гимнастика. Предполагает тренировку интимных мышц по методике Кегеля, возвращающих матку в нормальное положение.
- Гинекологический массаж. Способствует повышению эластичности связок и упругости мышечных тканей. В некоторых случаях позволяет репозиционировать органы в правильное положение. Противопоказан при наличии воспалений.
- Хирургическое вмешательство необходимо при наличии спаек и злокачественных новообразований.
После коррекции смещения врачи иногда назначают ношение пессариев – небольших кольцеобразных пластиковых или латексных приспособлений для удержания матки в необходимом положении.
Беременность при смещении матки
Распространенное заблуждение, что беременность и смещение матки – понятия несовместимые, приводит многих женщин в ужас. На самом деле уже давно доказано, что к бесплодию приводят другие обстоятельства: спайки, эндометриоз, опухоли и прочие причины, создающие сужение или непроходимость путей, препятствующих встрече сперматозоида и яйцеклетки.
Сегодня гинекологи способны уже на первом осмотре определить тип смещения, обнаружить спайки и воспаления. В зависимости от природы патологии специалист подберет необходимый вариант лечения.
Если смещение матки произошло в результате воспаления, то его устранение при помощи медикаментозного лечения способствует наступлению беременности и последующему выправлению расположения этого органа.
В том случае, если сильное смещение привело к выраженному перегибу матки и крепко зафиксировано спайками и сращениями, то проход яйцеклетки по изогнутым трубам будет сильно затруднен.Тут можно говорить об угрозе бесплодия, которую можно устранить только иссечением спаек.
Возможности современной медицины позволяют избавиться от спаек при помощи лапароскопии, являющимся одним из методов малоинвазивного (щадящего) хирургического вмешательства.
С незначительными спаечными явлениями помогают справиться сеансы ферментотерапии, физиопроцедур, грязелечения и гинекологического массажа. Если матка сохраняет подвижность, то даже значительный загиб не может существенно помешать наступлению беременности, к тому же после вынашивания и родов угол загиба, как правило, становится менее выраженным.
Также, в зависимости направления смещения матки, врач может порекомендовать оптимальные для зачатия позы, облегчающие попадание сперматозоидов в лоно матки.
В любом случае – смещение матки не нужно воспринимать как приговор желанной беременности.
Смещение матки при беременности
Беременные пациентки с некоторыми видами патологического смещения матки нуждаются в пристальном внимании гинекологов. Хотя в итоге увеличивающаяся в размерах матка со временем чаще всего занимает нормальное положение, иногда случается, что неправильная позиция этого растущего вместе с плодом органа может стать причиной довольно опасных осложнений.
Бывает, что неадекватное давление матки на мочевой пузырь и другие органы малого таза способствует появлению в них застойных явлений.
Такое состояние, известное как ущемление матки, создает трудности с дефекацией, мочеиспусканием, отхождением газов.
Длительное сдавливание органов в особо тяжелых случаях может стать причиной выкидыша, острого воспаления почек, развития гангрены мочевого пузыря и септического перитонита.Источник: https://odeve.ru/smeshchenie-matki.html
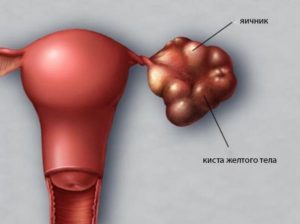
Смещение матки – виды, причины, симптомы и что делать?
В норме матка считается подвижным органом, напоминающим по строению перевернутую грушу. Ее широкая часть называется дном, а узкая – шейкой. Размер у нерожавших женщин составляет около 7-8 сантиметров, а переживших роды – 9,5. В обычном состоянии угол между шейкой и телом матки составляет 70 градусов и более.
При отсутствии патологий матка легко двигается вверх, в стороны и вниз. За ее фиксирование и закрепление в малом тазу отвечают связки и брюшные мышцы. При затруднении подвижности или ее повышении специалисты говорят о патологическом состоянии, которое носит название смещение матки.
____________________________
- Виды и диагностика
- Причины и симптомы
- Лечение и беременность
Виды и диангостика
Наличие избыточной массы тела и подкожной жировой клетчатки может препятствовать диагностике отклонения и нормы во время классического гинекологического осмотра. Особенно, если смещение не является ярко выраженным.
В гинекологической практике различают несколько разновидностей такого патологического состояния матки:
- Вперед – орган смещен к мочевому пузырю.
- Назад – орган смещен к кишечнику.
- Влево – орган смещен к левому яичнику.
- Вправо – орган смещен к правому яичнику.
- Вниз – орган смещен ниже физиологической границы.
Патологическое смещение органа к мочевому пузырю называется гиперантефлексия, а к кишечнику – гиперретрофлексия, по сторонам – латеропозиция. При том, что в нормальном состоянии матка действительно смещена кпереди.
Под смещением органа вниз следует понимать его опущение или выпадение, которое может быть частичным или полным. Такой патологический процесс в отличие от предыдущих дефектов всегда заметен для женщины.
Есть несколько стадий опущения и выпадения органа:
- Опущение тела и шейки, при котором шейка не выступает за пределы промежности и находится над уровнем входа во влагалище.
- Частичное выпадение – шейка выходит из влагалища при повышенной нагрузке. Например, при потyге, поднятии тяжести, во время кашля или чихания.
- Неполное выпадение – из влагалища выходит шейка и часть тела органа.
- Полное выпадение – из промежности вышла шейка и полностью весь орган.
Для постановки диагноза могут применяться:
1. Гинекологический осмотр
Он проводится на кресле при помощи пальпации матки на животе и введении пальцев во влагалище.
- Если матка расположена кзади, пальцы будут упираться в заднем своде влагалища в тело органа, занимающего дугласово пространство.
- Если матка расположена кпереди, она при помощи пальпации диагностируется над лоном.
- При смещении матки в стороны тоже эффективен метод пальпации, при помощи которого можно обнаружить малую подвижность органа и его тяготение в тот или иной бок.
2. Гистеросальпингография и кольпоскопия
Первое исследование позволяет определить проходимость маточных труб, состояние полости матки, возможное наличие спаек в малом тазу. Проводится исследование путем введения специального вещества в матку, которое проходит по маточным трубам. За этим процессом можно наблюдать с помощью рентгена или ультразвука.
С помощью второго способа исследования можно обнаружить смещение матки вниз. Проводится исследование при помощи кольпоскопа и не требует обезболивания. Кольпоскопия позволит также диагностировать возможные сопутствующие заболевания шейки матки. Например, дисплазию, ранние стадии рака и новообразования
3. Традиционные исследования
К традиционным исследованиям относятся:
- Анализы мазка из влагалища на определение микрофлоры и атипичных клеток.
- Анализы крови и мочи для определения воспалительных процессов.
- Ультразвуковое исследование, в том числе влагалищное.
- Рентген для визуализации положения матки и других органов малого таза.
Для диагностики отклонений, в частности опущения матки, женщине рекомендуется обратиться не только к гинекологу. Иногда приходится получить консультацию уролога и проктолога. Обусловлено это тем, что опущение матки может комбинироваться с патологическими процессами, касающимися кишечника и органов мочевыделительной системы.
Причины и симптомы
Смещение матки может быть врожденным или приобретенным дефектом. Оно будет называться дефектом, если не дает возможность женщине нормально забеременеть в течение года. Примечательно и то, что отклонение матки в стороны специалисты называют нормой, так как оно редко влияет на фертильность.
Причины смещения:
- Спаечные процессы.
- Естественные и вспомогательные роды.
- Хирургические вмешательства.
- Снижение тонуса и повреждения мышц и связок.
- Родовые травмы.
- Глубокие разрывы промежности.
- Дисплазии соединительной ткани.
- Гормональные нарушения.
- Врожденные пороки.
- Запоры.
Специалисты говорят и о влиянии тяжелого физического труда на смещение органов малого таза. К нему может привести наличие избыточной массы тела, различные новообразования и повышенное внутрибрюшное давление.
Аномальное расположение матки в некоторых случаях не выражается в каких-либо симптомах. Однако, в тяжелых случаях симптомы могут быть такими:
- Нарушение или отсутствие овуляции.
- Первичное бесплодие.
- Болезненность при половом акте.
- Нарушение менструаций.
При опущении и выпадении матки и ее шейки наблюдаются такие признаки:
- Недержание мочи.
- Затрудненное или учащенное мочеиспускание.
- Увеличение продолжительности менструации, ее отсутствие.
- Нарушение венозного оттока.
- Циатоз слизистой оболочки матки.
- Отек прилегающих тканей и стенок влагалища.
- Тянущие боли и ощущение инородного тела.
Выпадение матки и шейки может быть визуально заметным для женщины, в то время как другие изменения получается только диагностировать. Поэтому при обнаружении признаков и в целях профилактики необходимо обращаться к гинекологу. Гинеколог – это главный специалист для женщины, заботящейся о своем здоровье и счастливом будущем.
Лечение и беременность
Незначительное смещение матки не влияет на способность женщины забеременеть и выносить здорового малыша. Омрачить беременность может слабость мышечно-связочного аппарата и сделать ее невозможной, если есть опущение матки.
Для повышения вероятности наступления беременности врачи рекомендуют:
- Заниматься половым актом в позе наездника, когда женщина располагается на животе, а мужчина – сверху нее. В такой позе происходит выравнивание оси цервикального канала и полости детородного органа.
- После полового акта не спешить принимать гигиенический душ, а полежать на животе, чтобы увеличить количество сперматозоидов, проникающих в полость матки.
- При отсутствии противопоказаний – принимать гормональные контрацептивы. При применении гормональных комбинированных средств в разы повышается шанс развития нескольких яйцеклеток.
Если такие меры не дали положительный результат в течение года, или же смещение является крайне патологическим процессом, тогда необходимо перейти к серьезному лечению.
Для лечения смещения матки применяются 2 тактики:
- Консервативная, которая заключается в проведении специального гинекологического массажа, упражнений Кегеля и приема гормональных препаратов для укрепления связок.
- Хирургическая, которая крайне необходима при невозможности зачатия малыша и выпадении матки с шейкой.
При опущении и выпадении матки могут применяться различного типа хирургические вмешательства. Одни могут быть направленными на закрепление связок, поддерживающих орган в нормальном положении.
Вторые – для пластики влагалища, в частности его сужения. В самых тяжелых случаях может быть назначено удаление матки с шейкой.
При этом все виды оперативных вмешательств, в зависимости от тяжести патологических процессов, могут проводиться через влагалище или сквозь брюшную полость.
Наврех
Источник: https://ladyvenus.ru/articles/zdorove-i-dolgoletie/fizicheskoe-zdorove/cmeshchenie-matki.html
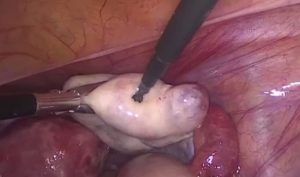
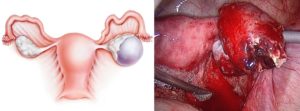
Перекрут яичника
Перекрут яичника – это патологически возникающее состояние с нарушением анатомического расположения органа, возможны варианты полного или частичного перекрута.
Провоцирующей силой перекрута яичника выступает слабость фиксирующего аппарата с дальнейшим пережатием сосудистого русла и ишемических проявлениях в органе, и, как следствие, нарушения нормального кровотока и питания яичников.
Идет нарушение венозного оттока и сопутствующего ему артериального кровоснабжения, также провоцируется внутренним кровотечением, наличием опухолевидных разрастаний, возможен вариант провокации при синдроме гормональной гиперстимуляции яичников (характерно при применении метода экстракорпорального оплодотворения).
Клинические признаки не столь ярко выражены и неспецифичны, симптоматика схожа с множеством иных заболеваний гинекологического профиля, в связи с чем очень трудно своевременно определить патологию и начать соответствующее лечение.
В основном симптомокомплексе выделяют характерные внезапные острые боли нижней абдоминальной зоны со склонностью к одностороннему процессу, кровянистые выделения из половых путей, беспричинные расстройства пищеварения (тошнота, рвота, диарея), гипертермические явления и учащенное сердцебиение в состоянии абсолютного покоя. Также при запоздалом лечении нередко идет вовлечение в патологический воспалительный процесс близрасположенных органных систем и вплоть до развития инфаркта придатков (при запущенных случаях вследствие длительного кислородного голодания тканей яичников и развития некроза).
При вовлечении лишь венозного и лимфатического оттока, при сохранении нормальной функции артериального кровоснабжения, развивается хронический перекрут яичника.
Это состояние протекает без выраженного симптомокомплекса и имеет тенденцию к хронизации, для такого варианта характерны периодические тупые и ноющие боли с локализацией в подвздошных областях, женщины не предают должного внимания в таких случаях. При этом перерождение в острую форму может произойти в любой момент.
Выделяют различные варианты перекрута и наиболее распространенный – это изолированная торсия вокруг оси (изолированный перекрут ножки яичника), а также перекрут образования яичника, комбинированный перекрут двух яичников одновременно (характерно при анормально длинной ножке кисты яичника), торсия с вовлечением петель отделов кишечника, изолированная торсия маточных труб.
Важно отметить, что перекрут левого яичника диагностируется почти вдвое реже, нежели прекрут правого яичника.
Такой диссонанс можно объяснить анатомическим строением организма, ведь слева располагается угол разворота сигмовидной части кишечника, что ограничивает подвижность органа в этой зоне.
Иногда отмечается последовательный с интервальным промежутком от недели и до десятков лет перекрут сразу двух яичников.Может быть выполнен перекрут на 360° и именоваться полным, а также возникнуть молниеносно или же постепенно и быть неполным, при этом вовлекая иные ближайшие органы в процесс. Именно полный вариант патологии чаще вызывает некротизирующие изменения и тяжелые последствия.
Статистически известно, что охват женского населения составляет 3% всех возрастных групп, но в 70% определяется у молодых в диапазоне 17-30 лет.
Патология весьма распространена, опасна, и классификационно относится к экстренно возникшим гинекологическим состояниям, занимает среди неотложных процессов пятое место, требует незамедлительного хирургического вмешательства.
От успеха лечения зависит способность женщины иметь детей, ведь несвоевременная диагностика может вести к одностороннему удалению или резекции обоих яичников и даже развитию бесплодия.
Причины перекрута яичника
В возрастном диапазоне детского возраста патология представлена перекрутом абсолютно здорового яичника (первопричина кроется в аномалиях развития связочного аппарата), а у половозрелых женщин в 90% всех диагностированных случаев в анамнезе существуют патологические поражения яичников.
Этиопатологические факторы перекрута левого яичника и перекрута правого яичника в равных степенях состоят в следующем:
— Врожденные аномалии самих придатков и маточных труб, зачастую проявляются в детском возрасте.
— Перекрут здорового яичника вследствие слабости связочного аппарата и нарушения функции фиксации, что может развиться при аномально длинных связках и их перерастяжении. Возникает чрезмерная подвижность яичников, что и провоцирует атипичный заворот.
Также после операционного вмешательства по перевязывании маточных труб может возникнуть осложнение — повреждение маточно-яичниковых связок, при операции на фаллопиевых трубах может возникнуть спиралевидная трубная торсия и заворот яичниковой связки между собой.
— При патологической избыточной подвижности петель отделов кишечника и при слишком длинной брыжейке возможен перекрут с ножкой яичника. Такая форма, при вовлечении смежных анатомических структур, влечет нарушение кровоснабжения обоих вовлеченных органов и является наиболее сложным вариантом развития патологии. Тем более частота рецидивирования наиболее высокая при таких случаях.
— Согласно статистическим данным около 60% случаев провоцируются при увеличении объема (до 5-6 сантиметров в диаметре) и веса яичника при новообразованиях.
Это могут быть кисты (параовариального, эндометриоидного и дермоидного происхождения) и онкологическая патология (чаще доброкачественного происхождения — фибромы, тератомы, цистаденомы).Злокачественные новообразования встречаются реже, поскольку для них характерен спаечный процесс малого таза, а он ограничивает мобильность яичника.
— Может также возникнуть при резких внезапных движениях, изменениях положения туловища (особенно обусловленных торсией тела), физических нагрузках (как небольших, так и при чрезмерной перегрузке).
— Причинным фактором может выступать травматическое повреждение острого характера или травма нанесенная тупым предметом в абдоминальную область, особенно в проекции яичника.
— При возрастании внутрибрюшного давления в результате длительных кашлевых толчков, при значительном метеоризме и повышенной кишечной моторикой, при перерастяжении мочевого пузыря.
— Более редким вариантом выступает извитость и следственно удлинение сосудистого русла мезосальпинкса, наличие в анамнезе гидросальпинкса или же пиосальпинкса.
— При состоянии беременности у женщины, особенно в промежутке между 6 и 14 неделями, перекрут яичника может быть вызван оттеснением их в результате стремительно растущего тела матки и увеличением самого придатка (в это время созревает и увеличивается в размерах желтое тело), связочный аппарат при этом значительно растягивается и способствует перекруту яичника. На долю этого фактора припадает до 20% всех случаев.
— Очень редко, менее 4% занимает фактор асцита – на его фоне происходит смещение всех внутренних органов.
Симптомы перекрута яичника
Симптомокомплекс по многим клиническим признакам маскируется под картину «острого живота» или же вовсе не дает о себе знать весьма длительный период времени. Самый частый и фактически единственный признак – это болевой синдром, который имеет довольно широкие границы проявлений и не является типовым при перекруте яичника, а именно:
— Внезапное начало на фоне абсолютного покоя или же при незначительных физических нагрузках.
— Боли могут иметь различный характер, что усложняет постановку диагноза — внезапные сильные колющие, схваткообразные, режущие, ноющие и тянущие, постоянные или периодические, все зависит от варианта перекрута яичника.
— С локализацией в нижнем абдоминальном отделе или тазу, с односторонним поражением или двусторонней локализацией.
— Иррадиирующие болевые ощущения в области паха, распространяясь всецело на спину, поясничные боли, тазовый дискомфорт, отдает в бедро именно на пораженной стороне, так и без распространения далее.
— Может носить постепенно нарастающий характер (так у подростков боль нарастает длительный период — в течение 24 часов, а в постменопаузальном возрасте пик болевого синдрома достигается до 8 часов максимум) или резкое внезапное начало.
Характерно присоединение кишечных расстройств – метеоризм, диарея или наоборот возникает запор, рвота более колеблющегося волнообразного характера, приносящая временное облегчение.
Присутствует нарастающая слабость, гипертермия и тахикардия на фоне поднятия температуры, дизурический синдром, типично появление кровянистых белей.
При поздней диагностике и оказанной помощи, возможны осложнения в виде перитонита, присоединение бледности и холодного липкого пота, нарастание болей с месторасположением уже по всей брюшной полости.
Лечение перекрута яичника
Лечебные мероприятия в первую очередь начинаются с незамедлительной госпитализации больной в специализированное профильное отделение больницы. При подтверждении диагноза незамедлительно проводят оперативное вмешательство.
До решения вопроса о необходимости оперативных вмешательств запрещено применение каких-либо групп препаратов с анальгезирующим действием, что ведет к искажению истинной картины заболевания.
При отсрочке операции возможно применение обезболивающих средств – нестероидных противовоспалительных, а при интенсивной боли – веществ, которые относят к группе А – наркотических анальгетиков.
Также в процессе вспомогательной терапии и подготовки к оперативным манипуляциям могут назначаться противорвотные средства – Метоклопрамид, Прохлорперазин, Ондасетрон.
Пациентке обязательно проводится превентивная антибактериальная терапия, она может быть выполнена в виде внутривенных вливаний — инфузионно или же путем внутримышечных инъекций. Цель антибиотикотерапии в предотвращении инфекционных осложнений и устранении обширного воспалительного процесса.
Длительность пребывания на госпитальном лечении определяется наличием осложнений, скоростью восстановления, состоянием послеоперационной раны.
Хирургическое вмешательство при перекруте яичников – единственный признанный метод терапии. Только так можно максимально быстро и эффективно восстановить естественное анатомическое положение яичника и наладить его кровоснабжение. Оптимальное время от возникновения симптомокомплекса до операции составляет до восьми часов.
Среди вариантов оперативного доступа выделяют два наиболее приемлемых:
• Лапароскопический метод вмешательства. Наименее травматичный из существующих и безопасный подвид хирургического вмешательства.
Производится чрезкожный разрез, куда далее вводится специальный зонд, при помощи которого устраняются патологические проявления перекрута яичника– лапароскопическая деторсия, кистэктомия, а при такой патологии как перекрут ножки яичника – резекция всего органа.Организму пациентки наносится минимальный урон и период восстановления занимает всего лишь около двух недель. Лапароскопия применима лишь только при отсутствии осложнений.
• Открытый доступ с применением общего наркоза – лапаротомический оперативный метод. Используется при присоединении осложнений и вовлечения в процесс соседних органных систем.
Независимо от вида вмешательства для предотвращения рецидивирования перекрута яичников важным моментом является проведение манипуляции по фиксированию яичника и пришиванию его к стенкам таза – это так именуемая овариопексия.
Дальнейший прогноз после проведения хирургической коррекции относительно благоприятный, при отсутствии некротических изменений удается сохранить оба яичника и полностью восстановить детородную функцию женщины.
Однако, ввиду стертости клинических проявлений и поздней диагностики чаще всего процесс оказывается запущенным, и частота сохранения яичников составляет всего около 10% у взрослых женщин и соответственно лишь 27% в более юном детском и подростковом возрасте.
Источник: https://vlanamed.com/perekrut-yaichnika/