Тесты функциональной диагностики яичников
Содержание
Тесты функциональной диагностики яичников, виды обследований и особенности их проведения
Алгоритм цитологического обследования заключается в мониторинге циклических перемен в менструальном цикле с помощью взятия влагалищного мазка. В первую половину регула эпителий влагалища разрастается путем деления клеток.
Происходит это под влиянием эстрогенов, накопленных в фолликуле. Самые зрелые клетки находятся на верхнем слое влагалищной ткани. После овуляции данный слой отторгается под влиянием прогестерона, который активно вырабатывает желтое тело яичника.
В результате этого процесса образуются промежуточные клетки, имеющие загнутые края.
Важно! Эпителий влагалища активно реагирует на гормональные изменения в организме женщины. Если происходит сбой в работе яичников, то слизистая влагалища становится тонкой и постепенно атрофируется, а в мазках появляются базальные клетки из нижнего слоя эпителия. Это означает снижение стимуляции эстрогенов, что негативно отражается на деятельности яичников.
Для того чтобы провести цитологическое исследование, врачи берут мазок с влагалищной стенки с помощью гинекологического шпателя. Его помещают на стекло и отправляют в лабораторию. Для того чтобы провести исследование материала, врачу необходимо знать возраст пациентки, а также день ее менструального цикла, в который проводилась процедура.
Важно! Перед проведением исследования женщина должна воздержаться от половой близости в течение трех дней. Любые диагностические и лечебные действия во влагалище, проводимые перед процедурой, делают мазок неинформативным.
Данный метод используется не только для диагностики яичников, но еще и для определения угроз прерывания беременности. Цитологическое обследование выявляет нарушения в менструальном цикле и позволяет установить контроль над гормональным лечением.
Исследование цервикальной слизи
Точным тестом функциональной диагностики яичника является исследование цервикальной слизи. Данный метод основан на мониторинге состояния качества и объема цервикальной слизи. Когда происходит перемена в выделении и преломляющей возможности этой слизи, возникает феномен зрачка или папоротника.
Феномен зрачка появляется, когда объем цервикальной слизи увеличивается из-за насыщенности женского организма гормонами. На девятый день месячного цикла канал шейки матки расширяется, а из него выделяется прозрачное содержимое.
Свое название феномен получил, поскольку наружный зев шейки матки на свету кажется темным и похожим на зрачок. Его диаметр и количество выделяемой жидкости постепенно увеличиваются, и своего пика достигают к началу овуляции.
После того, как овуляция закончилась, секреция эстрогенов уменьшается. Таким образом, симптомы феномена постепенно сходят на нет к двадцатому дню месячного цикла. Величину феномена зрачка врачи оценивают по трехбалльной шкале.Феномен папоротника заключается в кристаллизации слизи канала шейки матки. Извлекают ее с помощью специального пинцета. Материал переносят на стекло, высушивают.
Для того чтобы его оценить, использует малое увеличение микроскопа. Оценку дают по трехбалльной системе.
Необходимо отметить, что во время лютеиновой фазы, феномен папоротника невозможно обнаружить, поскольку он имеет свойство исчезать.
Если данный феномен прослеживается на протяжении всего менструального цикла, врачи могут сделать вывод об отсутствии лютеиновой фазы. Также это указывает на недостаток эстрогена.
Обратите внимание: Исследование цервикальной слизи проводят следующим образом. Для начала из канала шейки матки извлекают слизь, которую растягивают в нить. В начале цикла длина нити не должна превышать 5 сантиметров, а во время овуляции ее растягивают до 11 сантиметров. Длина нити также варьируется в зависимости от продуцирования эстрогенов.
Биопсия эндометрия
Биопсия — это диагностический метод, который основывается на гистологическом исследовании эндометрия. Данный способ позволяет обнаружить изменения в слизистой оболочке матки, которые происходят под влиянием стероидных гормонов яичников. Эстрогены провоцируют разрастание клеток эндометрия, а прогестерон изменяет их секреторную функцию.
Для того чтобы провести биопсию, врачи выскабливают функциональный слой эндометрия. Гистологическое оценивание заключается в следующем:
- Если у женщины нет сбоев в менструальном цикле, гистоструктура эндометрия будет соответствовать дню месячного цикла.
- Секреторный эндометрий, который был удален за 2 дня до начала менструального кровотечения, свидетельствует о произошедшем созревании яйцеклетки.
- Стремительное разрастание клеток эндометрия без секреторных изменений означает наличие ановуляторного месячного цикла.
Измерение базальной температуры
Этот тест показывает, каким образом прогестерон влияет на центр гипоталамуса. Нормальная базальная температура имеет две фазы: гипотермическую и гипертермическую.
Выявление гипотермической фазы у женщины сопровождается температурой 36,8°С. Гипертермическая фаза характерна для окончания менструации. Базальная температура при этом достигает 37,3°С.
Если температура резко понижается к концу первой половины менструального цикла, это означает повышенное выделение эстрогенов.В норме базальная температура понижается за 2 дня до наступления менструации. Существует 5 видов базальной температуры:
- Повышение температуры происходит во второй половине менструального цикла. Такой вид характерен для нормального цикла, состоящего из двух фаз. При этом температура повышается не более чем на 0,4°С.
- Температура повышается очень слабо во второй фазе менструального цикла. В основном повышение достигает 0,2°С. Такая температура указывает на то, что функция желтого тела является недостаточной.
- Повышение температуры на 0,1°С наблюдается перед началом менструации. Это явление характерно для месячного цикла из двух фаз, а также при значительном недостатке лютеина.
- Данный тип температуры отличается монотонностью. Он имеет гипотермический характер, наблюдается при ановуляторном цикле. Такая температура свойственна для женщин, страдающих от нарушений месячного цикла.
- Базальная температура имеет серьезные скачки. Данный тип наблюдается при недостатке эстрогенов или зависит от случайных факторов.
За пределами нормы может быть базальная температура при кисте яичника, поэтому при значительных отклонениях стоит обратиться к гинекологу.
: Определяем наступление овуляции
Источник: http://ProYaichniki.ru/zdorove/testy-funktsionalnoj-diagnostiki-yaichnikov.html
Базальная температура, метод цервикальной слизи — тесты функциональной диагностики в гинекологии

Для более точной диагностики многих гинекологических заболеваний необходимо иметь ясное представление также и о функциональном состоянии репродуктивной системы. К клиническим тестам, характеризующим функциональное состояние яичников, можно отнести следующие показатели:
- степень соответствия развития органов репродуктивной системы и вторичных половых признаков возрасту пациентки;
- особенности анатомического строения и степень развития половых органов (особенно внутренних), а также вторичных половых признаков и молочных желёз;
- признаки инфантилизма;
- характер менструаций;
- бесплодие при отсутствии причин морфологического характера и причин со стороны мужа;
- гирсутизм (оволосение на нехарактерных для женщины местах: животе, груди, лице);
- вирилизм (явно выраженные мужские признаки).
Многие годы в гинекологической практике широко используют так называемые тесты функциональной диагностики для определения функционального состояния репродуктивной системы. Ценность этих простейших и легко выполнимых в любых условиях методов исследования сохранилась до настоящего времени, несмотря на большой прогресс наших методических возможностей.
Метод цервикальной слизи и симптом зрачка
Слизистые выделения шейки матки качественно и количественно изменяются. Ритм изменений соответствует менструальному циклу. При 28дневном цикле в первые 8 дней слизи в канале шейки матки нет.
Слизь начинает выделяться к 8–9 дню, её количество увеличивается к 9–14 дню цикла под действием эстрогенов, диаметр наружного зева шейки матки расширяется до 1/4–1/3 см, округляется, становится чёрным, блестящим и при освещении обнажённой шейки матки с помощью влагалищных зеркал напоминает зрачок («положительный симптом зрачка»).
В последующие дни цикла количество слизи в канале шейки матки снова уменьшается, а с 18–19 дня слизь исчезает, шейка становится сухой («отрицательный симптом зрачка»).
При персистенции фолликула (однофазный ановуляторный цикл) симптом зрачка ярко выражен в течение всего цикла, вплоть до менструации, что указывает на постоянное выделение эстрогенов и отсутствие фазы жёлтого тела. При аменорее симптом зрачка слабо выражен или отсутствует в зависимости от степени гипофункции яичников.
Симптом зрачка оценивают следующим образом: отрицательный (), слабоположительный (+), положительный (++), резко положительный (+++).
Таким образом, симптом зрачка отражает продукцию эстрогенов яичниками и сильнее всего выражен в период овуляции (+++).
Отсутствие симптома зрачка свидетельствует о слабом эстрогенном воздействии, а длительно резко выраженный симптом — о гиперэстрогении (табл. 5-3).
Таблица 5-3. Показатели тестов функциональной диагностики в течение овуляторного менструального цикла у женщин репродуктивного возрастаТест функциональной диагностики
Дни менструального цикла
Весьма простым и информативным методом определения эстрогенной насыщенности организма считают определение симптома натяжения слизи. Для этого корнцангом берут слизь шеечного канала и путём разведения браншей определяют её эластичность (растяжимость). Натяжение слизи более 6–8 см свидетельствует о достаточной эстрогенной насыщенности.
Базальная температура
Во время менструального цикла происходят волнообразные колебания базальной температуры. т.е. внутренней температуры тела, измеренной в естественных отверстиях (во рту, прямой кишке, влагалище и т.п.) при определённых, непременно одинаковых условиях.
В гинекологии для определения базальной температуры тела наиболее широко используют изменение утренней ректальной температуры. Изучение этой температурной кривой считают одним из методов функциональной диагностики и называют температурным тестом.
При сравнении ректальной температуры с аксиллярной выяснено, что ректальная температура на несколько десятых градуса выше аксиллярной, а после овуляции эта разница составляет 1–1,5 °С.
При изучении кривой утренней ректальной температуры обнаружено, что нормальный менструальный цикл имеет две хорошо различимые термические фазы: фаза относительной гипотермии (ниже 37 °С), которая соответствует первой половине менструального цикла, и фаза относительной гипертермии (37,2–37,6 °С), которая соответствует второй половине менструального цикла (см. табл. 5-3).
При тщательном изучении кривых ректальной температуры у здоровых женщин установлена следующая закономерность. В первой половине менструального цикла, до 11–12 дня, ректальная температура ниже 37 °С.
Эта гипотермическая фаза соответствует фолликулярной фазе в яичнике и характеризуется насыщенностью эстрогенами. В середине цикла, на 12– 14й день, отмечают однодневное, ещё более заметное снижение базальной температуры тела.
Самая низкая внутренняя температура тела соответствует максимальной насыщенности организма эстрогенами, её отмечают за день до овуляции.
На следующий день (примерно с 14 дня менструального цикла) начинается вторая термическая фаза гипертермия, при которой ректальная температура повышается не менее чем на 0,4–0,8 °С (37,2–37,6 °С).Такая базальная температура тела удерживается с 14 до 25–26 дня менструального цикла и соответствует фазе жёлтого тела, т.е. указывает на насыщенность прогестероном.
За 1–2 дня до менструации базальная температура тела опять снижается до 37 °С и ниже, что происходит изза наступающей в конце менструального цикла гормональной недостаточности.
Температурные циклические изменения зависят от жизнедеятельности организма, питания и других условий жизни, но в основе лежат гормональные колебания: при насыщенности эстрогенами базальная температура снижена, причём максимальное снижение соответствует максимальной насыщенности организма эстрогенами, что наблюдают в конце фолликулярной фазы перед самой овуляцией; при насыщенности прогестероном базальная температура повышена.
Зависимость базальной температуры тела от уровня эстрогенов и гормона жёлтого тела подтверждена экспериментально. Доказано, что инъекции прогестерона вызывают слабый гипертермический эффект, а препараты натуральных эстрогенов обладают гипотермическим действием. Существует несколько типов кривых ректальной температуры, имеющих диагностическое значение.
https://www.youtube.com/watch?v=ukS70mmK1SE
Первый тип (нормальный двухфазный менструальный цикл).
Гипотермическая фаза после овуляции (примерно с 14 дня менструального цикла) заканчивается гипертермической фазой, причём температура повышается не менее чем на 0,4– 0,8 °С.
Двухфазная кривая базальной температуры указывает на правильное чередование фолликулярной и прогестероновой фаз и подтверждает, что менструальный цикл овуляторный, а кровотечение менструация.
Второй тип (недостаточность прогестерона). Температурная кривая двухфазная, но температура в гипертермическую фазу повышается незначительно: на 0,2–0,3 °С.
Третий тип (недостаточная насыщенность эстрогенами и недостаточность прогестерона ). Наблюдают длительную гипотермическую фазу, гипертермическая фаза начинается лишь за несколько дней до менструации, базальная температура тела повышается на 0,2–0,5 °С.Четвертый тип (ановуляторный менструальный цикл ). Характерна однофазность температурной кривой, когда в течение всего менструального цикла температуpa не превышает 37 °С, гипертepмическая фаза отсутствует.
Пятый тип (нормальная беременность ). Ввиду продолжающегося действия на организм гормона жёлтого тела в начале следующего менструального цикла вместо понижения температуры (вместо гипотермической фазы) наблюдают как бы продолжение гипертермии предыдущего менструального цикла.
Шестой тип (угрожающий аборт ). Признаки угрожающего аборта по температурной кривой выявляют на основании снижения базальной температуры тела после длительной гипертермической фазы.
Если снижение температуры прогрессирует, прогноз угрожающего аборта неблагоприятный.
Если после непродолжительного снижения (1–2 дня) базальная температура тела снова соответствует прогестероновой гипертермической фазе, прогноз угрожающего аборта благоприятный.
Кроме этого, по температурной кривой можно установить день овуляции. это следующий день после дня максимального снижения температуры в конце гипотермической фазы.
Нечётко выраженное максимальное снижение температуры наблюдают в пограничный день между гипотермической и гипертермической фазами температурной кривой.
Измерение ректальной температуры необходимо проводить в одинаковых условиях: утром, сразу после сна (6часового), до подъёма с постели, до приёма пищи, воды, курения и т.п. При измерении базальной температуры тела следует соблюдать полный покой.Рекомендуют использовать всегда один и тот же термометр. Измерения проводят в течение 5 мин. Ректальную температуру надо измерять ежедневно и отмечать в специальной карточке в виде кривой. Ежедневное измерение следует проводить подряд не менее трёх менструальных циклов.
При наличии любых причин негормонального характера, которые могут повлиять на температуру тела (ангина, грипп, удаление зуба и т.п.), необходимо отметить предполагаемую причину гипертермии. Температурный тест считают простым, легко выполнимым и достаточно ценным методом функциональной диагностики, поэтому его следует широко применять в гинекологической практике.
Таким образом, с помощью функциональных методов диагностики можно достаточно точно судить о продукции яичниками эстрогенов.
Рекомендуем к прочтению: http://www.medsecret.net
Источник: http://mymylife.ru/zdorove/narodnaya-meditsina/8444-bazalnaya-temperatura-metod-tservikalnoj-slizi-testy-funktsionalnoj-diagnostiki-v-ginekologii
Тесты функциональной диагностики в гинекологической практике

Тесты функциональной диагностики – это несколько простых методов, которые используются в гинекологии для определения функционального состояния репродуктивной системы женщины. Овуляция – это период менструального цикла, когда созревший фолликул выходит из яичника. Без овуляции наступление беременности является невозможным.
У многих женщин, столкнувшихся с проблемой бесплодия, цикл может быть регулярным, своевременным и внешне совершенно ничем не отличающийся от нормального менструального цикла. Но в то же время, овуляция у них не наступает, то есть цикл является ановуляторным.
В современной гинекологической практике тесты функциональной диагностики используются именно с целью выяснить – наступает ли у женщины овуляция?
Симптом «зрачка» — способ контроля секреции эстрогенов
Симптом «зрачка» — простой метод функциональной диагностики, позволяющей судить о продукции яичниками гормонов эстрогенов. Выполняется исследование посредством гинекологического осмотра внутренних половых органов в зеркалах.
При нормальном двухфазном менструальном цикле, начиная с 5-го дня фолликулиновой фазы, секреция эстрогена повышается. С этого же момента наружное отверстие цервикального канала шейки матки начинает расширяться.
Максимальное расширение наступает в момент овуляции, на что влияет пиковая концентрация эстрогенов. После овуляции секреция эстрогенов снижается, и отверстие цервикального канала закрывается.
Визуально во время гинекологического осмотра в зеркалах открытый цервикальный канал напоминает человеческий «зрачок». По степени расширения наружного зева цервикального канала можно примерно судить о том, в какой фазе менструального цикла находится женщина.
Симптом растяжения шеечной слизи говорит о наступлении овуляции
Под влиянием эстрогенов в цервикальном канале шейки матки продуцируется шеечная слизь – специфическое вещество, состоящие в основном из гликопротеинов, густой, вязкой консистенции. Шеечная слизь образует своеобразную пробку в шейке матки, препятствуя, таким образом, проникновению инфекционных агентов из влагалища в полость матки.
Чем выше концентрация эстрогенов в организме женщины – тем более густой и вязкой будет шеечная слизь. Симптом растяжения шеечной слизи заключается в том, что во время овуляции, в связи с высокой концентрацией эстрогенов, слизь будет максимально густой, и при попытке растянуть нить такой слизи между браншами пинцета, нить слизи не будет разрываться.
Длина растяжения такой нити в момент овуляции может достигать 15 см.
Симптом папоротника — рисунок, подтверждающий овуляцию
Еще один метод функциональной диагностики, связанный с шеечной слизью. При нахождении мазка шеечной слизи на воздухе, она имеет свойство кристаллизироваться, образуя на предметном стеклышке определенный рисунок, похожий на лист папоротника.
Интенсивность кристаллизации напрямую зависит от концентрации эстрогенов. После высушивания мазка слизи, предметное стеклышко рассматривают под микроскопом.
Если слизь визуализируются в виде отдельных стеблей папоротника – секреция эстрогенов в организме минимальная, то есть женщина находится в ранней фолликулиновой фазе менструального цикла. Насыщенный рисунок листа папоротника говорит об умеренной секреции эстрогенов и средней фолликулиновой фазе.В момент овуляции кристаллизация будет максимальной, под микроскопом можно увидеть толстые стебли папоротника и четкие листочки, отходящие от них под прямым углом. Отсутствие рисунка, в свою очередь, будет говорить об эстрогенной недостаточности организма.
Кариопикнотический индекс – информативный метод функциональной диагностики
Кариопикнотический индекс (КПИ) – это соотношение ороговевающих и промежуточных клеток влагалищного эпителия. Кариопикноз — процесс созревания клеток эпителия, во время которого клеточное ядро уменьшается в своих размерах, и сама клетка как-бы сморщивается.
Этот процесс происходит также под эстрогенным влиянием, а клетки, подвергшиеся процессу кариопикноза, называются пикнотическими. При исследовании под микроскопом мазка, взятого из заднего свода влагалища, подсчитывается соотношение пикнотических клеток к тем клеткам, которые не подверглись процессу кариопикноза.
В первую фазу менструального цикла КПИ составляет 25-30%, на момент овуляции соотношение достигает 60-80 %, и в лютеиновую фазу КПИ снова снижается до 25-30 %.
Измерение базальной температуры поможет определить овуляцию
Измерение базальной температуры является максимально простым и доступным методом функциональной диагностики, позволяющим определить наступление овуляции. Ежедневное измерение базальной температуры на протяжении нескольких месяцев должно рекомендоваться всем женщинам, обращающимся к гинекологу с жалобами на бесплодие.
В фолликулиновую фазу базальная температура находится в пределах 36,3° С-36,8° С. В день овуляции базальная температура резко поднимается выше 37 °С, и до конца лютеиновой фазы находится в пределах 37 °С- 38°С. Эти изменения изображаются в виде температурной кривой, с помощью которой легко можно определить, является ли менструальный цикл женщины овуляторным.
При ановуляции температурная кривая остается монофазной, без резких скачков температуры.
Тесты функциональной диагностики необходимо оценивать в совокупности
Методы функциональной диагностики являются простым и универсальным способом определения состояния женской репродуктивной системы.
Но необходимо помнить о том, что оценивать их необходимо в совокупности и на протяжении нескольких циклов – тогда можно будет получить максимально достоверную информацию о менструальном цикле, секреции эстрогенов и наступлении овуляции.
Наиболее точным методом оценки функции яичников является гистологическое исследование соскоба эндометрия, которое с точностью до 90 % указывает на то, происходит ли в организме женщины овуляция.
Поделитесь:
Источник: https://estet-portal.com/doctor/statyi/testy-funktsionalnoj-diagnostiki-v-ginekologicheskoj-praktike
Тесты функциональной диагностики

Гинекология – это на 80% эндокринология. Поэтому все что связано с изучением функции репродуктивной системы, будет основано на изучении гормонального статуса пациента или тех изменений, которые эти гормоны вызывают в организме женщины.
Количество гормонов изучается в плазме крови, моче. Кровь берут утром натощак, а для определения гормонов в моче собирают суточную порцию мочи для расчета среднесуточной выработки гормона.
Правила сбора мочи
Из рациона питания, по меньшей мере, за 3 суток до начала исследования нужно исключить продукты и лекарственные препараты, являющиеся источниками пигментов мочи.В гинекологии существую так называемые тесты функциональной диагностики – это целый ряд исследований, которые помогают оценить функцию яичников.
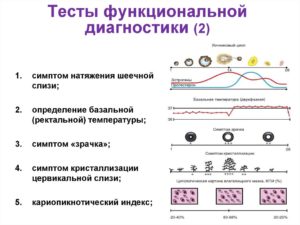
К тестам функциональной диагностики относятся:
- кольпоцитологическое исследование,
- изучение свойств цервикальной слизи (симптом папоротника, симптом натяжения шеечной слизи, симптом зрачка),
- определение базальной температуры,
- гистологическое исследование соскоба эндометрия.
Все методы основаны на влиянии женских гормонов – эстрогенов и прогестерона.
С помощью этих методов определяется насыщенность организма эстрогенами (кольпоцитология, изучение свойств цервикальной слизи) и наличие овуляции (базальная температура, изучение соскоба эндометрия)
Эти методы просты и могут применяться в динамике на протяжении нескольких циклов. Они позволяют судить о количестве эстрогенов, о произошедшей овуляции и наличии или отсутствии функции желтого тела.
Гистологическое исследование соскоба эндометрия
Очень часто врачи предлагают пройти женщине обследование с использованием гистероскопии и диагностического выскабливания, чтобы уточнить диагноз. Женщины обычно пугаются, бывает что и не соглашаются с предложенным обследованием. но если выяснять причины нарушений менструальной функции, бесплодия, аменореи, то такое обследование необходимо.
Для чего надо проводить изучение соскоба эндометрия?
Соскоб эндометрия целесообразно производить в конце фазы секреции между 21 и 24 днем; при аменореи исследование выполняют в любое время.
Указанный метод дает четкие показатели при нарушении лютеиновой фазы менструального цикла, при гиперпластических процессах эндометрия.
Кольпоцитология
Кольпоцитологический метод основан на изучении циклических изменений в многослойном плоском эпителии слизистой оболочки влагалища. Мазок с передней или боковой стенки верхней трети влагалища, окрашивается специальными красителями.
При микроскопии мазка изучается соотношение поверхностных и промежуточных клеток многослойного плоского эпителия. Об эстрогенной насыщенности организма судят по количеству поверхностных клеток в мазке.
Максимальное количество поверхностных клеток встречается в мазке здоровой женщины в фазу овуляции. Если на протяжении всего менструального цикла сохраняется повышенное количество поверхностных клеток при кольпоцитологии, то говорят об избыточном количестве эстрогенов в организме женщины или о гиперэстрогении.
И наоборот, при сниженном количестве поверхностных клеток, при появлении в мазке клеток из нижних слоев эпителия влагалища, говорят о недостаточной функции яичников или гипоэстрогении.
При явлениях кольпита, а так же у детей для кольпоцитологичекого метода используются соскобы с внутренней поверхности щеки, т. к. слизистая ротовой полости покрыта многослойным плоским эпителием, в котором происходят такие же изменения, как в эпителии влагалища.
Гинекологическое исследование
Гинекологическое исследование (наружное, внутреннее) позволяет получить дополнительную информацию о гормональных изменениях в организме женщины.
Скудное лобковое оволосение, узкое влагалище, гипоплазия матки свидетельствуют о недостаточной функции яичников или половом инфантилизме. Гипертрофия клитора, гирсутизм, лобковое оволосение по мужскому типу свидетельствуют о гиперандрогении надпочечникового или яичникового происхождения.
С целью уточнения уровня поражения и дифференциальной диагностики нарушений в репродуктивной системе используют гормональные диагностические пробы: с прогестероном, эстрогенами, преднизолоном.
Гормональные пробы
Проба с прогестероном проводят с целью установления степени дефицита эстрогенов и прогестерона при заболеваниях репродуктивной системы, сопровождающихся аменореей.
Внутримышечно вводят 1 мл 1% (10мг) масляного раствора прогестерона в течение 6-8 дней. Появление менструальноподобной реакции через 2-4 дня после отмены прогестерона указывает на умеренный дефицит эстрогенов и значительный – гестагенов.
Отсутствие менструальноподобной реакции (отрицательная проба) может указывать на глубокую недостаточность эстрогенов или органические изменения в эндометрии: внутриматичные синехии, туберкулезный эндометрит, атрези цервикального канала и т.д.).
Проба с эстрогенами и прогестероном проводится с целью исключения маточной аменореи. Если через 3-5 дней после циклического введения эстрогенов и прогестерона (микрофоллин 0,05 мг 1 раз в день в течение 15 дней, затем прегнин по 0,01 мг 3 раза в день под язык в течение 7 дней) появляется менструация, то маточная форма аменореи исключается.
Проба с десксаметазоном (преднизолоном) применяется для установления источника андрогении. Проба основана на способности дескаметазона подавлять выделение адренокортикотропного (АКТГ) гомона гипофизом, вследствие чего тормозится образование и выделение андрогенов надпочечниками.
До пробы определяют содержание в моче суммарных 17-КС, затем в течение 2 дней больная принимает дексаметазон по 0,5 мг каждые 6 часов или преднизолон по 5мг 4 раза вдень в течение 5 дней.
После окончания приема вновь определяют содержание 17-КС в суточной моче. При положительной пробе экскреция с мочой 17-КС снижается более чем на 50%.
Снижение после пробы менее чем на 30-25% указывает на яичниковое происхождение андрогенов.
Отрицательный результат пробы указывает на наличие вирилизующей опухоли надпочечников, поскольку секреция андрогенов в такой опухоли имеет автономный характер и не снижается при блокаде АКТГ гипофиза.
Загрузка…
Источник: https://doktorsemenova.ru/zhenskaya-polovaya-sistema/testyi-funktsionalnoy-diagnostiki