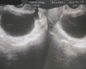
Количество фолликулов в яичниках норма по дням цикла
Содержание
Что такое фолликулы в яичниках: норма, количество и функции структурного элемента

Механизм работы репродуктивной системы женщины состоит из регулярно повторяющихся процессов. Благодаря им возможен процесс оплодотворения и деторождения. Развитие яйцеклетки, которая после осеменения начнет делиться, происходит в капсуле, защищающей ее от повреждения – фолликуле.
Фолликул – структурный элемент яичника, состоящий из яйцеклетки и 2 слоев соединительной ткани. От количества и степени зрелости фолликулов зависит, сможет ли женщина забеременеть. В течение цикла и в разном возрасте норма фолликулов меняется.
Если происходят отклонения от нормальных показателей, то это чревато развитием бесплодия или образованием кисты.
Чтобы определить шансы женщины забеременеть, необходимо исследовать фолликулы и убедиться, что они созревают нормально и в необходимом количестве.
Роль и функции фолликулов
Каждая женщина имеет определенное количество яйцеклеток, заложенных еще в эмбриональный период. Когда девочка рождается, фолликулы в яичниках прекращают формироваться.
Сколько фолликулов должно быть в яичниках? Количество может достигать 500 тысяч и больше, в течение всего репродуктивного возраста полностью успевают созревать около 300-500 штук. Все другие фолликулы гибнут.
В возрасте 18-36 лет каждый месяц постепенно созревает около 10 элементов. К моменту овуляции остается 1 фолликул, который выпускает яйцеклетку, готовую к оплодотворению.
Главные функции фолликула:
- защищать яйцеклетку от разрушения;
- стимулирование синтеза эстрогенов.
Фолликулостимулирующий гормон в начальной фазе цикла стимулирует рост нескольких фолликулов. Созревание капсулы с яйцеклеткой завершается к середине цикла. Стенки фолликула растягиваются под действием увеличения объема жидкости, заполненной солями, белками и другими веществами, необходимыми для развития яйцеклетки.
Когда наступает овуляция, капсула разрывается, яйцеклетка выходит в маточную трубу. Там она может оплодотворяться сперматозоидом. До конца созревание происходит только у одного фолликула за цикл. Другие же принимают активное участие в синтезе эстрогенов.
Как и чем лечить поджелудочную железу в период обострения? Прочтите полезную информацию.О причинах повышенного прогестерона при беременности и об особенностях коррекции отклонения узнайте из этой статьи.
Виды структурных элементов
В яичниках функционирует несколько видов фолликулов:
- доминантный;
- персистентный;
- антральный.
Доминантный фолликул – самый важный. Он единственный достигает зрелости и лопается во время овуляции. Как правило, он бывает в одном экземпляре. Встречаются случаи, когда доминантные фолликулы развиваются с 2 сторон. Тогда у женщины есть вероятность рождения двойни.
Персистентный фолликул в яичнике свидетельствует о том, что произошел сбой в развитии доминанта. Происходит блокирование выхода яйцеклетки из капсулы. С течением времени это может привести к появлению кисты яичника. Если развился персистентный фолликул, то овуляция не происходит (ановуляторный цикл), женщина не может забеременеть.
Антральными называют несколько фолликулов, которые под действием ФСГ начали формироваться в начале каждого цикла. Один из них становится доминантом, а другие гибнут. От количества антральных фолликулов зависит шанс женщины забеременеть. Если их совсем нет, то говорят о наступлении климакса или бесплодии.
Нормальное количество
Нормальное количество элементов высчитывают, исходя из фазы менструального цикла. В начале каждого из них ФСГ начинает процесс стимулирования роста фолликулов. Его называют фолликулогенезом.
В 1-4 день цикла (за отсчет берется цикл 28 дней) антральные фолликулы растут до 4 мм в среднем. 5-7 день – скорость их роста составляет 1 мм/сутки. К 8 дню выделяется доминант. Он растет по 2 мм в сутки. У других фолликулов начинается регресс, который заканчивается гибелью. К моменту овуляции доминант увеличивается до 24 мм.
Что касается количества фолликулов, то у женщин репродуктивного возраста до 6-7 дня визуализируют 6-10 штук. Потом остается только доминантный. Чтобы иметь возможность забеременеть, нужно иметь хотя бы один качественный доминант, готовый к овуляции и освобождению яйцеклетки.
Причины и симптомы отклонений
Яичники должны иметь 6-10 фолликулов за цикл. Если их становится больше или меньше, речь идет об отклонениях. Если количество элементов больше 10, то яичники называют «мультифолликулярными». Выявить это можно с помощью УЗИ.
Такое явление не всегда относится к патологическим. Мультифолликулярные яичники встречаются у женщин, переживших сильный стресс, переутомление. В таких ситуациях лечение не требуется, нужно только устранить провоцирующий фактор.
Причинами повышенного количества фолликулов могут быть:
На заметку! Если обнаружено сниженное количество фолликулов относительно нормы, то возможной причиной могло стать снижение уровня гормонов. Если фолликулов меньше 4, то шансы женщины забеременеть существенно снижены.
Нарушения развития доминанта
При развитии главного фолликула могут происходить разные нарушения:
- фолликул не созревает;
- созревает, но не лопает;
- возникает несколько доминантов в 1 яичнике.
Если не происходит созревания доминанта, женщина может быть бесплодной. Причинами проблемы бывают:
Фолликул может созревать до конца цикла, но в момент овуляции не лопать. В этом случае яйцеклетка не может выйти наружу и оплодотвориться. Отклонение носит название персистирующий гормон. Если доминант остался целым, то спустя неделю начинаются месячные. Какая причина вызвала такое отклонение, может сказать только специалист, проведя УЗИ и оценив работу фолликулярного аппарата.
В некоторых случаях во время лечения бесплодия у женщины с помощью гормонов, их количество существенно вырастает, вместо 1 в яичнике может созревать 2 фолликула.
Те элементы, которые должны были регрессировать, под действием лекарств начинают расти. Бывают случаи одновременного или с небольшим перерывом оплодотворения 2 яйцеклеток.
При половых контактах с разными партнерами за короткий промежуток времени дети в рожденной двойне могут иметь разных отцов.
Как поднять уровень тестостерона у мужчины и какова норма показателей в зависимости от возраста? У нас есть ответ!
О симптомах ложной гинекомастии у мужчин и об особенностях терапии заболевания написано на этой странице.
Перейдите по ссылке http://vse-o-gormonah.com/vnutrennaja-sekretsija/shhitovidnaya/hronicheskij-tireoidit.html и узнайте о методах лечения подострого хронического тиреоидита щитовидной железы.
Способы коррекции отклонений
Чтобы восстановить менструальный цикл и вылечить бесплодие, при отклонениях в развитии фолликулов чаще требуется лечение.
Стимуляция овуляции
Разрешается проводить у женщин детородного возраста. Если овариальный запас полностью истощен, то стимулировать овуляцию противопоказано.
Назначается Кломифен по четкой схеме приема. В начале цикла происходит стимулирование синтеза эстрадиола, фолликул растет. Потом прием препарата резко прекращается, происходит выброс лютеинизирующего гормона, капсула фолликула лопается.
Для предупреждения формирования кист делают инъекции Гонакора или Прегнина с ХГЧ. Они сдерживают развитие оболочки фолликула.
Снижение антральных фолликулов
Их повышение требует стабилизации гормонального баланса (регуляции синтеза ФСГ, пролактина, эстрогенов). Эффективными в данном случае являются комбинированные оральные контрацептивы. С учетом характера отклонений, врач может назначить препараты с гормонами, например Дюфастон (прогестерон), Эстрадиол, Анжелик (комбинированный препарат).
При невозможности зачатия из-за дефицита фолликулов, увеличить шансы на их созревание можно, стимулируя работу яичников. С этой целью проводят комплексную терапию с помощью витаминных комплексов, противовоспалительных средств, препаратов для стимуляции кровообращения.
От количества и созревания фолликулов зависит репродуктивное здоровье женщины. Если возникли отклонения от нормы, независимо от того, в какую сторону, нужно обязательно нормализовать фолликулярный аппарат. Важно восстанавливать свое здоровье под контролем врача, выполняя все его назначения.
Больше полезной информации о функциях фолликулов в яичниках можно узнать из нижеследующего ролика:
Источник: http://vse-o-gormonah.com/vnutrennaja-sekretsija/polovye/follikuly-v-yaichnikah.html
Размеры фолликулов по дням цикла. Каким должен быть размер фолликула в норме

Женский организм периодически перестраивается (естественные циклические изменения) вследствие воздействия гормонов, которые контролируют сложные механизмы, касающиеся его репродуктивной системы (совокупности органов, обеспечивающих процесс оплодотворения). Для наступления беременности должно соблюдаться обязательное условие – рост и нормальное развитие фолликулов яичника, выступающих своего рода «контейнерами» для уже оплодотворенных яйцеклеток.
Трактовка понятия «фолликул»
Это небольших размеров анатомическое образование, которое имеет вид железы или мешочка, наполненного внутриполостным секретом. Фолликулы яичников находятся в их корковом слое. Они – основные резервуары для постепенно созревающей яйцеклетки.
Первоначально фолликулы в количественном измерении достигают в обоих яичниках существенных значений (200 – 500 млн.), каждый из которых, в свою очередь, содержит по одной половой клетке. Однако за все время половой зрелости женщины (30-35 лет) достигают полного созревания лишь 400-500 экземпляров.
Внутренние процессы эволюции фолликулов
Они протекают в их мешочках и характеризуются размножением гранулезных либо зернистых клеток, которые заполняют всю полость.
Затем зернистые клетки вырабатывают жидкость, оттесняющую и раздвигающую их, направляя при этом в сторону периферических частей фолликула (процесс заполнения внутренней полости фолликулярной жидкостью).
Что же касается самого фолликула, он существенно увеличивается и в размере, и в объеме (до диаметра 15-50 мм). А по содержанию – это уже жидкость с солями, белками и иными веществами.Снаружи он покрывается соединительно-тканой оболочкой. И именно такое состояние фолликула считают зрелым, и называют его граафовым пузырьком (в честь голландского анатома и физиолога Ренье де Граафа, открывшего в 1672 г. данный структурный компонент яичника). Зрелый «пузырек» мешает созреванию своих коллег.
Какого размера должен быть фолликул?
С наступлением половой зрелости (14-15 лет) он полностью завершает свое развитие.
Нормальным считается, если в период фолликулярной фазы, когда начинается менструальный цикл, в обоих яичниках созревают несколько фолликулов, из которых лишь один достигает значительных размеров, ввиду чего он признается доминантным.
Остальные же экземпляры подвергаются атрезии (обратному развитию). Продуктом их жизнедеятельности которых является эстроген – женский половой гормон, влияющий на оплодотворение, рождение ребенка, а также содержание кальция и обмен веществ.
Доминантный фолликул, размеры которого в среднем увеличиваются на 2-3 мм каждый день, в момент овуляции достигает своего нормального диаметра (18-24 мм).
Генеративная функция в качестве приоритетной
С внутренней стороны зрелый фолликул выстлан многослойным эпителием, именно в нем (в утолщенном участке — яйценосном бугорке) находится зрелая, способная к оплодотворению яйцеклетка. Как уже упоминалось выше, нормальный размер фолликула – 18-24 мм. В самом начале менструального цикла наблюдается его выпячивание (напоминающее бугорок) на поверхности яичника.
Далее стенки фолликула существенно истончаются, что приводит к его разрыву. Так, на месте граафова пузырька появляется желтое тело – важная железа внутренней секреции.
Из-за ряда гормональных нарушений данный разрыв может отсутствовать, в связи с чем яйцеклетка не выходит из яичника и процесс овуляции не происходит. Именно этот момент может стать главной причиной бесплодия и дисфункциональных кровотечений матки.
Фолликулометрия: определение, возможности
Это ультразвуковое диагностическое исследование, посредством которого доступно отслеживание процесса развития и роста фолликулов. Чаще всего к нему прибегают женщины, страдающие бесплодием либо нарушением менструального цикла. Рассматриваемая манипуляция позволяет посредством ультразвука отследить динамику овуляции.
В начале менструального цикла становится возможным наблюдение за процессом роста эндометрия, а в более поздний период – за эволюцией фолликула. Так, можно определить точные размеры фолликулов по дням цикла.
Когда требуется фолликулометрия?
Данное диагностическое исследование позволяет:
- установить наступление овуляции с точностью до конкретных дней;
- определить размер фолликула перед овуляцией;
- проанализировать работоспособность фолликулярного аппарата;
- спланировать пол ребенка;
- установить целостность фаз цикла менструации;
- рассчитать оптимальный день для зачатия ребенка;
- следить за протеканием многоплодной беременности;
- диагностировать нарушение менструального цикла;
- оценить индивидуальный гормональный фон пациентки;
- контролировать ход протекания соответствующего лечения.
Значение показателей нормы и патологии развития фолликула
В самом начале его эволюции показатель в статусе «норма» — размер фолликула в диаметре 15 мм. Далее, как уже упоминалось ранее, он увеличивается в день на 2-3 мм.
Многих женщин интересует вопрос: «Какой размер фолликула при овуляции?» В норме считается – около 18-24 мм. Затем появляется желтое тело. При этом в крови обязательно повышен уровень прогестерона.
Единичное УЗИ лишено способности выстроить полноценную картину развития (созревания) фолликула, так как особенно важно проконтролировать каждый отдельный этап.
Основными патологиями, нарушающими созревание фолликулов, являются:
1. Атрезия — инволюция неовулировавшего фолликула. Если быть точным, после образования он развивается до определенного момента, а потом замирает и регрессирует, тем самым овуляция так и не наступает.
2. Персистенция – сохранность вируса, когда он еще функционально активен, в клетках культур ткани либо организма свыше срока, характерного для острой инфекции. В данном случае фолликул образуется и развивается, а разрыв его так и не происходит, в результате чего лютеинизирующий гормон не увеличивается. Данная форма анатомического образования сохраняется до самого конца цикла.
3. Фолликулярная киста – разновидность функционального образования, локализирующегося в ткани яичника. В этой ситуации неовулировавшийся фолликул так и не разрывается, он продолжает существовать, и в нем чаще всего накапливается жидкость, а впоследствии образуется киста размером свыше 25 мм.
4. Лютеинизация — формирование желтого тела, которое иногда образуется без разрыва фолликула, впоследствии также развивающегося. Данная ситуация возможна, если имело место ранее повышение значения ЛГ либо повреждение структуры яичника.
Размеры фолликулов по дням цикла
С самых первых дней очередного цикла с помощью УЗИ можно заметить, что в яичниках имеется несколько антральных рассматриваемых анатомических образований, которые впоследствии будут расти.
Их увеличение обусловлено влиянием специальных гормонов, главенствующими среди которых выступают фолликулостимулирующий гормон (ФГС) и эстрадиол.
При условии, если их уровень соответствует установленной норме содержания данных веществ в крови, у женщины чаще всего присутствует стабильная овуляция, а ановуляторные циклы наблюдаются не более двух раз за год.
Антральные фолликулы в яичниках, размер которых незначителен, должны присутствовать, согласно показаниям нормы, в обеих половых железах в количестве, не превышающем девяти штук. Как правило, в диаметре они не более 8-9 мм.Впоследствии именно антральные фолликулы под воздействием соответствующих гормонов дадут начало такому важнейшему анатомическому образованию, как доминантный фолликул, размеры которого в диаметре превышают их в 2,5 раза.
В среднем менструальный цикл равен 30 дням. Где-то к десятому дню из всей совокупности антральных фолликулов очерчивается доминантный.
Часто у пациенток возникает вопрос: «Какого размера должен быть фолликул на данном этапе?» На первом сеансе фолликулометрии он по размеру практически не отличается от остальных (12-13 мм). Стоит напомнить, что данное диагностическое ультразвуковое исследование позволяет определить размеры фолликулов по дням цикла.
Также на первом приеме специалист сможет точно сказать, сколько доминантных фолликулов уже образовалось. Чаще всего он единственный (в правом либо левом яичнике).
Однако в случае, когда пациентка проходит курс специальной стимуляции овуляции, таких фолликулов может насчитываться несколько, результатом чего становится многоплодная беременность, разумеется, при условии созревания двух и более доминантных анатомических образований.
Второй сеанс проводится по истечении трех дней. В его ходе врач:
- подтверждает присутствие доминантного фолликула;
- определяет размер фолликула по циклам менструации;
- фиксирует (если данное имеет место) обратное развитие фолликула.
Специалист тщательно исследует оба яичника женщины. Если отслеживать размеры фолликулов по дням цикла, то на втором сеансе в диаметре он 17-18 мм. Это уже приблизительно 13 день.
На третьем сеансе (трансвагинальном УЗИ) можно увидеть, что размер фолликула перед овуляцией (пик его величины) принял значение, равное 22-25 мм.
Это свидетельствует о скором (в ближайшие несколько часов) его разрыве, в результате чего зрелая яйцеклетка перейдет в брюшную полость, а затем проникнет в фаллопиеву трубу.
Приблизительно сутки она восприимчива к оплодотворению, а впоследствии погибнет. Следует принять к сведению, что жизнеспособность яйцеклетки в разы меньше, чем у сперматозоидов.
Бывают и такие случаи, когда доминантный фолликул растет с иной скоростью, ввиду чего сеансов данного УЗИ может потребоваться более трех. Если у пациентки неоднократно фиксировалась его регрессия, то, как правило, врач назначает ей ежедневную фолликулометрию (с 9-10 дня цикла). Это позволит выявить начало регрессии, а затем установить причину этого явления.
Итак, стоит еще раз напомнить, что определить размер фолликула по циклам возможно во время проведения диагностического ультразвукового исследования – фолликулометрии. Оно позволит не только проконтролировать протекание созревания доминантного рассматриваемого анатомического образования, но и выявить причины отклонений, тормозящих данный репродуктивный процесс (если таковые имеются).
Показания и противопоказания к стимуляции
Индукция проводится в двух случаях:
- ановуляторного бесплодия;
- бесплодия неясного генеза.
Основными противопоказаниями для данной процедуры выступают:
- нарушения проходимости маточных труб;
- невозможность проведения полноценной диагностики посредством УЗИ;
- мужское бесплодие;
- истощение существующего фолликулярного резерва.
Стимуляция овуляции не осуществляется при длительном лечении проблемы бесплодия (более двух лет).
Схемы проведения процедуры
Они выражены двумя протоколами:
- повышающих минимальных доз;
- понижающих высоких доз.
В первом случае при данной манипуляции сначала вводится препарат «Кломифен» (нестероидный синтетический эстроген), который блокирует рецепторы эстрадиола.
Затем препарат отменяют, и тем самым запускают механизм обратной взаимосвязи: повышение синтеза гонадотропных релизинг-гормонов и активный выброс лютеинизирующих и фолликулостимулирующих гормонов.
В конечном результате это должно привести к созреванию фолликулов. Так, можно говорить, что средство «Кломифен» — индикатор овуляции.
В ходе данной манипуляции касаемо индукции овуляции происходит созревание только одного фолликула, то есть практически исключатся вероятность как многоплодной беременности, так и сопутствующих осложнений (к примеру, синдром гиперстимуляции яичников).
После того момента, как размер фолликулов при стимуляции по первой схеме достигнет в диаметре 18 мм (при толщине эндометрия в 8 мм), производится введение триггеров (препаратов, имитирующих выброс ЛГ). Затем, после введения ХГЧ, овуляция наступает приблизительно через двое суток.
Вторая схема проведения манипуляции применима преимущественно к женщинам, у которых низкий овариальный резерв и малая вероятность эффекта от небольших доз ФСГ.
Обязательные показания к данной манипуляции:
- женский возраст более 35 лет;
- значение ФСГ свыше 12МЕ/л (на 2-3 день цикла);
- объем яичников до 8 куб. см;
- вторичная аменорея и олигоменорея;
- наличие операций на яичниках, химио- либо радиотерапия.
Видимый результат должен проявиться к шестым суткам. Существенный побочный эффект, влияющий на яичники, при данном методе индукции овуляции – риск появления синдрома их гиперстимуляции. В случае, когда при очередном УЗИ будут выявлены фолликулы в яичниках, размер которых в диаметре превысит 10 мм, врач расценивает это как сигнал к проведению профилактических процедур данного синдрома.
Контрольное ультразвуковое исследование
Оно необходимо для подтверждения овуляции посредством трансвагинального УЗИ. Это так же важно, как и сам мониторинг.
Ранее уже упоминалось, какой размер фолликула перед овуляцией (18-24 мм в диаметре), однако даже при достижении необходимого размера капсула может не прорваться, и созревшая яйцеклетка не выйдет в брюшную полость. Контрольное УЗИ проводят через 2-3 дня после предположительного момента овуляции.
На данном сеансе врач проверит состояние яичников на наличие признаков состоявшейся овуляции:
- доминантный фолликул отсутствует;
- присутствует желтое тело;
- наблюдается немного жидкости в пространстве позади матки.
Важно отметить, что если специалист проведет контрольное УЗИ в более поздний период, он уже не обнаружит ни жидкость, ни желтое тело.
Напоследок будет нелишне еще раз ответить на вопрос: «Какой размер фолликула при овуляции?» Данное доминантное анатомическое образование в момент овуляции созревает до размеров, равных приблизительно 18 – 24 мм в диаметре. Стоит запомнить, что размеры эндометрия и фолликулов меняются в зависимости от дня менструального цикла.
Источник: http://fb.ru/article/162214/razmeryi-follikulov-po-dnyam-tsikla-kakim-doljen-byit-razmer-follikula-v-norme
Размеры фолликула по дням цикла: в норме и при отклонении
Фолликул — это компонент яичника, который окружен соединительными тканями и состоит из яйцеклетки. Фолликул содержит ядро ооцита — «зародышевый пузырек». Ооцит находится внутри гликопротеинового слоя, окруженного гранулёзными клетками. Сами гранулезные клетки окружены базальной мембраной, вокруг нее находятся клетки — тека.
Внутренние процессы эволюции фолликула
Примордиальный фолликул состоит из ооцит, клетки стромы, фолликулярной клетки. Сам фолликул практически незаметен, его размер составляет в среднем 50 мкм. Данный фолликул заложен до рождения. Образуется он благодаря зародышевым клеткам, их еще называют оогонии. Развитию примордиальных фолликул способствует период полового созревания.
Однослойный обычный фолликул состоит из базальной пластики, фолликулярной клетки, образующей прозрачная оболочку, а многослойный первичный фолликул — из прозрачной оболочки, внутренней клетки, гранулезных клеток. В период полового созревания начинает вырабатываться фолликулостимулирующий гормон (ФСГ). Ооцит растет и его окружают нескольким слоем гранулезные клетки.
Полостной (антральный) фолликул состоит из полости, внутреннего слоя Теки, наружного слоя Теки, гранулезных клеток, полости, содержащей фолликулярную жидкость. Гранулезные клетки уже начинают выработку прогестинов.
Диаметр антрального фолликула составляет в среднем 500 мкм. Постепенное созревание фолликула с образованиями его слоев дает начало выработке женских половых гормонов, в числе которых эстроген, эстрадиол, андроген.Благодаря таким гормонам данный фолликул превращается во временный орган эндокринной системы.
Зрелый фолликул (граафов пузырек) состоит из наружного слоя теки, внутреннего слоя теки, полости, гранулезных клеток, лучистого венца, яйценосного бугорка. Теперь яйцеклетка расположена над яйценосным бугорком. В 100 раз увеличивается объем фолликулярной жидкости. Диаметр зрелого фолликула варьируется от 15 до 22 мм.
Однозначно ответить на данный вопрос нельзя, так как в течение менструального цикла показатели размеров фолликулов меняются. Фолликулы полностью формируются в среднем к пятнадцать годам. Размеры их определяют только с помощью ультрадиагности.
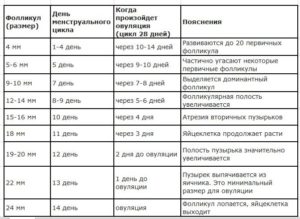
Наиболее точно разберем норму размеров фолликул по дням менструального цикла.
На первой фазе менструального цикла (1 — 7 день или начало месячных) фолликулы не должны превышать в своем диаметре 2 —7 мм.
Вторая фаза менструального цикла (8 — 10 день) характеризуется ростом фолликул, в основном их диаметр достигает 7 —11 мм, но один фолликул может расти быстрее (его принято называть доминантным). Его диаметр достигает 12 — 16 мм.
На 11 —15 день менструального цикла в норме доминантный фолликул должен увеличиваться каждый день на 2 — 3 мм, в пик овуляции он должен достигать размеров в диаметре 20 — 25 мм, после этого он лопается и выпускает яйцеклетку.
Тем временем другие фолликулы просто пропадают.
Так выглядит картина роста фолликул. Это повторяется ежемесячно до момента наступления беременности. Для более наглядного и понятного определения мы вам предоставляем таблицу, по которой вы сможете понять, нормально ли созревают ваши фолликулы.
| День мен.цикла | Норма размера фолликула |
| 4-5 | 4-6 |
| 6-7 | 6-8 |
| 8 | 7-9 |
| 9 | 10-12 |
| 10 | 12-14 |
| 11 | 15 |
| 12-13 | 16-19 |
| 14 | 20-22 |
| 15 | 22-25 |
Что такое доминантный фолликул
Доминантным фолликулом принято считать фолликул, который готов к успешной овуляции. При естественной овуляции он выделяется своим размером. Как мы говорили ранее, хотя все фолликулы начинают расти, но только один из них (в редких случаях — несколько) вырастает до размеров 22 — 25мм. Именно он считается доминантным.
Генеративная функция в качестве приоритетной. Давайте разберемся, что это.
Есть две составляющие функции яичников.
Генеративная функция отвечает за рост фолликул и созревание яйцеклетки, способной к оплодотворению. Гормональная функция отвечает за стероидогенез, который изменяет слизистую оболочку матки, помогает не отвергать плодное яйцо и регулирует гипоталамо-гипофизарную систему. Принято считать, что генеративная функция в приоритете, так при ее сбое вторая теряет свои способности.
При каком размере фолликул происходит овуляция?
Овуляция — это выход яйцеклетки из лопнувшего зрелого фолликула. При этом размер фолликула во время овуляции становится 15 — 22 мм (в диаметре). Чтобы убедиться, что к моменту наступления овуляции у вас есть полноценный фолликул, вам необходимо ультразвуковое исследование.
Менструальный цикл
Синдром пустого фолликула
В настоящее время описано два вида данного синдрома: истинный и ложный. Различает их уровень ХГЧ. Можно сказать, что благодаря технологии ЭКО, ученые рассмотрели под микроскопом явления, когда фолликул «пуст».
Согласно статистике, у женщин до 40 лет данный синдром встречается в 5 — 8% случаях. Чем женщина становится старше, тем выше количество пустых фолликул. И это становится уже не патологией, а нормой. К сожалению, точно и сразу поставить диагноз с данным синдром нельзя.
Для этого понадобится полностью исключить повреждение яичников (аномалию строения), отсутствие реакции яичников на стимуляцию, преждевременную овуляцию, гормональный сбой, дефекты (патологии) развития фолликул, преждевременное старение яичников.
Именно поэтому как такого диагноза «пустой фолликул» нет.Но ученые нашли причины, которые сопутствуют развитию синдрома. А именно: синдром Тернера, неверное время введения гормона ХГЧ, неправильная доза ХГЧ, неверно подобранный протокол ЭКО, неправильная техника забора и промывания материала. Как правило, грамотный репродуктолог, прежде чем поставит данный диагноз, тщательно соберет анамнез.
Синдром поликистозных яичников
Иначе его называют синдромом Штейна-Левенталя. Он характерен нарушением функции яичников, отсутствием (или измененной периодичностью) овуляции. Вследствие данного заболевания в организме женщины не созревают фолликулы.
Женщины с таким диагнозом страдают бесплодием, отсутствием менструации. Возможен вариант, когда менструация бывает редко — 1-3 раза в год. Также данное заболевание влияет на нарушение гипоталамо-гипофизарных функций.
А это, как мы писали ранее, одна из функций правильной работы яичников.
Лечение тут может протекать двумя методами. Это оперативный и медикаментозный (консервативный). Оперативный метод чаще подразумевает резекцию с удалением наиболее поврежденного участка ткани яичника.
Данный метод в 70% случая приводит к восстановлению регулярного менструального цикла.
Для консервативного метода лечения в основном используют гормональные препараты (Клостелбегит, Диана-35, Тамоксифен и др), которые тоже помогают отрегулировать менструальный процесс, что приводит к своевременной овуляции и желаемой беременности.
Фолликулометрия: определения, возможности
Под названием фолликулометрией принято понимать наблюдение за репродуктивной системой женщины во время менструального цикла. Данная диагноста позволяет распознать овуляцию (была или нет), определить точно день, наблюдать за динамикой созревания фолликул в течения менструального цикла.
Наблюдение за динамикой эндометрии. Для данной диагностике используют датчик и сканер (привычнее для нас называть это УЗИ). Данная процедура абсолютно идентична процедуре УЗИ органов малого таза.
Фолликулометрию назначают женщинам для определения овуляции, оценки фолликул, для определения дня цикла, для своевременной подготовки к оплодотворения, для определения того, нуждается ли женщина в стимуляции овуляции, для снижения (в некоторых случаях повышения) вероятности многоплодной беременности, определения причин отсутствия регулярного менструального цикла, выявления заболеваний органов малого таза (миом, кист), для контроля лечения.
Данная процедура не требует строгой подготовки. Рекомендуют только во время проведения данных исследований (обычно УЗИ делают не однократно) исключить из рациона продукты, которые повышают вздутию живота (газировку, капусту, черный хлеб). Исследование может проводится двумя способами: трансабдоминально и вагинально.
Значения показателей нормы и патологии развития фолликул
Нормы показатели как по дням, так и во время овуляции, мы описывали выше (см.выше). Давайте немного поговорим о патологии. Главной патологий считается отсутствие роста фолликула.
Причина может быть:
- в гормональном дисбалансе,
- поликистозе яичников,
- нарушении функций гипофиза,
- воспалительных процессах органов малого таза,
- ЗППП,
- новообразованиях,
- сильном стрессе (частых стрессах),
- раке молочной железы,
- анорексии,
- раннем климаксе.
Исходя из практики, медработники выделяют такую группу, как гормональные нарушения в организме женщины. Гормоны подавляют рост и созревание фолликул. Если у женщины очень маленькая масса тела (плюс еще имеются инфекции ЗППП), то организм сам распознает, что не сможет выносить ребенка, и рост фолликул останавливается.
После нормализации веса и лечения ЗППП организм начинает правильный рост фолликул, и тогда восстанавливается менструальный цикл. Во время стрессов организм выделяет гормоны, которые способствуют или выкидышу, или остановке роста фолликул.
После полного эмоционального восстановления организм сам начинает стабилизироваться.
Фолликулометрия (мотиторинг) — метод определения овуляции

Для успешного зачатия необходимо наличие зрелой яйцеклетки и сперматозоидов в фаллопиевых трубах женщины. Некоторые люди убеждены, что для наступления беременности пригоден абсолютно любой день, однако, на самом деле, оплодотворение невозможно без овуляции, происходящей всего один раз за весь менструальный цикл.
Появлению яйцеклетки предшествует определенный процесс – созревание фолликула, который находится в левом или правом яичнике женщины (или сразу в обоих).
Это происходит во время первой фазы менструального цикла, и для того, чтобы шансы на успешное зачатие повысились, проводится мониторинг созревания фолликула – фолликулометрия.
Как происходит процедура мониторинга
Наблюдение производится с помощью аппарата УЗИ и предполагает, что женщина посетит врача не один, а как минимум три раза в течение первой фазы и один раз во второй фазе цикла, спустя примерно 2-3 суток после овуляции, чтобы проконтролировать наступила она или нет. С помощью аппарата УЗИ врач сможет определить следующее:
- размеры яичников;
- наличие фолликулов в яичниках и их количество;
- наличие доминантного фолликула и его размеры;
- наличие отклонений в структуре и росте фолликулов;
- наличие желтого тела;
- наличие жидкости в позадиматочном пространстве.
Фолликулометрия, обычно, делается начиная с 9-10 дня менструального цикла, однако если когда-то у женщины наблюдались ранние овуляции, то ее целесообразно начать на несколько дней раньше. Эта процедура не требует подготовки, единственное, что должна сделать пациентка — опорожнить мочевой пузырь перед ее началом.
Исследование проводится трансвагинально особым датчиком, который предназначен для введения во влагалище. В норме он не должен причинять никаких болезненных ощущений. Часто специалист подкладывает под ягодицы пациентки небольшую подушечку, чтобы угол обзора для ультразвукового датчика был наиболее оптимальным.
Состояние фолликулов на начало менструального цикла
Уже с первых дней нового цикла, при проведении УЗИ, в яичниках можно заметить несколько антральных фолликулов, которые будут постепенно увеличиваться в размерах.
Расти и развиваться им помогают определенные гормоны, среди которых главную роль играют эстрадиол и фолликулостимулирующий гормон (если сокращенно, то ФСГ).
Если их уровень в крови не выходит за рамки нормы, то женщина, как правило, имеет стабильную овуляцию и не более 2 ановуляторных циклов за год.Антральные фолликулы малы, их диаметр не превышает 8-9 мм. В норме в каждом яичнике их должно быть не более 9 штук. Именно из них под воздействием гормонов впоследствии разовьется доминантный фолликул, который будет иметь диаметр, в 2,5 раза превышающий диаметр антральных.
Если фолликулометрия назначается первый раз, то нелишним будет посетить кабинет УЗИ уже в первые дни менструального цикла, чтобы убедиться в том, что яичники способны к производству хотя бы антральных фолликулов, ведь бывают ситуации, при которых овариальный резерв истощается раньше времени.
Наблюдение за ростом фолликула
В качестве примера для наблюдения возьмем менструальный цикл, равный 30 дням. Ближе к 10 дню цикла из общей массы антральных фолликулов выделяется доминантный. При первом сеансе УЗИ-фолликулометрии он будет чуть больше остальных по своему диаметру, который достигнет 12-13 мм.
Тогда же, при первом приеме, врач сможет определить количество доминантных фолликулов. В большинстве случаев он всего один – в правом или левом яичнике.
Однако если пациентка проходит курс стимуляции овуляции, то доминантных фолликулов может быть несколько – это нередко приводит к многоплодной беременности, если все они созревают.
Второй сеанс назначается через 3 дня. Врач повторно осматривает оба яичника женщины, подтверждает наличие доминантного фолликула и определяет его размеры, которые на 13 день цикла будут составлять 17-18 мм в диаметре. Однако в некоторых случаях, начавший было развиваться, доминантный фолликул может регрессировать, и врач на УЗИ отметит, что он более в яичнике не определяется.
На третьем трансвагинальном УЗИ будет видно, что фолликул достиг пика своей величины — 22-25 мм в диаметре.
Если гормональный фон женщины в норме, то это означает, что в ближайшие часы капсула фолликула прорвется, зрелая яйцеклетка выйдет в брюшную полость и попадет в фаллопиеву трубу.
Около суток она будет способна к оплодотворению, а затем погибнет – яйцеклетка остается жизнеспособной гораздо меньшее количество времени, нежели сперматозоиды.
Однако не у всех женщин доминантный фолликул растет с одинаковой скоростью, поэтому сеансов мониторинга может быть больше трех.В тех случаях, когда у пациентки неоднократно была зафиксирована регрессия доминантного фолликула, врач может предписать посещение кабинета УЗИ каждый день, начиная с 9-10 дня менструального цикла.
В таком случае результаты фолликулометрии, возможно, способны выяснить на какой стадии развития фолликул начинает регрессировать и по какой причине это происходит.
Контрольное УЗИ – подтверждение овуляции
Чтобы достоверно узнать произошла овуляция или нет, необходим дополнительный поход к врачу на трансвагинальное УЗИ.
Это не менее важный момент, чем непосредственно сам мониторинг, ведь даже наличие доминантного фолликула диаметром в 22-25 мм не гарантирует того, что его капсула прорвется, и выход созревшей яйцеклетки обязательно состоится.
Контрольное ультразвуковое исследование проводится спустя 2-3 суток после предположительной овуляции. При осмотре яичников специалист отметит признаки, по которым она будет считаться состоявшейся:
- отсутствие доминантного фолликула, который был зафиксирован несколько дней назад;
- наличие желтого тела;
- наличие небольшого количества жидкости в позадиматочном пространстве.
Необходимо отметить, что если контрольное УЗИ будет проведено с большим опозданием, то ни жидкости, ни желтого тела врач уже может на мониторе не увидеть.
Отклонение развития доминантного фолликула от нормы (при СПКЯ и МФЯ)
Женщина, планирующая беременность, должна не только знать, что такое фолликулометрия и как она проводится, но и то, что гормональные сбои могут провоцировать неправильное развитие фолликула в яичнике.
При синдроме поликистоза яичников (СПКЯ) антральные фолликулы не останавливаются на своих обычных размерах, а продолжают увеличиваться дальше. Таким образом, и на первом, и на втором мониторинге будет видно множество фолликулов с диаметрами 12-16 мм.
Соответственно размеры яичников при этом будут значительно больше нормы. Кроме того, при СПКЯ фолликулы имеют обыкновение регрессировать, либо просто прекращать свой рост, а затем медленно уменьшаться.
Поэтому на третьем по счету мониторинге врач диагностирует изменение размеров доминантных фолликулов в сторону уменьшения. Другим исходом может стать фолликулярная киста – фолликул, капсула которого не смогла разорваться, достигнув диаметра 22-25 мм.
Причина тому – слишком большая толщина стенки этой капсулы. Поэтому на контрольном УЗИ вместо признаков произошедшей овуляции медицинский специалист увидит кисту.
При мультифолликулярных яичниках (МФЯ) картина несколько иная. Фолликулометрия, норма которой определяется количеством не более 9 антральных фолликулов, покажет, что в яичнике их находится 10-14 штук, и даже более. При последующих мониторингах специалист отметит, что ни один из фолликулов не увеличивается, следовательно, условия для овуляции не будут выполнены.
Но даже при СПКЯ и МФЯ беременность все же возможна, однако необходима коррекция гормонального фона.
Значение мониторинга для планирования беременности
Существует несколько способов для определения наступления овуляции. Например, построение особого графика базальной температуры, наблюдение за консистенцией цервикальной жидкости или использование специального теста.
Однако все эти методы не обладают той точностью, которую будет гарантировать фолликулометрия, и невозможно знать точно на какой день цикла выпадет благоприятный для наступления беременности момент. Именно поэтому УЗИ-мониторинг с точностью до нескольких часов позволит определить начало овуляции.
Соответственно можно определить время для полового акта таким образом, чтобы сперматозоиды к моменту выхода яйцеклетки из фолликула оставались жизнеспособными и подвижными в теле женщины.
Мониторинг особенно необходим тем парам, которые имеют проблемы с зачатием (женский или мужской фактор). Бывает так, что у женщины овуляция может происходить только при помощи стимуляции определенными препаратами, поэтому будет совершенно непростительно упустить долгожданный благоприятный для зачатия момент, должным образом не проконтролировав рост доминантного фолликула.Кроме того, УЗИ-мониторинг используется при искусственной инсеминации, во время протокола ЭКО или ИКСИ. О том, как подготовиться к фолликулометрии в таких случаях расскажет врач, под руководством которого этот протокол будет проходить.
Источник: http://www.kpodruge.ru/zdorove/planirovanie-beremennosti/follikulometriya.html