Патанатомия рак молочной железы
Содержание
Этиология и патогенез рака молочной железы
Реферат
На тему:
“Этиология и патогенез рака молочной железы”
Введение
Рак молочной железы занимает первое место среди всех злокачественных заболеваний у женщин. В Беларуси раком молочной железы ежегодно заболевает до 3 тыс. 700 человек (в 1970-е годы — 770). Известно, что заболеваемость женщин, проживающих в крупных городах и индустриальных районах, выше, чем жительниц сельской местности.
Рак молочных желез встречается и у мужчин. Многие мужчины даже не подозревают о возможности развития у них такого заболевания. Именно поэтому они не сразу обращаются к врачам, что ведет к поздней диагностике, несвоевременному началу лечения и плохим терапевтическим результатам.
К факторам риска развития рака молочной железы у женщин относят злокачественные опухоли в семейном анамнезе (особенно наличие рака молочной железы у матери или бабушки), позднее наступление менструаций у девушек, отсутствие родов или поздние первые роды, отказ от кормления ребенка грудью, длительное отсутствие половой жизни, заболевания репродуктивной системы, ведущие к нарушениям гормонального фона. Как выяснилось, имеют также значение такие заболевания, как сахарный диабет, гипертоническая болезнь и атеросклероз и др.
Эпидемиология и этиология
Рак молочной железы относится к гормонально-зависимым опухолям. Женщины, у которых яичники отсутствуют или не функционируют и которые не получают заместительную гормональную терапию, никогда не страдают этим заболеванием. У мужчин оно встречается в 150 раз реже.
Существует множество данных, свидетельствующих о важной роли гормонов в развитии рака молочной железы.
Для большинства эпителиальных злокачественных опухолей график зависимости заболеваемости от возраста, построенный в логарифмических координатах, имеет вид прямой линии. В случае рака молочной железы в точке, соответствующей менопаузе, крутизна графика начинает уменьшаться.
Три даты в жизни женщины определяют риск рака молочной железы: это даты наступления менархе, окончания первой доношенной беременности и наступления менопаузы. Так, если менархе наступает в 16 лет, риск заболеть в течение жизни снижается на 40-50% (по сравнению с теми, у кого менархе наступает в 12 лет).Медиана возраста наступления менопаузы составляет 52 года. Если в результате хирургической операции или естественного прекращения функции яичников менопауза наступает на 10 лет раньше (то есть в 42 года), риск снижается на 35%.
У женщин, родивших первого ребенка до 18 лет, этот риск на 60-70% ниже, чем у нерожавших.
Таким образом, риск рака молочной железы во многом зависит от длительности детородного периода, особенно той его части, которая предшествует первым родам.
Именно этот фактор на 70-80% определяет различия в заболеваемости раком молочной железы, существующие между разными странами.
Географические различия в заболеваемости помогли раскрыть важную роль гормонов в патогенезе болезни. За период от рождения до 80-летнего возраста раком молочной железы заболевает каждая девятая жительница Северной Америки. Жительницы Азии болеют им в 5-10 раз реже. В то же время жительницам Азии свойственны значительно более низкие уровни эстрогенов и прогестерона.
Эти различия нельзя объяснить генетическими факторами, так как риск рака молочной железы среди уроженок Азии, живущих в развитых странах, такой же, как и у коренного населения тех же стран.
Зато уроженки Азии, живущие в развитых странах, значительно отличаются от жительниц Азии по росту и весу — показателям, от которых в значительной мере зависят возраст наступления менархе и уровень эстрогенов в крови.Выявлена зависимость между риском этого заболевания и характеристиками питания — калорийностью и, в особенности, потреблением жиров. Однако убедительных доказательств того, что изменение потребления жиров влияет на риск рака молочной железы, не получено.
Риск рака молочной железы возрастает при умеренном употреблении алкоголя, хотя механизм этого явления неизвестен. Тем не менее вряд ли следует настойчиво рекомендовать полный отказ от алкоголя, особенно учитывая тот факт, что в умеренных дозах он способствует предупреждению сердечно-сосудистых заболеваний.
Важное значение имеет вопрос о роли экзогенных гормонов в развитии рака молочной железы, поскольку миллионы американок подолгу пользуются пероральными контрацептивами.
Обобщение и анализ результатов многочисленных исследований, посвященных пероральным контрацептивам, приводят к выводу, что они лишь незначительно увеличивают риск рака молочной железы и в то же время значительно снижают риск рака тела матки и рака яичников.
Еще более противоречив вопрос о заместительной гормональной терапии при гипогонадизме и в климактерическом периоде. К неблагоприятным последствиям заместительной терапии эстрогенами относятся повышение заболеваемости раком тела матки и небольшое увеличение частоты рака молочной железы, особенно при высоких дозах и большой продолжительности лечения.
В целом, неблагоприятные последствия монотерапии эстрогенами с лихвой компенсируются ее благотворным действием на опорно-двигательную и сердечно-сосудистую системы.
Назначение эстрогенов в сочетании с прогестагенами (по сравнению с приемом только эстрогенов) резко снижает риск рака тела матки. В то же время известно, что прогестагены ускоряют развитие экспериментальных опухолей молочной железы. Следовательно, при комбинированной терапии риск рака молочной железы может оказаться более высоким, чем при монотерапии эстрогенами.
Неясно, влияют ли на соотношение пользы и вреда заместительной гормональной терапии такие факторы, как атипичная гиперплазия молочной железы или неинфильтрирующий рак молочной железы в анамнезе, а также отягощенный семейный анамнез. В целом у такой терапии все же больше достоинств, чем недостатков.У молодых женщин фактором риска рака молочной железы служит также ионизирующая радиация. Так, заболеваемость существенно выше среди женщин, которые до 30 лет неоднократно подвергались рентгеноскопии (2-3 Гр ) или лучевой терапии по поводу лимфогранулематоза (свыше 36 Гр). В то же время после 30 лет облучение, по-видимому, почти не влияет на риск заболевания.
Патогенез
По-видимому, лишь 10% случаев рака молочной железы непосредственно связаны с генеративными мутациями. Значительные успехи в изучении патогенеза заболевания были достигнуты благодаря открытию генов, ответственных за наследственную предрасположенность к нему.
Первым был выявлен ген-супрессор опухолевого роста ТР53 . Генеративные мутации этого гена, наблюдающиеся при синдроме Ли-Фраумени, служат причиной повышенной частоты рака молочной железы, остеогенной саркомы и других злокачественных новообразований.
Другой предполагаемый ген-супрессор опухолевого роста BRCA1 расположен в сегменте 17q21. Кодируемый этим геном белок содержит участок, связывающий ДНК ( цинковые пальцы), и служит фактором транскрипции.
У женщин, унаследовавших мутантный аллель этого гена от одного из родителей, вероятность развития рака молочной железы в течение жизни составляет 85-90%, а рака яичников — 33%.
Гетерозиготные по мутантному гену BRCA1 мужчины предрасположены к раку предстательной железы; риск рака молочной железы у них не повышен.
Третий ген-супрессор опухолевого роста BRCA2 расположен на 11-й хромосоме. При мутациях этого гена риск рака молочной железы повышается как у мужчин, так и у женщин.
Ген атаксии-телеангиэктазии (ATM) ответственен за повышенную чувствительность к ионизирующей радиации и, следовательно, за повышенный риск индуцированных ею злокачественных новообразований.
Действие гена проявляется даже в гетерозиготном состоянии, а доля гетерозигот среди населения в целом составляет 1-2%.У гетерозигот даже такие процедуры, как регулярная маммография, по-видимому, увеличивают риск рака молочной железы.
Мутации перечисленных выше генов лежат и в основе спорадических случаев рака молочной железы.
Так, соматические мутации гена ТР53 обнаруживают у 40% больных.
Соматические мутации гена BRCA1 при раке молочной железы пока не выявлены, но у некоторых больных подавлена экспрессия этого гена (о чем судят по снижению уровня мРНК).
Доказательством роли гена BRCA1 в патогенезе заболевания служит также аномальная локализация кодируемого им белка в опухолевых клетках.
Кроме того, при спорадических случаях рака молочной железы наблюдаются делеции, приводящие к потере гетерозиготности по другим генам-супрессорам опухолевого роста.
И наконец, примерно в четверти случаев рака молочной железы отмечается амплификация гена ERBB2 , кодирующего рецептор с собственной тирозинкиназной активностью, сходный с рецептором эпидермального фактора роста. Избыточная экспрессия этого рецептора приводит к злокачественному перерождению эпителия молочных желез.
Генотерапия рака молочной железы пока не разработана. Тем не менее, уже сегодня проходят клинические испытания методы, направленные на подавление избыточной экспрессии онкогенов. Полагают, что непосредственное воздействие на гены, ответственные за развитие опухоли, позволит добиться значительных успехов в лечении.
Классификация опухолей молочной железы
Опухоль молочной железы – это, как правило, аденокарцинома (опухоль железистой ткани).
Одним из важным факторов, который характеризует злокачественную опухоль, в том числе и рак молочных желез – это ее инвазивнсть, то есть способность прорастать соседние органы и ткани.
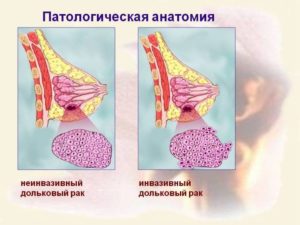
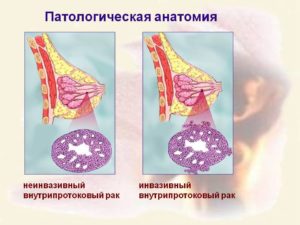
Инвазивный рак характеризуется тем, что опухоль выходит за пределы протока молочной железы или за пределы ее дольки и прорастает нормальные, непораженные раком ткани. От этого параметра опухоли – ее инвазивности или неинвазивности – зависит тактика проводимого лечения, ее объем, возможный эффект.Неинвазивный рак может ограничиваться в пределах протоков молочных желез или долек железы, не прорастая в нормальные ткани и другие органы. Однако, инвазивные опухоли могут расти в размерах либо, что еще хуже, перейти в инвазивный рак.
- Папиллярный рак. Он представляет собой неинвазивную форму рака молочной железы, которая характеризуется тем, что опухоль растет в просвете протока молочной железы. Это образование низкой степени злокачественности. Частота встречаемости этой формы среди всех остальных форм рака молочной железы составляет около 1 %.
- Медуллярный рак. Эта форма встречается в виде большой объемной опухоли и характеризуется слабой инвазивностью, то есть проникаемостью в соседние ткани и органы. Частота встречаемости ее – 5 – 10 %.
- Воспалительный рак.Эта форма рака молочных желез напоминает по своим проявлениям воспаление молочной железы — мастит. Проявляется она покраснением кожи над молочной железой, уплотнением ее, кроме того, отмечается повышение температуры тела. Она встречается так же в 5 – 10 % случаев.
- Инфильтрирующий протоковый рак. Это наиболее часто встречающаяся форма рака молочных желез (примерно 70 %). При этом опухоль прорастает соседние органы в виде тяжей и гнёзд.
- Рак Педжета (рак соска и ареолы молочной железы). Это еще одна форма рака молочных желез. При этой форме характерно поражение соска, напоминающее экзему (аллергическое кожное заболевание).
Состояние эстрогеновых рецепторов
Рак молочной железы, кроме того, классифицируется по наличию или отсутствию эстрогеновых рецепторов. Состояние этих рецепторов может целиком изменить течение болезни.
- Эрц-позитивные опухоли чаще встречаются у женщин в постменопаузе. Около 60 – 70 % первичных раков молочной железы характеризует наличие эстрогеновых рецепторов.
- Эрц-негативные опухоли чаще встречают у пациенток в пременопаузе.
Диагностика
Консистенция молочной железы зависит от соотношения железистой, жировой и соединительной ткани, меняется в зависимости от фазы менструального цикла, поэтому оптимальным для обследования считают период с 7-го по 14-й дни цикла. При наличии жалоб целесообразно начинать осмотр со здоровой железы, чтобы явные клинические находки не отвлекали врача от детального обследования обеих желез.
МРТ молочной железы является одним из самых информативных методов современной диагностики груди. Проводятся МРТ молочной железы с внутривенным контрастированием, а также с перфузионно-динамической кривой, поскольку лишь с помощью перфузионной МРТ можно дифференцировать злокачественные образования молочных желез.
Источник: http://myunivercity.ru/%D0%90%D0%BD%D0%B0%D1%82%D0%BE%D0%BC%D0%B8%D1%8F/%D0%AD%D1%82%D0%B8%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%8F_%D0%B8_%D0%BF%D0%B0%D1%82%D0%BE%D0%B3%D0%B5%D0%BD%D0%B5%D0%B7_%D1%80%D0%B0%D0%BA%D0%B0_%D0%BC%D0%BE%D0%BB%D0%BE%D1%87%D0%BD%D0%BE%D0%B9_%D0%B6%D0%B5%D0%BB%D0%B5%D0%B7%D1%8B/223388_2488056_%D1%81%D1%82%D1%80%D0%B0%D0%BD%D0%B8%D1%86%D0%B01.html
Патологическая анатомия рака молочных желез
Рак молочной железы – это следствие приобретенной болезни в виде доброкачественной опухоли. Существуют разновидности рака железистой ткани молочных желез.
Она может развиваться на фоне гормональных нарушений, а также быть результатом возникшей дисплазии. Рак развивается в том случае, когда доброкачественная опухоль определена в виде инкапсулированного узла.
По консистенции он плотный, твердый и неподвижный. Для этого заболевания характерно наличие пролиферации альвеол и протоков внутри долей.
При этом соединительная ткань, оказавшись вокруг пораженного участка, может прорастать внутрь опухоли, что вызывает в итоге охват всей округлости молочной железы.
Протоки внутри долевой железы также поражены вросшейся тканью фиброаденомы (интраканаликулярной). Реже возникает филлоидная опухоль.
Иногда рак груди приобретает тип неинфильтрирующего долькового синдрома, то есть, наступает болезнь Педжета.
Основные виды рака
К основным распространенным и часто встречающимся видам рака относят:
- Неинфильтрирующий дольковый рак. Он характеризуется тем, что опухоль располагается «на месте», и не переходит в стадии прогрессии. В медицине трактуется, как мультицентричный железистый вариант раковой опухоли.
- Неинфильтрирующий внутридольковый рак. Характеризуется положением «на месте». Различают его подвиды – сосочковый, угревидный и криброзный.
Сосочковый рак распространяется на области, которые расположены в свободном пространстве расширенных протоков молочной железы. За пределы данной области опухоль не прорастает.
Угревидный рак растет мультицентрично, но поражает только одну долевую часть железистой ткани. Пораженный участки поддаются некрозу, который при разрезе выдавливается. Выглядит он, как уплотненный кусок тела, который крошится и кровоточит.
Криброзная форма рака выглядит, как решетка. Просвеченные области выступают в роли погибших от рака клеток.
Органоспецифические опухоли разнообразны относительно гистологической картины в целом. Основным источником развития болезни считается гормональное нарушение. Поскольку молочная железа в течение жизни меняет свое гистологическое строение, перемены могут негативно сказаться на здоровье.
Физиологические перемены в молочной железе не означают, что женщина на 100% подвергается риску заболеть раком. Это «платформа» для развития рака, если в момент таких изменений не устранены ненормальные и несвойственные для работы железы явления (опухоли, сбои, инфекции).
Болезнь Педжета
Болезнь Педжета – поражает сразу триаду мягких тканей молочной железы. Сначала болезнь «корнями устанавливается» в очаговой форме в сосках и ареолах. Возникает экзематозное поражение, появляются светлые большие клетки в эпидермисе соска и ареолы. Затем прорастает клетка в ткань ареолы и соска, что вызывает концовку триады и поражение протоков молочной железы.
Патологии молочных желез такого рода становятся угрозой для женщин, которые находятся в возрастном графике от 40 до 50 лет. Кожа внутри железы становится рыхлой и неэластичной, ткань утолщается, становится неподвижной к инфекционным бактериям. В результате – это идеальное место для рассеивания клеток рака.
Это и есть клетки Педжета, которые характеризуют течение заболевания.
Сами клетки не способны проникнуть внутрь дермы, поэтому диагностировать рак нужно, начиная с эпителия протоков (крупных и мелких). Под микроскопом в заборе клетки имеют строение скирра, в составе – комедокарциномы и криброзные клетки рака.
Развиться болезнь может не из одной маленькой клеточки, «вирус» поселяется сразу в нескольких близ лежащих клетках, которые по мере роста, увеличиваясь в размерах, затем сливаются в одну «капну» пораженных микрочастиц. Возникает поле опухоли, в которой образуются устья.
Через них вирусные клетки попадают в более мелкие протоки, развиваясь в них дальше.
Попав на новую территорию, клетка Педжита проходит мутацию и меняет свою структуру. Таким образом, выявить связь между имеющимися и новыми родившимися клетками невозможно. Отсюда возникает невозможность остановить прогрессию.
Малигнизированные клетки Педжета поражают эпителий, изменяют элементный состав росткового слоя тканей. Если во время не устранить заболевание хирургическим путем, пролиферирующие раковые клетки в инвазивном виде способны дойти до соска и распространиться «снаружи» эпидермы, охватывая просветы молочных протоков.
Патологическая анатомия и патогенез молочной железы
Почему рак всегда прогрессирует? Почему болезнь не развивается медленно, как вялотекущий вирус? Дело в том, что раковые клетки прорастают в сам организм, который вынужден защищаться.
В ответ на такую реакцию со стороны рака организм стремиться выработать «защиту», чтобы в дальнейшем бороться с вредоносными клетками. В итоге – соединительная ткань молочной желез разрастается, чтобы получить новые клетки.
Но и они становятся «жертвами» быстро развивающегося вируса.
Отсюда принято устанавливать заранее (как можно раньше) стадию и причины образования раковых клеток, которых и так немного:
- Медуллярный рак – форма рака, когда клетки находятся в виде скоплений, сгустков, комков. Строма выражена скудно.
- Скиррозный вид рака – клетки разрастаются по всей имеющейся поверхности, стромы расширяются. Скиррозный вид еще называют простым, поскольку опухоль может содержать одинаковое количество паренхимы и стромы.
Патологическая форма рака причисляется к солидному типу злокачественных опухолей, который отличается отсутствием высоких дифференцированных клеток (более злокачественных).
Аденокарцинома при этом менее опасна, поскольку не разрушает основные функции клеток здоровой ткани, и может быть побеждена в лечении. Также следует выделить подтип «патологическая» форма рака скирра – панцирный.
Структура у него, как у скиррозного рака, поведение клеток то же. Редкой формой считается апокриновый вид рака. Он рождается в потовых железах, проходит к протокам молочной железы и полностью оседает в железистой ткани.Относительно патогенеза анатомия раковых клеток выделяет несколько видов опухолей. Типовая форменная анатомия – узловая. Диффузный – проявляется в 70% случаях. Также различают гистологические свойства каждого из них.
В последнее время стали применять иммуноферментный метод обследования молочной железы, позволяющий не просто диагностировать опухоль, но и постановить форму ее, причину возникновения и диагноз рецидивов после радикального излечения.
Классификация рака молочной железы
Классификация опухолей злокачественного типа проведена по системе TNM T – первичная форма раковых образований.
|
Обозначение |
Название |
Характеристика |
|
Т0 |
опухоль не определена (но она есть относительно имеющихся анализов и характеристики болезни) |
уплотнения, выделения из сосков |
|
TIS |
преинвазивная карцинома |
синдром Педжета при поражении соска без определения типа раковых клеток |
|
Т1 |
размер опухолевой части не больше 2 см |
проводится фиксация в большую сторону |
|
Т1А |
размер опухолевой части до 0,5 см |
проводится фиксация в большую сторону |
|
T1B |
размер опухолевой части до 1 см |
проводится фиксация в большую сторону |
|
T1C |
размер опухолевой части до 2 см |
проводится фиксация в большую сторону |
|
Т2 |
размер опухолевой части до 5 см |
проводится фиксация в большую сторону |
|
Т3 |
размер опухолевой части более 5 см |
проводится фиксация в большую сторону |
|
Т4 |
опухоль неустановленных форм и параметров |
вероятность распространения на грудную стенку и кожу, «воспалительный процесс прогрессии» |
Опухоли Т1, Т2, Т3 не влияют на деформацию кожи сосков и ареол. При этом Тх – полное отсутствие опухолевых клеток. Относительно классификации выделяют несколько группировок опухолей, которые принадлежат той или иной стадии рака. Сгруппированные обозначения выявляют стадию относительно характеристики болезни.
Факторы риска
Прежде чем углубляться в возможные причины и следствия заболевания, установим факторы риска относительно генетических аспектов. Это шансы, которые дают долю вероятности возможного заболевания во втором и третьем поколении:
- Наличие семейного анамнеза (подтип аутосомно-доминантный). Передается по материнской линии.
- Располагающие к заболеванию раком гены. Вызывают риск заболевания у родственников родства первой и второй степени. Если произошла мутация гена BRCA1, то риск увеличивается втрое.
- Опухоль молочной железы в большей степени проявляется среди тех, кто имеет мутационный кадгеринный ген.
- Имеющиеся ранее заболевания синдрома Линча.
При выявлении цитометрия в протоке молочной железы в момент проведения диплоидности (порог равен 1,00) или при анэуплоидности (порог не равен 1,00), дополнительно изучают фракции клеток в S-митофазы. Данные могут быть получены лишь после биопсии.
Если в митозе S-фазы обнаружены в высокой степени при анэуплоидности такие фракции, врачи готовят пациента к худшему прогнозу. При таких показателях больной живет не более 4 месяцев.
При утверждении диагноза «злокачественная опухоль» врачи не дают гарантии на сохранение молочной железы. Не помогает биопсия, лучевая терапия и простое удаление опухоли хирургическим методом. При этом назначают радикальную мастэктомию, рампэктомию, лимфаденэктомию, операцию Мадена, Пэйти, Хдлстеда. В тяжелых случаях проводят мастэктомию по Пэйти.
Источник: http://ProZhelezu.ru/molochnaya/zabolevaniya/patologiya-molochnoj-zhelezy-3287.html