Узи молочных желез при приеме гормональных контрацептивов
Содержание
Противозачаточные при мастопатии: контрацептивы
Фиброзно-кистозное заболевание, известное как мастопатия — очень распространённый недуг среди женщин репродуктивного возраста. Болезнь представляет собой развитие патологии (новообразования в молочной железе).
В период заболевания многих представительниц прекрасного пола мучает вопрос: разрешено употреблять противозачаточные при мастопатии или стоит ограничить их приём? Если можно, то какие из них стоит пить, чтобы не допустить незапланированной беременности?
Это связано с тем, что болезнь ФКБ могут вызывать внутренние половые органы или эндокринная система при их нарушениях.
Правила приема контрацептивов
Как принимать контрацептивы при заболевании груди
Обычно женщинам, у которых обнаружена мастопатия, употребление гормональных препаратов от нежелательной беременности категорически запрещено. Но употреблять контрацептивы можно при наблюдении лечащего врача, после того как проведёте полноценное обследование организма.
До назначения препарата для контрацепции, вам нужно пройти следующее:
- Электрокардиографию. Она поможет выявить нарушения внутрисердечной проводимости.
- Вас должен обязательно проконсультировать онколог или маммолог.
- УЗИ молочных желез.
- Ручное обследование желёз (пальпация).
- Записаться на консультацию к гинекологу.
- Сдать кровь на анализ, чтобы выявить присутствуют ли в ней половые гормоны.
- Проконсультироваться у терапевта.
При употреблении женщинами или девушками гормональных средств от беременности, нужно обязательно находиться под присмотром врача маммолога. Так он сможет проводить осмотр молочных желез и определять появились ли новообразования. Ещё девушки должны каждые три менструальные цикла проходить ультразвуковые исследования и маммографию.
Важно: употребляя любой гормональный противозачаточный препарат, вы значительно увеличиваете риски проявления болезни. Девушки, часто употребляющие средства против беременности, повышают риски появления недуга вроде кистозной или фиброзной мастопатии.
Для уменьшения вероятности появления недуга специалисты советуют ограниченно употреблять гормональные противозачаточные таблетки: всего 2—3 раза в месяц. Не стоит отказываться от препаратов полностью. Принимайте их, но обязательно прерывайтесь на определённое время.
Особенности гормональных средств от беременности
Подбор гормональных средств со специалистом
Препараты против беременности разделяют на два вида: комбинированный и «мини пили». Комбинированный тип контрацептивов содержат в себе стероидные женские половые гормоны — эстроген и прогестерон, и разделяются на определённые классы по количеству гормонов:
- минимальная дозировка;
- низкая доля их содержания;
- средняя дозировка;
- высокая дозировка.
Тип средств «мини пили» предусматривает содержание одного гормона — прогестерона. Они являются менее вредными для организма из гормональных препаратов и разрешены для употребления почти всем девушкам. Ограничениями здесь будет являться индивидуальная непереносимость таких препаратов. При наличии таковой, откажитесь от их употребления.
Как действуют?
Обычно, изготавливая контрацептивы, применяются синтетические гормоны, по максимуму похожие на женские. У девушек они образуются в большом количестве в период беременности.
Так, вырабатывающиеся у женщин гормоны прогестерона и эстрогена значительно сокращают образование прочих веществ, отвечающих за формирование фолликулов, вызывающих выход созревшей яйцеклетки из яичника.
Следовательно, низкая дозировка комбинированных противозачаточных средств существенно снижает процесс созревания яйцеклеток, что помогает предотвратить нежелательную беременность. Похожий принцип действия заложен при создании большого количества препаратов против беременности.
На заметку: Эффект от применения препаратов прекратится мгновенно после приостановки их употребления. Спустя 60 дней, способность женщин к воспроизводству потомства восстановится в полном объёме и при желании можно зачать ребёнка.
Эффективность пероральных препаратов предотвращения беременности составляет 99.9%, но при условии соблюдения инструкции по употреблению.
При правильном употреблении, таблетки от беременности могут взять под контроль цикл менструации, убрать болезненные ощущения у девушек и уменьшить кровоизлияние в период месячных.Современные противозачаточные таблетки устраняют предменструальный цикл, снижают риск появления онкологической патологии.
Минусы средств
Главный минус пероральных контрацептивов — это отрицательное влияние на организм, а именно:
- выделяющиеся кровавые потёки, образующиеся без менструации, чаще всего появляются при первом применении противозачаточных средств. Эффект может исчезнуть после того, как организм привыкнет к препарату;
- гормоны, присутствующие в составе средств, могут вызывать тяжесть в желудке, спровоцировать отёчность ног и препятствовать выводу жидкости из организма. Ещё препараты способны сильно повысить артериальное давление и участить головную боль;
- стероидные гормоны — прогестины, присутствующие в составе препаратов, провоцируют нервное состояние, высыпание на лице в виде угрей, могут стать причиной появления лишних килограммов;
- употребляя некоторые гормональные таблетки от беременности, запрещается употреблять алкоголь и табачные изделия. Это способно повысить риск появления инфаркта или ишемической болезни сердца;
- частое применение таблеток от беременности, может спровоцировать мочекаменную болезнь с последующим формированием всё новых и новых камней в почках;
- отрицательный эффект может появиться вследствие совместного приёма контрацептивов с другими лекарственными препаратами.
Когда опасны и когда полезны оральные контрацептивы рассказывается в видеоматериале.
Секреты применения
Нужно знать, что пероральные таблетки против беременности при мастопатии, способны оказать положительное влияние на молочную железу.
Это связано со способностью синтетических гормонов, присутствующих в составе средства, ограничивать появляющиеся новообразования на передней поверхности грудной клетки.
Чтобы получить желаемое благоприятное воздействие от препаратов, предотвращающих беременность, выбирайте такие, где содержание эстрогена минимальное, а количество природных гормонов (гестагенов) наоборот, высокое.
Но учтите, что рационально употреблять контрацептивные средства защиты рекомендуется представительницам прекрасного пола не старше 30 лет. При подтверждённом диагнозе мастопатии, пейте средства защиты не больше трёх менструальных циклов.
Побочные эффекты
Недопустимый показатель для применения гормональных контрацептивов — это онкологическое образование в молочных железах. Другими словами, употребление таких препаратов способно подтолкнуть к росту раковую опухоль, если таковая присутствует.
Если есть подозрение на раковую опухоль, противозачаточные средства запрещены к применению. Их можно пить, только после лечения новообразования, периодически делая ультразвуковое исследование, а также нужно регулярно обследоваться у маммолога.
Препараты для лечения заболевания
Препараты для лечения мастопатии
Для безопасного применения противозачаточных препаратов наилучший вариант — полное избавление от мастопатии. Лечение заболевания медикаментами может быть гормональным и негормональным.
Первый необходим для нормализации гормонального фона воздействием на молочную железу. Негормональное воздействие пресекает проявление мастопатии пока у неё лёгкая форма.
Ниже приведены названия препаратов, которые включаются в терапию:
- «Кламин». Регулирует функции желез, уменьшает размножение клеток, влияющих на появление воспалительного процесса при мастопатии.
- «Диколвенак». Пресекает болевые синдромы при терапии заболевания.
- «Вобэнзим». Положительно воздействует на воспалительный процесс, стимулирует и регулирует активность моноцитов.
- «Лидаза». Активизирует иммунную систему организма, борется с воспалительным процессом, не допускает появления отёчности.
- «Мастодинон». Снижает долю гормона ацидофильных клеток гипофиза, ограничивая его повышенное образование при мастопатии. Выписывается как профилактическое средство.
Какие противозачаточные таблетки следует принимать при подтверждённом заболевании, нужно решать с врачом. Ведь гормональные препараты для предотвращения беременности способны дестабилизировать гормональный уровень.
Современные препараты от беременности доступные и эффективные. Кроме решения проблемы нежелательной беременности, они способны решать многие гинекологические проблемы.
Вывод
Подходить к выбору контрацептива нужно серьёзно. От выбранного средства зависит качественная защита от незапланированного материнства и сохранение репродуктивных функций женского организма.
Не стоит самостоятельно назначать себе средства. Обязательно обратитесь к доктору, который точно скажет можно ли пить противозачаточные таблетки при мастопатии и поможет вам сделать правильный выбор. Крепкого вам здоровья.
В видео специалист рассказывает о видах и действии гормональной контрацепции.
Важно знать! У не рожавших женщин до 25-30 лет фиброзно-кистозная болезнь (мастопатия) не вызывает особого беспокойства, но уже ближе к 30, особенно во время беременности и после родов у 80 процентов женщин развивается осложнение мастопатии. На ряду с не рожавшими женщинами, многие мамы, уделяющие почти все свое время малышу, забывают о своем здоровье или думают, что эта проблема — пустяковая и пройдет сама. Будущие мамы находятся в еще более сложном положении — при беременности и ГВ многие аптечные препараты запрещены. Знаете ли вы, что мастопатия, если её вовремя не лечить, делая профилактику заболевания, может вызвать рак груди. О полностью натуральном средстве от мастопатии (фиброзно-кистозной болезни), совместимым с грудным вскармливанием и беременностью читайте здесь…
Читать далее.. »
Источник: https://ogrudy.ru/mastopatiya/protivozachatochnye-7.html
Узи молочных желез при приеме гормональных контрацептивов — Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Травы, повышающие прогестерон у женщин, являются весьма доступным и натуральным средством, позволяющим решить проблему дефицита прогестерона. Если говорить о прогестероне, то он представляет собой половой гормон, который регулирует течение беременности и вторую фазу менструального цикла.
Продуцируется прогестерон желтым телом в яичниках после того, как прошла овуляция, а также плацентой и надпочечниками. Самый пик по уровню прогестерона в женском организме приходится на период после того, как произошел разрыв фолликула. Что касается беременных женщин, то максимальный уровень прогестерона в их случае приходится на 3 триместр беременности.
Вместе с тем, у тех женщин, кто пережил менопаузу, значение уровня прогестерона всегда находится на низкой отметке.
Роль прогестерона в женском организме и причины его понижения
Выделяя функции, которые гормон выполняет в случае с женщинами, следует разделить их на две условные группы – вне периода вынашивания ребенка и во время беременности. В первом случае функции прогестерона заключаются в:
- подготовке репродуктивных органов к вынашиванию ребенка;
- нормализации работы яичников;
- регуляции менструального цикла;
- влиянии на метаболизм микроэлементов;
- стабилизация содержания сахара;
- улучшение свертываемости крови.
В период же вынашивания ребенка главная задача данного гормона заключается в сохранении беременности.
Что же касается причин, которые могут спровоцировать снижение прогестерона, то вне беременности причина может заключаться в нарушении процесса метаболизма в организме и патологии желтого тела.
Во время же беременности снижение прогестерона может свидетельствовать о заболеваниях гипофиза, а также о нарушении, имеющим отношение к желтому телу либо плаценте. Тут роль играет текущий срок беременности.
Игнорировать понижение содержания указанного гормона в организме не стоит, так как это помимо трудностей с оплодотворением яйцеклетки и вынашиванием плода чревато риском наступления внематочной беременности и пороками в развитии ребенка.
Очень многие, впервые услышав об идее использовать целебные травы для повышения уровня указанного гормона в организме, относятся к этому очень скептически, особенно на первых порах. Однако, такое отношение является в корне неверным, так как наши предки раньше лечили всевозможные заболевания, включая данное состояние исключительно травами.
Для повышения прогестерона в организме специалисты рекомендуют использовать настои и отвары тех целебных трав, которые имеют прогестагенный эффект.
И, отвечая на вполне закономерно возникающий вопрос о том, в каких травах содержится такой гормон, следует выделить малиновый лист, семя подорожника и ростки манжетки.
Существует несколько способов, позволяющих приготовить прогестероновые средства:
- Согласно первому рецепту листья малины в объеме 2 столовых ложек следует залить стаканом кипяченой воды. Полученный состав необходимо настаивать в течение 1 часа. Для того, чтобы повысить содержание гормона в организме, полученное средство необходимо выпивать небольшими равными порциями на протяжении всего дня.
- Увеличить количество прогестерона позволит еще один отвар, приготовленный из листьев малины и дикого ямса. Для его приготовления обозначенные компоненты следует взять в равных количествах и 10 гр смеси заварить кипятком, оставить на несколько часов. Принимают средство до каждого приема пищи 5 мл.
- Обсуждая такой вопрос, как прогестерон в травах, нельзя не упомянуть семена подорожника. Для приготовления отвара на базе данного лекарственного растения необходимо 1 чайную ложку его семян смешать с 1 столовой ложкой травы манжетки и залить полученную смесь кипящей водой. После того, как отвар настоится, его процеживают. Пьют мелкими глотками трижды в течение дня.
- Содержится прогестерон и в красной щетке, которую можно использовать для приготовления целебного настоя. Для этого растение в объеме 100 гр необходимо залить 1 литром качественной водки и настаивать в течение месяца в защищенном от света месте, периодически взбалтывая раствор. Уровень прогестерона повышается, если принимать настойку трижды по 40 капель до еды.
- Еще одним растительным средством, позволяющим решить проблему дефицита прогестерона в организме, является настойка на базе корня астрагала, которую заливают кипятком либо настаивают на спиртовом растворе.
Для изготовления средства на основе воды необходимо 1 столовую ложку корня растения залить 400 мл кипящей воды и оставить в термосе на пол часа. Употребляют лекарство по 70 мл 3 раза в день.
Для настойки на базе водки потребуется 40 гр корня лекарственного растения залить 400 гр спиртного напитка, после чего выдерживать раствор 2 недели в темном месте. Целебный настой следует выпивать по 10-20 капель до еды 2 или 3 раза в течение дня.
Существует масса других народных рецептов, которые дают возможность устранить проблему гормонального дисбаланса.При выборе целебных трав в обязательном порядке следует обратить внимание и на те растения, которые, напротив, подавляют производство прогестерона. К таким лечебным растениям следует отнести мяту болотную, красный клевер и солодку. В борьбе с дефицитом прогестерона применение этих растений следует исключить.
Существующие противопоказания для целебных трав
Использовать травы, содержащие прогестерон, можно исключительно после согласования данного вопроса с эндокринологом, который будет руководствоваться результатами лабораторного анализа крови.
Важно понимать, что такие целебные напитки можно употреблять лишь для того, чтобы нормализовать менструальный цикл, а также в рамках лечения поликистоза и других патологий яичников, в период менопаузы для исключения риска развития опухоли молочных желез либо матки и для того, чтобы стимулировать процесс зачатия.
После наступления беременности принимать любые растительные средства подобного свойства категорически запрещено. Помимо указанного противопоказания использовать целебные растения для нормализации гормонального фона запрещено:
- при наличии аллергической реакции на какую-то из частей растения;
- в период грудного вскармливания;
- при обострении хронических патологий;
- при приеме гормональных препаратов;
- при патологиях желудка либо кишечника;
- при наличии заболеваний почек либо мочевыводящих путей;
- в случае наличия тромбов;
- и, наконец, при наличии гормонозависимых опухолей.
Важно также помнить о том, что все целебные растения, используемые для нормализации уровня прогестерона, относятся к числу ядовитых, в связи с чем употреблять средства на их базе выше рекомендуемых дозировок запрещено.
Продукты для коррекции уровня прогестерона
Помимо применения лекарственных трав можно также потреблять продукты, содержащие прогестерон. С этой точки зрения следует в первую очередь упомянуть овощи, которые содержат цинк и витамины B, C и Е. В данном случае указанными элементами богаты такие овощи, как морковь, картофель, белокочанная капуста, горох, спаржа, шпинат, сладкий перец и фасоль.
Если говорить о таком варианте решения проблемы гормонального дисбаланса, как прогестерон в продуктах, то тут нельзя забывать и о фруктах с ягодами.
Помимо того, парное молоко и другие молочные продукты очень насыщены натуральным прогестероном. В продуктах питания данного ряда содержится натуральный прогестерон.
Вместе с тем, увеличить количество прогестерона можно, употребляя такие продукты, как свинина, рыба и рыбий жир, оливки, авокадо и кукуруза, а также цветную капусту, тыкву, редьку и т.д.
Таким образом, природа дает возможность человечеству решать те или иные проблемы со здоровьем, используя исключительно натуральные средства. Это дает возможность исключить вероятность развития побочных эффектов.
К тому же, использование лекарственных трав для коррекции уровня прогестерона в период беременности зачастую бывает единственно возможным вариантом решения проблемы, позволяющим исключить вероятность нанесения вреда здоровью малыша.
При использовании полезных свойств трав важно помнить о том, что в данном вопросе необходима консультация специалиста и соблюдение рекомендуемых дозировок.
УЗИ молочных желез
Ультразвуковое исследование молочных желез имеет ряд преимуществ по сравнению с другими методами диагностики:
- отсутствие ионизирующего излучения, что позволяет применять его для беременных и детей (также его разрешено проводить часто, отслеживая динамику развития заболевания и проведенного лечения);
- безопасность и безболезненность для пациентов;
- хорошая визуализация различных структур с возможностью оценки кровотока, что нельзя проследить при обычной маммографии (ММГ);
- получение послойных изображений, которые помогают поставить врачу точный диагноз;
- наличие портативных аппаратов, позволяющих пройти процедуру на дому при невозможности транспортировки пациента в лечебное учреждение;
- проведение под УЗИ-контролем пункций и биопсий, которые невозможно осуществить без достаточной визуализации;
- невысокая стоимость;
- проведение лечебных процедур с помощью ультразвукового контроля (аспирация содержимого кист молочных желез с последующим их склерозированием).
УЗИ практически не имеет недостатков и обладает высокой эффективностью. Это позволяет широко применять его, быстро диагностировать и осуществлять профилактику заболеваний молочных желез.
Показания к проведению
При возникновении жалоб на состояние молочных желез женщина должна обратиться к врачу, который определяет, есть ли необходимость в проведении ультразвукового исследования. Также потребность в этой процедуре может появиться во время профосмотра, когда после пальпации доктор подозревает наличие патологии. Показаниями к проведению УЗИ грудных желез являются следующие состояния:
- признаки воспалительного процесса (покраснение, отек);
- выявление при пальпации образования, которое не визуализируется на маммограмме;
- различного рода жалобы (боль, дискомфорт, выделения из соска);
- проведение инвазивных процедур, при которых нужен ультразвуковой контроль (пункция кисты);
- динамическое наблюдение после прохождения лечения (терапии мастита, рака молочной железы (РМЖ ) для своевременного предупреждения развития рецидива;
- диагностика и контроль за доброкачественными заболеваниями;
- оценка состояния подмышечных лимфатических узлов;
- диагностика патологий грудных желез у мужчин.
В связи с увеличением заболеваемости всем женщинам с восемнадцати лет рекомендуется ежегодно проходить УЗИ для своевременного диагностирования возможной патологии на ранних этапах. После 50 лет делать это нужно дважды в год.
Когда нужно проходить
Проводят процедуру чаще всего женщинам (обычно старше 18 лет), особенно уделяя внимание беременным и кормящим грудью. В настоящее время увеличилось количество мужчин, которым показано это исследование в связи с возникновением заболевания грудных желез — гинекомастии.
Процедура не требует подготовки. Единственная особенность ультразвукового исследования молочных желез заключается в том, что имеется зависимость от менструации. Рекомендуется выполнять УЗИ с 5-г по 12-й день цикла.
Это время является оптимальным для обследования, так как гормональный фон в первой половине менструации наиболее стабильный.
Перед наступлением месячных он очень высокий, из-за чего может исказиться результат исследования.
Женщинам в менопаузе, при беременности, приеме гормональных препаратов и мужчинам можно проходить процедуру в любое время.Не стоит дожидаться подходящего периода при подозрении на злокачественный процесс (РМЖ), нужно незамедлительно сделать исследование.
Проведение процедуры
УЗИ молочных желез проводится быстро (15-20 минут) и не причиняет боли или значительного дискомфорта пациентке. Во время процедуры женщина раздевается и ложится на кушетку.
Врач наносит на исследуемую область специальный гель и водит по ней датчиком, в результате чего на экране появляется изображение, на котором визуализируется ткань с наличием или отсутствием патологии.
Молочная железа при этом мысленно делится на четыре квадранта, которые последовательно и тщательно просматриваются в ходе процедуры.
После этого доктор быстро обрабатывает полученные результаты. Заключение ультразвукового исследования молочной железы пациентка получает практически сразу.
Источник: http://analiz.shchitovidnaya-zheleza.ru/simptomyi/uzi-molochnyh-zhelez-pri-prieme-gormonalnyh-kontratseptivov/
На какой день цикла сделать узи молочных желез?
В последние годы ультразвуковое исследование молочных желез получило широкое распространение. В первую очередь, это связано с первенством рака груди среди другой онкопаталогии у женщин.
Использование ультразвука позволяет лучше диагностировать образования до сантиметра в диаметре. При этом метод не несет лучевой нагрузки и абсолютно безопасен, что позволяет часто его использовать в любой возрастной группе. В следствие чего, метод стал действительно популярным.
Показаниями для проведения УЗИ грудных желез являются:– уплотнение в области железы– втяжение или уплотнение сосков, а так же появление выделений вне лактации– боль и дискомфорт в груди– резко появившаяся асимметрия груди– увеличение подмышечных лимфоузлов
Итак, когда делать УЗИ молочных желез?
Долгое время считалось, что проводить УЗ-исследование лучше только до наступления менопаузы, однако появление новых аппаратов с высокой разрешающей способностью позволило проводить исследование в любой возрастной группе.
Некоторые специалисты рекомендуют ежегодное проведение ультразвукового исследования грудных желез в качестве скрининга онкопаталогии.
Ведь регулярное пальпаторное исследование желез, отсутствие жалоб не дают гарантию отсутствия онкологических процессов, особенно в возрасте старше 35 лет.
Процедура УЗИ груди
Подготовка к данному методу исследования специальная не требуется, но нужно правильно выбрать день цикла. Лучше проводить исследование на 9-10 день от начала месячных. В этот период железа содержит минимальные структурные изменения, вызываемые гормональной активностью.
Во время беременности, лактации и после наступления менопаузы ультразвуковое исследование проводится в любой день. Для женщин, принимающих гормональные контрацептивы, день цикла не играет роли, но обязательно нужно предупредить об этом врача, проводящего диагностику.При УЗИ во второй половине цикла, когда гормональный фон максимально нестабилен, могут визуализироваться ложные очаговые изменения.
Проведение УЗИ грудных желез
Для исследования используются линейные датчики с частотой 7,5-10МГц. Условно грудь делится на четыре квадранта: верхний наружный, нижний наружный, верхний внутренний, нижний внутренний.
Это позволяет более тщательно исследовать железу и точно описать измененный очаг.Процедура проводится в положении лежа на спине, изредка в положении сидя.
При исследовании желез большого размера может возникнуть потребность придерживать ее руками для изучения структур нижних квадрантов.
Особенности УЗ-изображения грудных желез в различные периоды
I. Предпубертатная железа маленькая, состоит из жирового участка, определяется как гипоэхогенный очаг позади соска.II. Во время пубертата железа визуализируется как гиперэхогенные скопление железистой ткани, по периферии расположен гипоэхогенный жировой ободок.III. В взрослый период грудная железа может иметь несколько вариантов ультразвуковой картины:
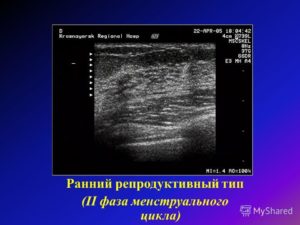
Ювенильный тип: под гипоэхогенной тонкой структурой (кожа) определяется гиперэхогенная мелкозернистая железистая ткань. Во время второй фазы цикла менструации участки железистого эпителия пересекаются с трубчатыми протоками более низкой эхогенности.
Особенности раннего репродуктивного типа: участки паренхимы могут замещаться участками жировых клеток с возрастом, а так же после беременностей. Под гипоэхогенной полоской кожи определяется гиперэхогенная железистая структура с гипоэхогенными округлыми очагами жировой инфильтрации. Во ходе второй фазы железистая ткань пересекается гипоэхогенными млечными протоками. Внутренний контур паренхимы неровный, волнообразный.
Перед менопаузой: железистая часть претерпевает жировую инволюцию, преимущественно изменения происходят вблизи соска и верхнем наружном квадранте. Гипоэхогенные очаги жировых клеток, окруженные гиперэхогенными участками железистой ткани, образуют жировые дольки. Соединительнотканные компоненты и связки легко дифферинцируются как гипоэхогенные полосы, особенно во вторую фазу цикла.
Период менопаузы: кожа может иметь различную толщину, вся железистая структура заменена жировыми дольками. Можно только обнаружить единичные гиперэхогенные тонкие прослойки железистой ткани. Соединительнотканные компоненты имеют большую толщину, визуализируется связочный аппарат.
При беременности и лактации: в данный период вся железа представлена железистой тканью. В дни лактации, а так же часто в поздние сроки беременности определяются млечные гипоэхогенные протоки диаметром более 2 мм.
Результаты ультразвукового исследования
Если правильно выбраны дни для проведения исследования и позволяет разрешающая способность аппарата и опыт врача, можно точно диагностировать практически любую очаговую и диффузную патологию.
Мастопатия
Мастопатия возникает после нарушения гормонального фона у женщин всех возрастных групп и характеризуется нарушением баланса железистой и соединительной ткани. Можно выделить четыре типа мастопатии согласно УЗ-признакам:
- Железистый тип характеризуется несоответствием структуры ткани возрастной норме, увеличением толщины паренхимы, часто увеличиваются млечные протоки.
- Фиброзный тип характеризуется увеличением эхогенности и толщины паренхимы, млечные протоки деформированы, связочный аппарат подвергается фиброзу.
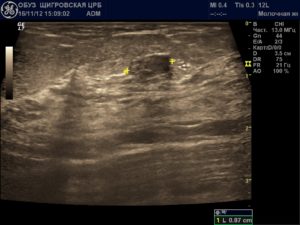
- При кистозном типе структура железы соответствует возрасту, но определяются единичные или множественные кисты. Они могут иметь различные размеры (от нескольких миллиметров до 5 см) и носить односторонний или двусторонний характер. Это самая распространенная патология в возрастной группе до 50 лет.
- Смешанный тип имеет признаки трех предшествующих вариантов в различной степени выраженности.
Маститы проходят с яркой клинической картиной (повышение температуры, болевой синдром и припухлость, появление выделений из соска). Протекать может по типу диффузного и очагового поражения. Диффузная форма на УЗИ проявляется утолщением кожи в области железы, повышением эхогенности внутренних структур, нарушение дифференцировки ткани, расширение протоков.
Все проявления на фоне лечения уменьшаются за нескольких дней. Очаговая форма обусловлена образованием абсцесса, преимущественно позади соска. Эхо-картина зависит в какой период формирования кисты проходит исследование.
Дорокачественные опухоли молочных желез
Фиброаденома наиболее частое доброкачественное образование грудных желез. Характерными проявлениями являются: солидное овальное образование, смещаемое при компрессии датчиком, отношение поперечного размера к передне-заднему больше 1,4. Липома имеет очерченные контуры, гипоэхогенную структуру, сжимаемая при надавливании датчиком.
Фиброаденома
Злокачественные опухоли грудных желез
Злокачественные образования имеют общие ультразвуковые признаки, с помощью которых можно предположить их природу. В этих очаговых структурах соотношение поперечного и передне-заднего размера меньше 1,4.
При применении допплерографии в злокачественных образованиях определяется кровоток, который характеризуется высокими показателями скорости и высоким индексом резистентности, извитым ходом сосудов внутри образования, наличием нескольких питающих сосудов.
Рак молочной железы является самым распространенным злокачественным образованием у женщин. Даже на современном этапе развития методов диагностики и лечения смертность сохраняется достаточно высокой. Протекать может как диффузная и очаговая форма.
Рак молочной железы
Диффузный рак имеет следующие ультразвуковые признаки: уплотнение кожи в виде «лимонной корки», повышение эхогенности внутренних структур, расширение лимфатических сосудов. Очаговая форма протекает с инфльтративным или экспансивным типом роста.
Инфильтративный рак молочной железы в ходе ультразвукового исследования выглядит как образование неправильной формы, не имеет четких контуров, гипоэхогенное с акустической тенью позади. Может развиваться из протоковой системы.
При экспансивном типе роста опухоль имеет округлую форму, четкие контуры, структура неоднородная с участками некроза, реже кальцификации.
При обнаружении подобных образований обязательно нужно исследовать регионарные и отдаленные лимфоузлы с целью поиска метастатического распространения.
УЗ-визуализация протезов грудных желез
Силиконовые импланты часто используются в настоящее время не только для скрытия дефекта после удаления железы, но и с косметической целью.
При ультразвуковом исследовании они выглядят как анэхогенные либо гипоэхогенные образования с двумя гиперэхогенными полосами по контуру и фиброзной капсулой.
Разрастание фиброзной ткани может носить патологический характер, что приводит к формированию контрактур.
УЗ-визуализация протезов грудных желез.
Риск развития фиброза увеличиваются с длительностью присутствия имплантов. Еще одно из осложнений – разрыв имплантов. При интракапсулярном разрыве определяютя линейные включения в структуре импланта повышенной эхогенности. При экстракапсулярном разрыве определяется эхогенный шум (симптом снежной бури).Снимок разорвавшегося грудного импланта
Протокол УЗ-исследования
Качественный протокол исследования включает в себя:– описание кожных покровов над железой, их толщина– соотношение железистой и жировой ткани– соответствие структуры возрасту– оценка регионарных лимфоузлов– оценка протоков, связочного аппарата
– при наличии патологических изменений подробное их описание с оценкой кровотока, точная локализация.
В протоколе должен быть отмечен день цикла, прием гормональных контрацептивов либо длительность менопаузы.
Профилактическая работа, направленная на раннее выявление онкопатологии молочной железы, в последнее время набирает обороты. Ультразвуковое исследование наряду с маммографией являются основными методами диагностики данной патологии.
Преимуществом УЗИ является не только доступность, информативность, но и безопасность применения даже у беременных и кормящих грудью женщин.
После выявления патологии особую ценность имеет проведение пункционной биопсии пот контролем ультразвука. Это позволяет с помощью малоинвазивного вмешательства получить достоверную информацию о природе данного образования.
А проведение процедуры под УЗ-контролем минимизирует осложнения после данного вмешательства.
Также нужно помнить о том, что надо сделать диагностику в правильный день месячных, позволяющий получить максимум информации.
Источник: https://uziprosto.ru/ultrazvuk/grudi/uzi-molochnyx-zhelez-na-kakoj-den-cikla-delat.html
Узи молочных желез – на какой день цикла нужно проводить исследование?
Женщинам репродуктивного возраста стоит посещать гинеколога не менее 1 раза в год, даже если нет жалоб.
Обязательной частью профилактического осмотра является пальпация молочных желез. Она позволяет выявить изменения в тканях на ранней стадии.
В случае необходимости доктор может направить пациентку на ультразвуковое исследование груди. Разберемся, что позволяет диагностировать УЗИ молочных желез, и на какой день цикла его лучше проводить.
УЗИ молочных желез – безопасный, неинвазивный метод диагностики, основанный на свойствах ультразвуковых волн. Он дает возможность визуализировать структуру тканей груди в режиме реального времени.
Основные показания к проведению процедуры:
- болезненность груди, изменение ее формы, размеров, состояния кожи;
- асимметрия желез (если ее не было раньше);
- огрубение сосков, выделение из них жидкости (вне беременности и лактации);
- обнаружение уплотнений и новообразований во время пальпаторного обследования;
- увеличение подмышечных, над- или подключичных лимфатических узлов;
- оценка состояния груди после операции, травмы, установки силиконовых имплантатов;
- контроль лечения заболеваний молочных желез;
- подготовка к операции на груди;
- проведение пункционной биопсии (УЗИ используется для контроля);
- дисфункциональные заболевания яичников;
- планирование беременности;
- завершение лактации.
Важность правильного выбора дня
В отличие от исследования органов брюшной полости УЗИ груди не требует подготовки, но важно правильно выбрать день менструального цикла.
В течение месяца гормональный фон женщины репродуктивного возраста меняется по определенным закономерностям.
При этом гомоны оказывают влияние на органы-мишени, одним из которых является молочная железа.
После овуляции организм женщины готовится к беременности. Под влиянием эстрогена, пролактина и прогестерона запускаются пролиферативные процессы, в результате которых образуются альвеолы – секреторные участки желез, предназначенные для выработки молока.
В результате многие дамы отмечают нагрубание и болезненность груди незадолго до менструации, которые исчезают в первый день выделений.Неприятные симптомы проходят, так как из-за отсутствия зачатия уровни гормонов падают, и наблюдается обратное развитие железистой ткани.
Проведение УЗИ в период, когда в груди идет активный процесс деления клеток, способно привести к неверным диагностическим выводам: естественные изменения могут быть восприняты как симптомы заболевания. Кроме того, из-за повышенной чувствительности молочной железы во второй половине цикла процедура вызывает у женщин неприятные ощущения.
Женщинам младше 35-40 лет врачи советуют делать УЗИ груди 1 раз в год с превентивной целью. В старшем возрасте к этой рекомендации добавляется необходимость проводить маммографию (рентгенологическое исследование) 1 раз в 2 года, а после 50 лет – 1 раз в год.
Общие рекомендации
Выбор дня проведения УЗИ – индивидуальный вопрос, но врачи дают некоторые общие рекомендации.
Если менструальный цикл отличается регулярностью и длится около 28 дней, процедуру стоит назначить в его первой половине, желательно до 10 дня.
В этот период гормональный фон наиболее стабилен, а железистая ткань груди находится в «нормальном» (неразросшемся) состоянии. Все протоки максимально сужены, альвеолы закрыты, строма отличается плотностью, поэтому любые патологические изменения хорошо визуализируются.
Разумеется, сразу после начала выделений женщина может испытывать недомогание. Чтобы минимизировать дискомфорт, стоит записаться на УЗИ с 4 по 10 день цикла.
Если объективные обстоятельства мешают посетить медицинское учреждение, то предельный срок, когда можно провести ультразвуковое исследование, – 14 день после начала менструации. После 14-16 суток протоки расширяются, и усиливается кровоснабжение альвеол.
Исследование в этот период может привести к гипердиагностике или игнорированию небольших новообразований.
Отдельные случаи
Описанные правила касаются тех ситуации, когда нет срочной необходимости в диагностических мероприятиях.
При выраженных болевых ощущениях и плохом самочувствии процедуру можно провести независимо от фазы цикла. Но девушке следует сообщить специалисту о дате начала последней менструации.
Это поможет в дальнейшем правильно интерпретировать результаты.
Беременным женщинам и кормящим мамам не стоит задумываться над вопросом, в какой день делать УЗИ. У них есть возможность выбрать любую удобную дату. Во время беременности и лактации все компоненты железистой ткани груди активно развиваются, а жировые дольки – регрессируют. Обратные процессы запускаются только после окончания этих периодов.
На этапе менопаузы железистые структуры груди постепенно атрофируются, заменяясь жировыми клетками. Ежемесячные колебания гормонального фона остаются позади, поэтому УЗИ можно разрешается в любой день.При приеме гормональных средств работа репродуктивных органов меняется и перестает подчиняться обычным физиологическим процессам. Девушки, избравшие такой способ контрацепции или проходящие соответствующее лечение, могут записываться на ультразвуковое исследование груди без учета дня цикла.
Особенности процедуры
Аппараты УЗИ могут отличаться по внешнему виду и набору функций, но механизм их работы одинаков.
Ультразвуковой датчик, направляемый на исследуемый орган, испускает высокочастотные импульсы. Часть этих волн поглощается, остаток – отражается и фиксируется прибором.
Уровень поглощения/отражения зависит от плотности тканей. В результате на экране формируется изображение внутренней структуры органа.
Этапы УЗИ молочных желез:
- Пациентка раздевается до пояса. Укладывается на кушетку. Поднимает руку за голову.
- На грудь наносится специальный гель. Необходимо, чтобы перед процедурой кожа была чистой. Нельзя использовать кремы и аэрозоли.
- Специалист водит датчиком по исследуемой зоне, и на мониторе появляется изображение.
- На руки пациентке отдаются протокол УЗИ, в котором описываются все особенности состояния тканей груди, и снимки.
Процедура абсолютно безболезненна. Он занимает от 15 до 30 минут.
Ультразвуковое обследование молочных желез – методика, которая не имеет противопоказаний. Ее можно проводить столько раз, сколько это необходимо для постановки диагноза и контроля назначенного лечения.
Учет
Для того чтобы рассчитать оптимальную дату похода на УЗИ груди стоит учитывать один из двух параметров:
- при регулярном цикле – его продолжительность;
- при нерегулярном – гормональный фон.
Длительности цикла
В норме длительность менструального цикла составляет от 21 до 35 суток.
Первым днем считается момент начала кровянистых выделений. Примерно за 14 дней до этого происходит овуляция.
Как уже отмечалось, плановое УЗИ молочных желез следует делать в первой половине цикла, поэтому его продолжительность обязательно нужно учитывать.
Основные рекомендации:
- короткий цикл (21-26 дней) – процедуру следует назначить на 5-6 сутки после начала выделений;
- средний (27-31 день) – на 7-9 сутки;
- длинный (32-35 дней) – на 10-14 сутки.
Уровня эстрогена в крови
Эстрогены – женские половые гормоны, вырабатываемые яичниками, надпочечниками и жировой тканью.
Именно они отвечают за пролиферацию клеток молочной железы, рост числа и длины млечных протоков.
В первые дни цикла наблюдается минимальный уровень эстрогена, затем он постепенно увеличивается.
Примерно на 14 день отмечается пик его концентрации, приводящий к всплеску количества лютеинизирующего гормона, инициирующего выход созревшей яйцеклетки из фолликула в трубу, то есть овуляцию. Если беременность не наступает, в дальнейшем титры эстрогена плавно снижаются.
Нормы эстрогена для женщин репродуктивного возраста в зависимости от фазы цикла таковы:
- фолликулярная – 57-227 пг/мл;
- предовуляторная – 127-476 пг/мл;
- лютеинизирующая – 77-227 пг/мл.
В случае необходимости проведения УЗИ молочных желез при нерегулярных менструациях стоит ориентироваться на уровень эстрогена. Оценив результат анализа, доктор сможет установить фазу цикла и предположить, когда наступит овуляция.
Анализ на концентрацию эстрогена желательно сдавать на 3 день после начала менструации. Берется венозная кровь. Исследование проводится утром натощак. В течение суток перед забором крови следует снизить физические нагрузки, исключить стрессовые факторы, убрать из меню острую, жареную, жирную пищу, а также алкоголь.
УЗИ позволяет обнаружить разнообразные изменения в структуре молочных желез, в том числе очень мелкие. Оно является более информативным методом по сравнению с маммографией, особенно для молодых женщин, у которых ткани груди отличаются плотностью. Но чтобы получить достоверные результаты исследования важно грамотно выбрать день для проведения процедуры.
Врачи советуют осуществлять диагностику в первой половине цикла, так как после овуляции в тканях молочной железы происходят естественные процессы пролиферации, которые могут затруднить интерпретацию клинической картины.
на тему
Подписывайтесь на наш Телеграмм канал @zdorovievnorme
Источник: https://gormonexpert.ru/zhelezy-vneshnej-sekrecii/molochnye-zhelezy/diagnostika/uzi-na-kakoj-den-cikla.html