Очаговая железистая гиперплазия молочной железы что это такое
Содержание
Опасность выявления гиперплазии
Гиперплазия – что это? Таким вопросом задаются многие женщины, столкнувшиеся с этим диагнозом. Гиперплазией называют разрастание клеток внутренних органов. Данный процесс диагностируется в разных системах организма. При своевременном выявлении и лечении не представляет опасности. Если же заболевание запущено, то есть риск перерождения гиперплазированного участка в рак.
Общие сведения
Гиперплазия представляет собой патологическое разрастание тканей, вследствие которого пораженный орган увеличивается. Со временем его деятельность нарушается. Диагностируется патология в разных возрастах и у взрослых, и у детей.
Локализация болезни может быть различной. Существует гиперплазия молочной железы, простаты, лимфоузлов и прочих органов. У женщин также возможна гиперплазия плаценты при беременности, матки, яичников. Выделяется также фокальная нодулярная гиперплазия печени, диагностика которой часто составляет трудность, поскольку ее сложно отличить от злокачественной опухоли.
Доктора применяют несколько классификаций данного патологии. Отмечают следующие типы:
- Физиологический. К ней относится патология молочной железы, возникающая в период вынашивания или кормления ребенка.
- Патологический. Сюда входят разрастания любых органов и тканей.
Также имеет в медицине такая классификация болезни:
- Очаговая. Разрастание происходит в конкретно определенных участках органа.
- Диффузная. Болезнь охватывает полностью всю поверхность оболочки.
- Полипы. Формируются, когда разрастание происходит неравномерно. При таком виде патологии риск преобразования в онкологию увеличивается.
Часто медики выделяют такие разновидности заболевания как:
- Железистая. Гиперплазия железистого эпителия отличается разрастанием слоя железистых клеток.
- Железисто-кистозная. При таком типе железистая гиперплазия развивается вместе с небольшими кистами.
- Аденоматозная. Является самой опасной формой гиперплазии, потому что характеризуется наличием в тканях атипичных клеток, которые склонны к перерождению в рак.
Причины
Причины развития патологии внутренних органов могут быть разными. В зависимости от локализации разрастания факторы могут отличаться. К примеру, железистая гиперплазия матки или эндоцервикса шейки у женщины возникает по следующим причинам:
- Новообразования в яичниках.
- Отсутствие овуляции.
- Заболевания надпочечников.
- Болезни гипофиза.
- Длительный или неправильный прием гормональных контрацептивов.
- Воспалительный процесс в матке хронического типа.
Но главной причиной доктора считают гормональный дисбаланс, при котором нарушается эстрогенов и прогестерона. Также фактором развития болезни может быть сбой метаболизма веществ в организме, который наблюдается у женщин, страдающих от избыточного веса тела, высокого уровня холестерина, сахарного диабета.
Гиперплазия желудка возникает также вследствие нарушения гормонального фона. Только виновниками являются гормоны, относящиеся к пищеварительной системе. Виновником также может быть воздействие на слизистую желудка продуктов распада тканей, вредных веществ, развитие гастрита в хронической форме.
Виновниками того, что возникает гиперплазия молочной железы, являются:
- Гормональный дисбаланс.
- Наследственность.
- Частые стрессы.
- Патологии эндокринных органов.
- Длительная лактация.
- Контакт с вредными веществами.
- Повреждения груди.
- Прием некоторых лекарственных средств.
Гиперплазия лимфоузлов возникает по причине отклонения в работе какого-либо внутреннего органа. Поэтому их увеличение не должно оставаться без внимания. К примеру, разрастание узлов над ключицами является следствием раковой опухоли в желудке, почках, яичниках.
Причинами, почему возникает фокальная нодулярная гиперплазия печени, могут быть тромбоза кровеносных сосудов или эмболизация. В некоторых случаях виновника патологии установить не удается.
Гиперплазия железистого эпителия простаты возникает из-за гормонального дисбаланса, а также сбоя в обменном процессе тестостерона.
Симптомы
Клиническая картина патологии различается в зависимости от местонахождения разрастания тканей. К общим симптомам относят уплотнение ткани пораженного органа, болезненность, увеличение органа в размерах и нарушение его деятельности.
Гиперплазия молочной железы проявляет себя следующим образом:
- В груди возникает болевой синдром.
- Наблюдается уплотнение в железе.
- Из сосков идут выделения.
- Нарушается менструальный цикл.
- У женщины меняется настроение, возникает депрессивное состояние.
Гиперплазия эндоцервикса шейки или эндометрия матки проявляет себя следующими признаками:
- Маточные кровотечения.
- Малокровие. Возникает из-за обильных кровотечений, так как организм не успевает поддерживать достаточный уровень железа в крови. Поэтому пациентка чувствует слабость, кожа становится бледной, повышается утомляемость.
- Выделения с примесями крови, появляющиеся после полового контакта.
- Изменение менструального цикла.
- Болевые ощущения внизу живота.
При развитии гиперплазии лимфатических узлов наблюдается их быстрый рост, боль, при ощупывании чувствуется эластичность разрастания. При злокачественности патологии узлы становятся очень плотными, болевого синдрома не возникает.
Железистая гиперплазия желудка на ранней стадии никак себя не проявляет. Часто признаки начинают беспокоить при переходе заболевания в хроническую форму. Тогда появляются следующие симптомы:
- Выраженный болевой синдром в желудке, при котором происходят спазмы тканей. Боль может быть периодической или постоянной.
- Расстройство деятельности органа, проявляющееся в виде диареи, рвоты, тошноты.
- Слабость.
Диагностика
При возникновении симптомов гиперплазии следует обратиться к врачу. Чем раньше это будет сделано, тем быстрее удастся избавиться от патологии и избежать неблагоприятных последствий.
Сначала доктор проводит ощупывание и осмотр разрастания. Но в большинстве случаев заболевание развивается во внутренних органах, осмотреть которые без аппаратной диагностики невозможно. Поэтом врач назначает следующие методы исследования:
- Ультразвуковое исследование.
- Рентгенография.
- Лабораторные исследования крови и мочи.
- Биопсия.
- Анализ на гормоны.
- Компьютерная томография.
Выбор методики обследования зависит от того, в каком органе возникла железистая гиперплазия. В любом случае диагностика должна быть комплексной, чтобы поставить точный диагноз и не упустить возможный злокачественный процесс.
Лечение
Тактика лечения также зависит от местонахождения разрастания. Если выявлена железистая гиперплазия щитовидки, назначают гормональные препараты. Но это только в том случае, если нет перерождения в рак. При онкологических признаках проводится оперативное вмешательство.
Гиперплазия молочной железы лечится с помощью лекарственных препаратов. К хирургическому вмешательству также прибегают при наличии злокачественности патологии или большой площади разрастания.
Если болезнь доброкачественная, то удаляют пораженную область железы. Если же присутствует онкология, то приходится удалять всю грудь, захватывая лимфоузлы и мышечную ткань.
Это позволяет предупредить распространение патологии.
Гиперплазия эндоцервикса шейки или самой матки у женщин лечится с помощью выскабливания внутреннего слоя органа. Операция проводится под контролем гистероскопии, чтобы не упустить пораженные участки в труднодоступных местах матки. После оперативного вмешательства женщинам назначают курс гормонотерапии, чтобы восстановить функционирование эндоцервикса.При гиперплазии желудка в первую очередь требуется скорректировать рацион питания пациенток. Следует отказаться от жирных блюд, вредного фаст-фуда, спиртных напитков. Принимать пищу необходимо по режиму. Составлением лечебного меню занимаются только диетологи.
Если желудка протекает на ранней стадии, то назначается прием медикаментов, чаще всего гормонального характера. При неэффективности консервативного типа лечения возможно проведение оперативного вмешательства.
Народные методы
Для борьбы с гиперплазией внутренних органов нередко применяются народные средства. Прибегать к нетрадиционной медицине без разрешения лечащего врача ни в коем случае нельзя.
Наиболее популярны в лечении патологии следующие методы:
- Отвар полыни. 1,5 столовой ложки травы заливают стаканом кипятка, настаивают в течение 3 часов, процеживают. Пьют напиток первые 3 дня по чайной ложке в утреннее и вечернее время, а следующие 7 дней – по столовой ложке.
- Отвар зверобоя. 2 больших ложки растения заваривают 2 стаканами кипятка, даю настояться 2 часа и процеживают. Принимают средство 2 раза в день по стакану.
- Ореховый компресс при заболевании лимфоузлов.
- 10 измельченных листьев грецкого ореха заливают кипятком, чтобы вода покрыла их. Оставляют настаиваться на так, чтобы она 30 минут, затем процеживают, обмакивают марлю и прикладывают к больному лимфатическому узлу. Держать компресс следует 20 минут, повторять 2 раза в сутки.
- Настой из медуницы. 30 г травы заваривают 1 л кипятка, дают остыть и пьют раз в день перед приемом пищи по стакану.
- Отвар шиповника. Большую ложку растения заливают 200 мл воды, добавляют еще ложку спорыша. Ставят на огонь на 25 минут, затем настаивают в течение часа и процеживают. Принимают сначала с четверти стакана, затем дозу постепенно увеличивают, но не более 150 мл в сутки.
Необходимо помнить о том, что народные средства не способны вылечить гиперплазию, поэтому отказываться от традиционных методов терапии ни в коем случае нельзя.
Диета
Пациентам с гиперплазией внутренних органов обязательно назначают диету. Благодаря ей удается уменьшить разрастание, избежать неблагоприятных осложнений патологии.
К разрешенным продуктам питания относятся:
- Свежие овощи, фрукты, ягоды.
- Пища с содержанием кислот омега-3, к примеру, рыба, орехи, масло льна.
- Блюда с высоким уровнем целлюлозы и клетчатки, например, яблоки, морковь, злаковые.
- Нежирные сорта мяса.
- Хлеб.
- Крупы.
- Кисломолочные обезжиренные продукты.
- Пища, обогащенная витаминами С и Е. Это могут быть цитрусовые, земляника, шиповник, петрушка, яйца.
Пациентам женского пола рекомендуется употреблять продукты, содержащие большое количество стеролов. Эти элементы предотвращают повышенное производство половых гормонов. Содержатся данные вещества в тыквенных и подсолнечных семечках, чесноке, зеленом горошке.
Для предупреждения злокачественного перерождения необходимо кушать бобовые культуры. Предотвращать раковый процесс эти продукты способны благодаря наличию особых веществ в их составе.
Обязательно требуется соблюдать питьевой режим, употребляя не менее 2 литров воды в день. Принимать пищу следует дробным путем, то есть 5-6 раз в день, но небольшими порциями.
Не разрешается употреблять при гиперплазии внутренних органов следующие продукты питания:
- Кофе, газированные и спиртные напитки.
- Маргарин.
- Острые, копченые, пересоленные, жареные блюда.
- Колбасы, сосиски.
- Консервированные продукты.
- Различные соусы и майонез.
- Жирное мясо.
- Фаст фуд.
- Приправы.
- Кондитерские изделия.
- Молочные продукты с высоким уровнем жирности.
- Пища с добавлением красителей, вкусовых усилителей.
Соблюдение диетического питания позволит избежать зашлакованности организма. Накопление вредных веществ и отходов способно спровоцировать развитие гиперплазии внутренних органов.
Источник: https://opake.ru/dobrokachestvennaya-opuhol/giperplaziya
Что такое железистая гиперплазия молочной железы?
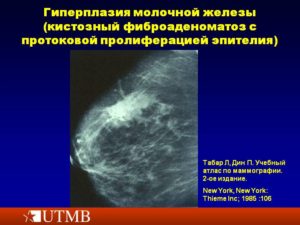
Что такое аденоз молочной железы, знают не все. Патология представляет собой процесс гиперплазии в дольках молочной железы, когда происходит их ускоренное патологическое развитие и разрастание клеток эпителия, при этом железистая ткань уплотняется, и в ней появляются узлы.
Заболевание является одной из форм фиброзно-кистозной мастопатии. Иначе говоря, аденоз груди — это одно из частных проявлений фиброзно-кистозной мастопатии (ФКМ).
Диагноз имеет много других определений: лобулярный склероз, фиброзирующий аденоз, гиперплазия, миоэпителия, склерозирующий аденоз и пр.
Сущность проблемы
Итак, аденоз молочных желез — что это такое? На сегодняшний день, по данным ВОЗ, 25% женщин имеют патологии молочных желез (МЖ), и среди них главенствует мастопатия.
Она имеет 50 разновидностей, и аденоз является одной из них. Он начинает регистрироваться к возрасту 35 лет и старше, даже в постменопаузе.
Болезнь считается условно неопасной ввиду своей доброкачественности, но требует постоянного контроля. Аденоз похож, но несколько отличен от аденомы грудных желез.
Хотя аденоматоз молочной железы тоже характеризуется ростом железистой ткани, но здесь затрагивается больше соединительная ткань, и подход к лечению разный.
Другое название патологии — аденофиброз. Но все указанные нарушения являются разновидностями ФКМ, и выбор тактики лечения определяет специалист.Различать надо и стеатонекроз — это редкая форма патологии молочной железы, которая развивается у тучных пожилых женщин после травм (маленький твердый узелок располагается сзади соска или под кожей).
В научной медицине любые патологические разрастания железистой ткани в органах по гиперпластическому типу называются аденозом.
При этом происходят патологические изменения в миоэпителии — клетках эпителия, входящих в состав секреторных отделов потовых, молочных и слюнных желез.
Если рассмотреть строение самой молочной железы, то видно, что ее паренхима состоит из долек, которые разделены соединительнотканными перегородками.
Внутри каждой дольки проходит молочный проток с ответвлениями к альвеолам. Жировая ткань присутствует в молочной железе всегда, она окружает перегородки соединительной ткани. С возрастом она начинает замещать железистую ткань.
Но чаще всего аденоз — это железистая гиперплазия молочной железы, вернее, ее долек. В груди при этом образуется уплотнение, а функционирование железы нарушается, хотя симптомы сначала выражены слабо.
Растущая опухоль может сдавливать нервы и сосуды, поэтому чаще всего пораженный участок подлежит удалению.
Причины и факторы риска
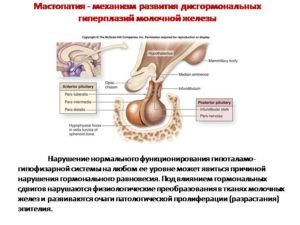
Основная причина патологий грудных желез в 90% случаев кроется в нарушениях гормонального фона, а именно в снижении выработки половых гормонов.
У женщин на протяжении жизни происходят в разные возрастные периоды тотальные гормональные сдвиги: климакс, постменопауза, беременность, лактация, реже — ранний пубертатный период.
Гормональные сбои начинаются с дисфункции яичников, гиперплазии в матке, наблюдаются при гипо- и гипертиреозе, могут задевать гипофиз.
На любом отрезке таких всплесков именно железистая ткань молочной железы оказывается наиболее уязвимой.Если еще при этом женщина постоянно переживает стрессы, курит и нарушает правила питания, то ситуация усугубляется.
Кроме того, играет роль:
- наследственность и плохая экология;
- аборты (особенно на больших сроках беременности);
- ранние роды или чрезмерная стимуляция родовой деятельности;
- отказ от ГВ после родов и подавление лактации;
- гинекологические проблемы и другие патологии малого таза;
- длительный прием ОК;
- беременность после 35 лет;
- гипертония, диабет, ожирение.
При ожирении, например, идет увлечение сладким и жирным, и печень в таких условиях не справляется с такой повышенной нагрузкой.
Сахар трансформируется в жир, который сам начинает вырабатывать некачественный эстроген, все это вкупе приводит к аденозу в молочной железе.
Поэтому у таких женщин (режимы питания которых не соответствовали здоровым нормам), как правило, сопутствующей патологией становится гепатоз.
Классификация патологии
Все повреждения эпителия при доброкачественных процессах делятся на 3 вида:
- Разрастание без активной пролиферации.
- Пролиферация без атипии.
- Атипичная гиперплазия.
При аденозе активной пролиферации клеток не бывает, поэтому он наименее опасен в плане малигнизации. Выделяют 2 основные формы — диффузный и локальный аденоз МЖ.
Диффузный, или очаговый, аденоз молочной железы связан с перерождением миоэпителия.
Железистые ткани развиваются по типу кистозно-фиброзных изменений. Диффузный аденоз молочной железы бывает обычно умеренным, при этом уплотнения имеют нечеткие формы и границы, но распространены они по всей груди.
По мере развития площадь поражения увеличивается. При таких процессах происходит поражение не только железистой ткани, но и млечных протоков. В итоге внутри них развиваются папилломы в виде выростов эпителия.
При локальной форме (локальный аденоз молочной железы) ограниченные уплотнения могут возникать в любой дольке железы, поэтому структура их дольчатая.
Образования относительно крупные, каждая долька окружена слоем фиброза (капсулой). Между дольками находятся миоэпителиальные клетки.
Уплотнение затрагивает только отдельный участок, поэтому отмечается очаговая асимметрия молочных желез. В зависимости от пораженной части эта форма имеет несколько подвидов:
Склерозирующий аденоз молочной железы — Поражает дольки. Отмечается быстрое разрастание фиброзной ткани.
Узелки при этой форме очень плотные, небольшие и подвижные. Активный рост ткани отмечается в грудных протоках, вследствие чего происходит появление внутрипротоковых папиллом, а сами протоки зарастают клетками эпителия.
Лимфоузлы обычно не затрагиваются. Появляется болезненность в груди в первой половине МЦ.
Одна железа увеличивается больше другой. Опухоль распространяется на несколько протоков железы. Уплотнение подвижно и имеет четкие границы.Апокринный аденоз — Узлы содержит долька молочной железы; они легко пальпируются, расположены вдоль каждой дольки. Внутрипротоковая папиллома покрыта эпителием и мышечноэпителиальными клетками (протоковая гиперплазия молочных желез). Нередко в ней обнаруживается измененный железистый эпителий, который приобрел сходство с эпителием апокриновых желез (апокринизация эпителия).
Аденомиоэпителиальная форма — Конкретной локализации она не имеет, встречается редко. Уплотнения из клеток эпителия при ней образуются беспорядочно.
Микрогландулярная форма — Она возникает еще реже, при этом уплотнения эпителия образуются в самых мелких по калибру протоках. Фиброзная ткань становится пронизанной мелкими круглыми узелками, которые расположены часто и их много.
Опухолеподобный тип — Уплотнение небольшое, напоминает диск, никаким симптомом не дает о себе знать. Выявить патологию помогает рентген. По морфологии имеются измененные клетки эпителия.
Тубулярная форма — Отличается от других микрокальцификатами и 2 слоями эпителия. В железе образуется масса одинаковых втянутых трубочек.
Опасность аденоза
Опасность заключается в том, что патология часто протекает без выраженных симптомов, соответственно, и диагностируется поздно.
Она может приводить к развитию мастита и мастодинии, опухолям и изменению формы МЖ.
Симптоматические проявления
Стандартность клиники в том, что поначалу симптомов нет.
Далее появляются боль в груди и болезненность
- при пальпации;
- в первые дни цикла возникает нагрубание и отек МЖ;
- наблюдаются прозрачные выделения из сосков.
Есть признаки аденоза молочной железы, которые имеют отдельные его формы, но они неспецифичны и теряются в общей массе.
Боль, отек и нагрубание груди могут вызывать и аденомиоз, поэтому здесь необходимо обследование.
Женщины сами в состоянии нащупать у себя подвижные эластичные шарики с зернистой поверхностью (они будут занимать только какую-то часть МЖ). Чаще всего аденоз наблюдается у молодых девушек при завершении пубертата и у беременных в 1 триместре.
Диагностические мероприятия
Диагностика проводится в первую очередь для того, чтобы выявить злокачественность образования, а затем уже определить форму аденоза.
Главным определяющим методом по-прежнему остается маммография. При этом методе определяется вся характеристика имеющегося образования: его расположение, размеры и формы.
Любые тени всегда соответствуют участку лобулярной гиперплазии. Именно с ее помощью устанавливается полный диагноз, поэтому такое обследование является очень информативным.В случае аденоза молочной железы на рентгенограмме всегда отмечаются множественные тени неправильной формы и с нечеткими границами, которые соответствуют участкам гиперплазированных долек.
https://www.youtube.com/watch?v=UtMq7qoahl0
На втором месте стоит УЗИ, хотя оно и не так информативно (размер и форма, конечно, определяются). Но зато на УЗИ можно отличить злокачественность процесса.
Для этого же применяется и биопсия с последующим микроскопированием взятого кусочка ткани.
Обязательным является исследование крови на гормоны ТТГ, ЛГ, ФСГ — это позволяет определить этиологию.
Кроме того, берут кровь на биохимию и развернутый анализ крови. При неясности диагноза проводится МРТ и КТ.
Принципы лечения
Существуют консервативная и хирургическая методики лечения при аденозе. Иногда их совмещают.
Диффузные формы успешно лечатся и вылечиваются консервативно; очаговые формы — хирургическим путем.
Консервативное лечение представлено гормональной терапией, сюда входят и диуретики, витамины, адаптогены, гепатопротекторы.
Оно должна нормализовать уровень женских гормонов, поэтому применяют различные ОК и гестагены. В среднем курс приема продолжается до полугода под постоянным контролем.При неэффективности консервативного вида лечения, в запущенных случаях и при быстром росте опухоли проводят операцию. Чаще это наблюдается при склерозирующей форме и апокринной.
Список возможных назначений:
- «Линдинет 30» — уменьшает рост железистой ткани. Уже через 2 месяца исчезают симптомы аденоза, и нормализуется МЦ.
- Гестагены назначают при более выраженных признаках аденоза. Среди них можно назвать «Норколут», «Прегнин», «Дюфастон», «Прогестерон» в масляном растворе. Доза и схема подбирается только врачом.
- Из ОК — «Силуэт», «Жанин», «Женегест» и др.
При аденозе молочных желез лечение даст первые результаты при гормональной терапии уже через 2 месяца:
- исчезают боли и выделения из сосков;
- уходят уплотнения;
- нормализуется менструальный цикл.
Иногда у молодых девушек и при легких формах заболевания применяется гомеопатическое лечение. Само по себе оно слабое, но при его совмещении с гормонами эффект достигается более выраженный и длительный. Из препаратов наиболее часто применяют «Мастодинон» и «Маммолептин».
Хирургическое лечение — это секторальная резекция пораженного участка МЖ или его вылущивание (энуклеация).
Иссеченные ткани прямо во время операции отправляются на срочную гистологию. При перерождении опухоли обнаружатся атипичные клетки. Тогда тактика дальнейшего лечения корректируется.
Каковы прогнозы
Прогноз бывает хорошим при своевременно начатом лечении. При затрагивании протоков требуется особый динамический контроль.
Рецидивы возможны только при последующих гормональных сбоях.
В целях профилактики немалое внимание стоит уделить правильному выбору продуктов:
- меньше животных жиров и термической обработки;
- больше клетчатки, круп, зелени.
Необходим достаточный питьевой режим, нормализация веса. Помогут умеренные занятия спортом:
- утренняя гимнастика;
- прогулки;
- плавание;
- медитация;
- из упражнений полезны отжимания.
Позитивное настроение и здоровый образ жизни защитят не только от аденоза, но и от ряда других заболеваний.
Обязательно посещение врача раз в полгода, а также ежемесячное самообследование молочных желез после менструации.
Необходим правильный подбор контрацептивов, желательно планирование беременности до 35 лет.
Источник: https://GrudOk.ru/bolezni/mastopatiya/skleroziruyushhij-adenoz
Гиперплазия молочных желез у женщин

Разрастание тканей внутри молочной железы носит название мастопатия. В медицине используется термин гиперплазия молочной железы. Заболевание достаточно распространенное и встречается почти у 80% женской половины человечества. Мужчины страдают мастопатией реже, и причины ее возникновения существенно отличаются от женских.
- 1 Причины
- 2 Симптомы
- 3 Формы
- 4 Диагностика
- 5 Лечение
Формы
Маммологи выделяют огромное количество разновидностей гиперплазии. Подразделяется патология в зависимости от локализации и характера течения.
Классификация гиперплазии молочной железы:
- Диффузная – внутри молочной железы обнаруживаются новообразования небольшого размера. Симптоматика обычно проявляется перед началом менструального цикла – грудь начинает болеть при пальпации. Большинство представительниц прекрасного пола закрывают глаза на подобный признак, считая его физиологически нормальным. Однако консультация специалиста необходима для выяснения причин возникновения болезненных ощущений.
- Протоковая – локализуется в млечных протоках и характеризуется их разрастанием. Легко поддается лечению при ранней диагностике патологии.
- Узловая – зачастую является следствием запущенности диффузной формы гиперплазии. С течением времени уплотнения увеличиваются в размерах и принимают вид узелков. Симптоматика становится более интенсивной и может сохраняться на протяжении менструации. Выделения нередко содержат кровянистые включения. Именно узловая форма может перерастать в фиброзную или кистозную гиперплазию.
- Жировая – начинает свое развитие в жировой прослойке грудной железы. Представляет собой уплотнение среднего размера. Возможны два варианта излечения: медикаментозное и хирургическое.
- Дольковая – имеет два пути развития: типичный и атипичный. В первом случае возрастает количество протоков аденоз и развиваются альвеолярные узлы. Во втором, помимо узлов, проявляются изменения в структуре тканей.
- Стромальная – доброкачественное новообразование, носящее мышечно-фиброзный характер. Обычно патология возникает у женщин после угасания детородной функции. Представляет собой пустоты, образующиеся в мышечной ткани и покрытые миофибропластами.
- Дисгормональная – является следствием гормонального сбоя в организме женщины. Легко поддается лечению с использованием гормонорегулирующих медикаментов.
- Очаговая – имеет высокую вероятность озлокачествления. Все дело в том, что уплотнения в этом случае локализуются хаотично по всей молочной железе. Каждое новообразование является очагом гиперплазии.
- Гиперплазия эпителия – чрезмерное разрастание тканей эпителия внутри железы. Довольно часто наблюдается у беременных женщин, ввиду резкой гормональной перестройки организма. Лечение не занимает много времени, но врачи говорят о возможности излечения без какой-либо терапии. После родов гиперплазия молочной железы может исчезнуть самостоятельно после возвращения гормонального фона в прежнее состояние. Однако консультация необходима в любом случае.
- Атипичная — обуславливается изменениями в структуре тканей железы. Является достаточно опасной формой патологии. В редких случаях допускается консервативное лечение, но зачастую врачи прибегают к оперативному вмешательству для удаления новообразований и предотвращения риска развития карциномы груди.
- Железистая – подвижные новообразования в железистой ткани. Имеют дисковидную форму, что значительно затрудняет самостоятельную диагностику патологии.
Гиперплазия железистой ткани молочной железы

Большинство женщин в течение жизни знакомятся с такой патологией, как железистая гиперплазия молочных желез. Гиперплазией называют заболевание, спровоцированное чрезмерным разрастанием расположенных в груди тканей. С гиперплазией или мастопатией встречаются до 80% женской половины населения.
Механизм развития железистой гиперплазии
Существуют различные виды гиперплазии: железистая, диффузная, узловая, очаговая, жировая, другие. Железистая гиперплазия, иначе называемая аденозом, характеризуется избыточными формированиями железистой ткани в области молочной железы.
В отдельную группу данный вид выделяется из-за особенностей строения железистой ткани. В груди женщин имеется большое её скопление. Объём ткани увеличивается в период лактации. У мужчин такая ткань атрофирована. Железистая и соединительная типы тканей присутствуют в груди примерно в равных соотношениях.
При дисбалансе соотношения может возникать разрастание железистой ткани или гиперплазия. При аденозе меняется форма окружности груди, становясь похожей на диск. В начальной фазе самостоятельно диагностировать наличие новообразований сложно из-за чрезмерной их подвижности. К тому же, умеренная гиперплазия железистой ткани молочной железы обычно не вызывает болевых ощущений.
Прогрессируя, аденоз стимулирует увеличение разросшихся тканей. Найти их самостоятельно становится несложно. Однако время может быть уже упущено, лечение не начато на раннем этапе. При слишком позднем диагностировании железистой гиперплазии появляется риск проявления онкологии.
Причины возникновения железистой гиперплазии
Есть ряд причин, вызывающих железистую гиперплазию. Среди них наиболее часто встречаются:
- нарушение гормональной регуляции,
- наследственный фактор,
- затянувшееся грудное вскармливание,
- стрессовые ситуации, депрессии, эмоциональные переживания,
- патологии эндокринной и иммунной систем,
- труд на вредном химическом производстве,
- наличие тесного и продолжительного контакта с моющимися средствами,
- травмы,
- гинекологические патологии (аднексит),
- приём некоторых гормональных препаратов.
Гормональные нарушения являются одной из важнейших причин возникновения заболевания.
Симптомы разрастания тканей молочных желез
Самостоятельно доступно распознать отдельные признаки начала заболевания:
- боли в области грудей, отдающие в плечо, под мышку, которые на начальных этапах железистой гиперплазии отсутствуют,
- наличие утолщений при пальпации, которые могут двигаться, быть разными на ощупь,
- отекание железы молочной,
- выделения из области сосков,
- изменения формы груди,
- нарушения в менструальном цикле.
Симптомы не всегда явно выражены, могут быть скрытыми.
Комплекс диагностических мероприятий
Диагностика является решающим фактором на начальных этапах железистого разрастания.
1. Ежемесячный само осмотр на наличие уплотнений, узлов, болезненных ощущений. Сравнение состояния тканей в период менструации, до и после него. 2. Аналитические исследования. 3. Маммография, УЗИ. 4.
Анализ на цитологию по результатам маммографии, если присутствует подозрение на опухоль. По результатам цитологии определяется её доброкачественность.5.
По результатам исследования маммолога возможно направление для консультации онколога.
При наличии даже самых малых сомнений, подозрений необходимо запланировать поход к маммологу. Важное место в комплексе мероприятий занимает само обследование. Каждая женщина должна знать, как правильно его проводить.
Само обследование ежемесячное
Практикуется на 5-11 день с момента начала менструации. При отсутствии менструации — в любой установленный день, ровно через месяц. Основные методы: ощупывание, осмотр.
1. Осмотр белья на наличие пятен – следствий выделений из области соска. 2. Осмотр сосков. Не произошло ли изменений в цвете, форме. Не присутствует ли их втяжение, корочки. 3. Идентичный осмотр кожи груди на изменения цвета, формы, наличие отёков. Присутствует ли асимметрия. На одном ли уровне они расположены.
Для этого перед зеркалом поднимать и опускать руки. 4. Ощупать грудь, лёжа на спине. Левую грудь – правой рукой и наоборот. Вторая рука при этом располагается вдоль туловища. Ощупывать круговыми движениями с надавливанием снаружи к центру по часовой стрелке.
5.
Обратить внимание на изменение размеров, отёчность, изменения цвета, наличие уплотнений.
При любых обнаружениях и сомнениях необходима консультация врача.
Особенности лечения
Оно зависит от этапа развития. На ранних этапах прогноз в основном положительный. Главное – своевременная постановка диагноза, необходимая терапия.
Направлена она как на борьбу с гиперплазией, так и на устранение причин.
Источник: https://mammolog.neboleite.com/informacija/giperplazija-zhelezistoj-tkani-molochnoj-zhelezy/
Очаговая гиперплазия эндометрия – что это такое, лечение
Очаговая гиперплазия эндометрия – это доброкачественное эстрогензависимое разрастание и структурное изменение одного или нескольких ограниченных участков слизистой оболочки матки.
При вовлечении в болезненный процесс всей слизистой матки говорят о диффузной гиперплазии эндометрия.
Пальцеобразные разрастания функционального слоя слизистой иногда напоминают полипы тела матки. Ряд авторов называют такую форму очаговой гиперплазии «полиповидной».
Стенка матки. Очаговая гиперплазия эндометрия.
Однако надо помнить, что истинный полип тела матки и очаговая гиперплазия эндометрия – разные процессы. Рост полипа (доброкачественной опухоли) исходит исключительно из базального слоя эндометрия, его ткани не реагируют на действие половых гормонов.
При гиперплазии в первую очередь изменяется функциональный слой слизистой. Изолированная базальная очаговая гиперплазия эндометрия встречается крайне редко. При гиперплазии все структуры эндометрия в той или иной мере отвечают на гормональные воздействия.
Диффузная и очаговая гиперплазия эндометрия матки отличаются друг от друга только распространённостью процесса. Очаговая патология без лечения может «рассеиваться» и становиться диффузной.
Формы очаговой гиперплазии эндометрия
Очаговая гиперплазия эндометрия
| Форма гиперплазии эндометрия | Встречаемость % |
| Диффузная гиперплазия эндометрия без атипии | 69,7 % |
| Очаговая простая гиперплазия эндометрия без атипии | 30,3% |
| Очаговая комплексная (сложная) гиперплазия эндометрия без атипии | 26,7% |
| Очаговая комплексная гиперплазия эндометрия без атипии на фоне простой гиперплазии | 45,1% |
| Диффузная гиперплазия эндометрия с атипией | Очень редко |
| Очаговая гиперплазия эндометрия с атипией | В подавляющем большинстве случаев |
Что такое очаговая железистая гиперплазия эндометрия без атипии
1. Что значит «железистая гиперплазия» эндометрия?
Эндометрий состоит из двух пластинок:
- Соединительнотканная пластинка или строма. Это опорная ткань, в которую погружены сосуды и маточные железы.
- Эпителиальная пластинка, которая покрывает строму. Врастая в рыхлую соединительную ткань, она образует множество полых трубок или маточных желёз.
Железы эндометрия
Чрезмерная пролиферация (размножение, деление, митотическая активность) клеток эпителиальной пластинки приводит к аномальному росту, деформации и дисфункции маточных желёз. Этот процесс называют железистой гиперплазией эндометрия.
2. Термин «без атипии» говорит о том, что пролиферирующие клетки эндометрия не изменены, иными словами – здоровы.
В норме эпителий желёз занимает около 20% всего объёма слизистой матки. В случае железистой гиперплазии его содержание возрастает до 30%-70% и более процентов, в зависимости от тяжести патологии.
Вариантов типичной гиперплазии эндометрия множество: очаговая простая гиперплазия эндометрия, комплексная или сложная, кистозная или железисто-кистозная гиперплазия, аденоматоз.
По сути, это разные стадии одного и того же патологического процесса.
Чтобы избежать путаницы в трактовках диагноза новая классификация (ВОЗ, 2014) объединила все неатипические формы гиперплазии в один вид: гиперплазия эндометрия без атипии.
Этапы развития типичной гиперплазии эндометрия
Причины очаговой гиперплазии эндометрия без атипии
Важным условием развития неатипической железистой гиперплазии эндометрия является гормональный дисбаланс, точнее – эстрогения: чрезмерная стимуляция эндометрия эстрогенами на фоне недостаточного действия прогестерона.
Очаг аномального роста эпителия возникает в наиболее чувствительной к действию половых гормонов зоне эндометрия. Важную роль в формировании локуса пролиферации играет местное нарушение иммунитета и продукции биоактивных веществ.
Кроме местных факторов, в развитии очаговой гиперплазии эндометрия принимают участие системные нарушения: гормональный дисбаланс, заболевания репродуктивной системы, соматические, сосудистые, нейроэндокринные нарушения.
Механизмы развития типичной гиперплазии эндометрия
Гиперплазия чаще всего развивается на фоне следующих болезней:
- Нарушение менструального цикла: ановуляция, недостаточность функции жёлтого тела.
- Синдром поликистозных яичников.
- Гормон-продуцирующие опухоли яичников.
- Сахарный диабет.
- Гипертоническая болезнь.
- Патология щитовидной железы, надпочечников.
- Метаболический синдром, ожирение.
Местные факторы развития очаговой гиперплазии эндометрия:
- Инфекционно-воспалительный процесс гениталий, приводящий к нарушению рецепторного аппарата эндометрия.
- Ускорение процессов пролиферации.
- Нарушение естественной гибели клеток (торможение апоптоза).
Причины очаговой гиперплазия эндометрия с атипией
Атипическая форма гиперплазии в подавляющем большинстве случаев носит очаговый характер. Она может развиваться на фоне неатипической, а также неизменённой, атрофической слизистой, на (или в) полипе эндометрия.
Очаговая атипическая гиперплазия эндометрия – это предрак тела матки. Пик заболеваемости приходится на возраст 35-40 лет.
Атипические клетки эпителия ещё очень похожи на здоровые. Но из-за генетической трансформации они уже обрели характерные для злокачественных клеток черты: ядерный полиморфизм, способность к быстрому неконтролируемому делению, др. По сути, очаговая атипическая гиперплазия эндометрия — это рак эндометрия 0 стадии (неинвазивный рак).
Очаговая гиперплазия эндометрия с атипией — результат прогрессирующей генетической мутации клеток, с независимым от гормонального влияния локальным ростом. Эта форма болезни плохо поддаётся гормональной терапии и требует хирургического лечения.
Появление атипической гиперплазии не связано с нарушением обмена веществ. Но гормональный дисбаланс и соматические болезни (ожирение, диабет, гипертония, др.) повышают риски быстрого перерождения предрака в инвазивный рак.Механизмы развития гиперплазии эндометрия с атипией
Подробно о лечении гиперплазии эндометрия с атипией читайте в статье: Атипическая гиперплазия эндометрия
Симптомы очаговой гиперплазии эндометрия
Клинические проявления любой формы гиперплазии эндометрия одинаковы:
- Дисфункциональные маточные кровотечения.
- Длительные обильные менструации.
- Кровянистые мажущие выделения из матки, не связанные с менструальным циклом.
- Схваткообразные боли внизу живота (иногда).
- Анемия (результат маточных кровотечений).
- Бесплодие.
Симптомы очаговой гиперплазии эндометрия
Бессимптомное течение очаговой гиперплазии слизистой матки — не редкость.
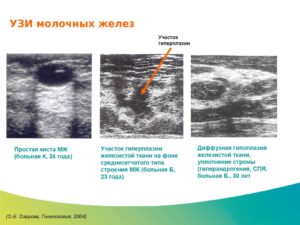
УЗИ-признаки болезни: неровность границ, эхо-неоднородность эндометрия; увеличение М-эха.
Диагностика очаговой гиперплазии эндометрия
Гистероскопическая картина эндометрия Идеал диагностических действий при очаговой гиперплазии эндометрия – гистероскопия с прицельной биопсией изменённого участка слизистой.
В случаях неясной гистероскопической картины или при отсутствии эндоскопического оборудования для диагностики болезни проводят раздельное лечебно-диагностическое выскабливание слизистой матки с последующим гистологическим исследованием полученных образцов ткани.
Схема методов диагностики заболевания
Лечение очаговой гиперплазии эндометрия без атипии
Эта форма болезни хорошо поддаётся гормональной терапии.
После выскабливания пациенткам молодого возраста с простой очаговой гиперплазией эндометрия без факторов риска (нет ожирения, диабета, гипертонии, патологии яичников, др.) может предлагаться динамическое наблюдение.
50% случаев простой неатипической гиперплазии эндометрия после выскабливания разрешается самостоятельно (самоизлечение).
По результатам проведённого в 2010 году мета-анализа препаратом выбора (в сравнении с оральными гестагенами) гормональной терапии различных форм гиперплазии эндометрия признана внутриматочная спираль ЛНГ-ВМС «Мирена».
| Гестагены | Режим лечения |
| Дидрогестерон (Дюфастон) | С 5-го по 25-й день цикла; по 20-30 мг в сутки. |
| Медроксипрогестерона ацетат (Провера, Депо-провера) | Таблетки: 5-10 мг в день. Инъекции: 200-400 мг внутримышечно
1 раз в неделю. |
| 12,5% 17- оксипрогестерона капронат | 500 мг внутримышечно 2-3 раза в неделю. |
| Линестренол (Оргаметрил) | По индивидуальной схеме. |
| Микронизированный прогестерон | Таблетки:100-200 мг в день. Вагинальный гель: 4% или 8%; по 49-90 мг/доза. |
| Внутриматочная система с левоноргестрелом (ЛНГ-ВМС «Мирена») | Локально в непрерывном режиме 20 мкг/24 часа в течение 5 лет. |
| Агонисты гонадотропин- рилизинг гормона (аГнРГ) | Режим лечения |
| Гозерелин (Золадекс) | 3,6 мг подкожно 1 раз в 28 дней; |
| Бусерелин (-лонг, -депо) | 3,75 мг подкожно 1 раз в 28 дней; |
| Бусерелин (Супрекур-спрей назальный) | 900 мкг в сутки |
| Трипторелин (Декапептил) | По индивидуальной схеме |
Длительность гормонотерапии: 6 и более месяцев под контролем УЗИ и регулярных (каждые 3 месяца) гистологических исследований эндометрия (пайпель-биопсия). Контрольную гистероскопию с диагностическим выскабливанием слизистой матки проводят при необходимости через 6-9-12 месяцев после лечения.
3.1 Лечение метаболических нарушений, хронических инфекций и воспалений, эндокринных заболеваний, патологий печени и желчно-выводящей системы. Коррекция иммунного статуса. Мотивация пациентки к здоровому активному образу жизни (отказ от вредных привычек, курения, нормализация массы тела).
3.2 Параллельно с 3.1 проводят оптимизацию гормонального фона и предупреждение гиперэстрогении: — в репродуктивном возрасте назначаются КОК – комбинированные оральные контрацептивы.
— в старшем возрасте: аГнРГ, индивидуальная заместительнАЯ гормональнАЯ терапиЯ (ЗГТ).
После эффективной гормональной терапии диспансерное наблюдение пациентки проводится в течение 5-и лет.
Оперативное лечение рецидива очаговой гиперплазии эндометрия без атипии:
1. Абляция эндометрия (термическая, электрохирургическая, лазерная): глубокое оперативное разрушение изменённых участков слизистой матки с помощью специального оборудования.
2. В индивидуальных случаях проводится радикальное хирургическое лечение: удаление матки с придатками или без.
Лечение очаговой гиперплазии эндометрия с атипией
Консервативное лечение атипической гиперплазии эндометрия ведётся врачом гинекологом-онкологом в специализированном онкологическом центре.
Тактику лечения пациенток молодого возраста определяют после генетического исследования изменённого эндометрия на MSS/MSI.
В последние годы в терапии очаговой атипической гиперплазии эндометрия всё чаще используют ЛНГ-ВМС «Мирена», как наиболее безопасный и эффективный метод гормонотерапии. В то же время препараты аГнРГ теряют свою популярность из-за массы нежелательных побочных эффектов.
Схема лечение Эффективность консервативной гормональной терапии атипической очаговой гиперплазии эндометрия носит временный характер. Приоритет отдаётся радикальному хирургическому лечению.
Побочные эффекты длительной гормональной терапии
Открывшиеся в последние годы нежелательные эффекты продолжительной гормональной коррекции заставляют пересматривать привычные алгоритмы терапии очаговой гиперплазии эндометрия.
| Лечение более 6-9 месяцев | Возможный побочный эффект |
| КОК (комбинированные оральные контрацептивы) или
ЗГТ (заместительная гормональная терапия) |
— очаговая стромальная гиперплазия эндометрия; — очаговая комплексная гиперплазия эндометрия. |
| Гестагены и тамоксифен | — муцинозная, светлоклеточная метаплазия эндометрия; — серозно-папиллярная метаплазия; — аденокарцинома (муцинозная, светлоклеточная);
— серозная карцинома. |
Успех лечения очаговой гиперплазии эндометрия зависит от адекватной трактовки результатов гистологии (иммуногистохимии), от индивидуально-верного выбора тактики ведения пациентки с учётом её возраста, общего состояния здоровья, сопутствующих гинекологических заболеваний.
Продолжение статьи…
Источник: http://ProMatka.ru/giperplaziya-endometriya/ochagovaya-giperplaziya-endometriya.html